不同内膜准备方案对冻融胚胎移植结局的影响
2016-11-18李正伟许益娟张若鹏
何 培,李正伟,许益娟,张若鹏
(1.大理大学临床医学院,云南大理671000;2.大理大学第一附属医院,云南大理671000)
不同内膜准备方案对冻融胚胎移植结局的影响
何培1,李正伟1,许益娟1,张若鹏2*
(1.大理大学临床医学院,云南大理671000;2.大理大学第一附属医院,云南大理671000)
目的:分析不同内膜准备方案对冻融胚胎移植结局的影响,为选择适宜的内膜准备方案和提高临床妊娠率提供理论依据。方法:回顾2014年1月至2015年3月197周期118例不孕夫妇临床资料,将内膜准备方案分为3组(A组∶自然周期方案组;B组∶促排卵方案组;C组∶激素替代方案组)。比较3组在子宫内膜厚度、性激素(黄体生成素-LH、孕酮-P、雌二醇-E2)水平、临床妊娠率、单胎和双胎妊娠率、流产率的差异性。结果:3组内膜厚度、LH、P水平差异均有统计学意义(P<0.05),E2水平差异无统计学意义(P>0.05)。3组两两互比临床妊娠率、单胎和双胎妊娠率、流产率差异无统计学意义(P>0.017)。结论:3组内膜准备方案子宫内膜厚度、LH、P水平对临床妊娠率无显著影响。3组内膜准备方案对冻融胚胎移植结局无明显差异。
冻融胚胎移植技术;不同内膜下准备方案;性激素;子宫内膜厚度;临床结局
[DOI]10.3969/j.issn.2096-2266.2016.10.016
自从1983年人类首例冷冻胚胎移植取得成功以来〔1〕,已被大量应用于体外受精-胚胎移植(in vitro fertilization and embryo transfer,IVF-ET)治疗中。这大大提高不孕不育患者多次受孕机会,降低患者医疗费用、降低家庭负担具有重大意义。冻融胚胎移植技术(frozen embryo transfer,FET)是目前辅助生殖技术的重要组成部分。因此为了进一步改善FET,提高IVF的成功率。本文收集2014年1月至2015年3月不孕夫妇在我院生殖科经过不同内膜下准备方案197周期的118例冻融胚胎移植技术患者的临床资料,现报道如下。
1 资料与方法
1.1资料选取2014年1月至2015年3月在大理大学第一附属医院生殖医学科行FET的患者的临床资料,共计197周期,年龄24~41岁,不育原因有原发不孕、继发不孕、输卵管因素、多囊卵巢综合征、男性严重少精症、弱精症等。选取玻璃化冷冻技术冷冻,快速复温方法解冻,解冻后胚胎存活细胞数>50%判定为胚胎复苏成功〔2〕。选择近些年来冻融优质胚胎(卵裂球6~8细胞,第3天冷冻胚胎1~3枚)行FET(冻融胚胎的移植)。
1.1.1研究方法及观察指标在我院生殖医学科冻融胚胎移植周期中常规使用3种子宫内膜准备方式。自然周期方案∶主要诊断月经规律、排卵正常的患者。在月经周期的早卵泡期开始监测卵泡发育,当优势卵泡直径达18 mm时,注射人绒毛膜促性腺激素(Human Chorionic Gonadotropin,HCG),次日行B超确定是否排卵,排卵时间及胚胎冷冻时的培养天数,确定胚胎的复苏及移植时间。通常第2天冷冻的胚胎,在排卵后48 h左右进行冷冻胚胎复苏移植。第3天冷冻的胚胎则延长24 h。如为囊胚复苏移植,则在排卵后第5~6天移植。自然周期移植冷冻胚胎后可以不用黄体期支持,亦可给予HCG、黄体酮注射或经阴道给予微粒化黄体酮来预防黄体功能不足导致的移植失败或流产〔3〕。激素替代方案∶主要适于月经稀发或不规律的患者。如高龄、多囊卵巢综合症患者、稀发排卵妇女等,对于前次自然周期准备中子宫内膜发育不良的患者亦可使用。从月经周期或撤退性出血的第1~3天起,戊酸雌二醇2~8 mg/d,8~14 d后根据B超监测子宫内膜厚度,酌情调整戊酸雌二醇剂量。当子宫内膜厚度≥8 mm时,开始加用黄体酮40~100 mg/d。原核期应用黄体酮第3天;受精第2天胚胎应用黄体酮第3~4天;受精第3天胚胎应用黄体酮第4~5天为最佳移植时机。移植后继续黄体支持直至HCG检查日,如妊娠继续使用。超声检查日后酌情递减〔4〕。促排卵方案∶适于排卵障碍但卵巢经药物刺激仍能排卵的患者,主要是无排卵、稀发排卵或多囊卵巢综合征(Polycystic Ovary Syndrome,PCOS)患者。①克罗米酚(氯米芬)周期∶从月经第5天起服用克罗米酚,50~100 mg/d,连用5 d后B超监测卵泡发育,可加用戊酸雌二醇1~2 mg/d,至卵泡发育至18~20 mm时,注射HCG,隔日B超确定是否排卵,根据排卵日决定移植日期。②克罗米酚/尿促性素周期∶从月经第5天起服用克罗米酚,50~100 mg/d,连用5 d后B超监测卵泡发育,卵泡发育不佳者尿促性素75~150 IU/d,至卵泡发育至18~20 mm时,注射HCG,隔日B超确定是否排卵,根据排卵日决定移植日期。③尿促性素周期∶自月经第2~4天起用尿促性素(HMG)75~150 IU/d,至卵泡发育至18~20 mm时,注射HCG,隔日B超确定是否排卵,根据排卵日决定移植日期〔3〕。分组将收集周期的资料按子宫内膜准备方案分为3组(A组∶自然周期方案组,B组∶促排卵方案组,C组∶激素替代方案组)。冻融胚胎移植临床结局观察指标∶比较3组方案在子宫内膜厚度、性激素水平、临床妊娠率、单胎妊娠率、双胎妊娠率、流产率的差异性。妊娠诊断指标∶胚胎移植14 d后查血清HCG>5 IU/L,或留晨尿为阳性诊断为生化妊娠,继续用黄体支持,移植28 d后,B超下宫腔内见到孕囊即为临床妊娠。
1.1.2统计学方法采用SPSS17.0统计软件进行数据处理,计量资料年龄、个数、子宫内膜厚度、性激素水平数据以(均数±标准差)表示,行单因素方差分析(One-Way ANOVA);计数资料临床妊娠率、单胎妊娠率、双胎妊娠率、流产率的比较采用卡方检验法,P<0.05(三组临床结局的分析)或调整检验水准P<0.017(三组临床结局两两比较)为差异有统计学意义。
2 结果
各组之间,女方平均年龄、移植胚胎数差异无统计学意义(P>0.05),A组与C组间子宫内膜厚度比较差异有统计学意义(P=0.05),A组与B组,B组与C组子宫内膜厚度相比较差异无统计学意义。见表1~2。
表1 不同内膜准备方案下各组患者的年龄、移植胚胎数及子宫内膜厚度的比较
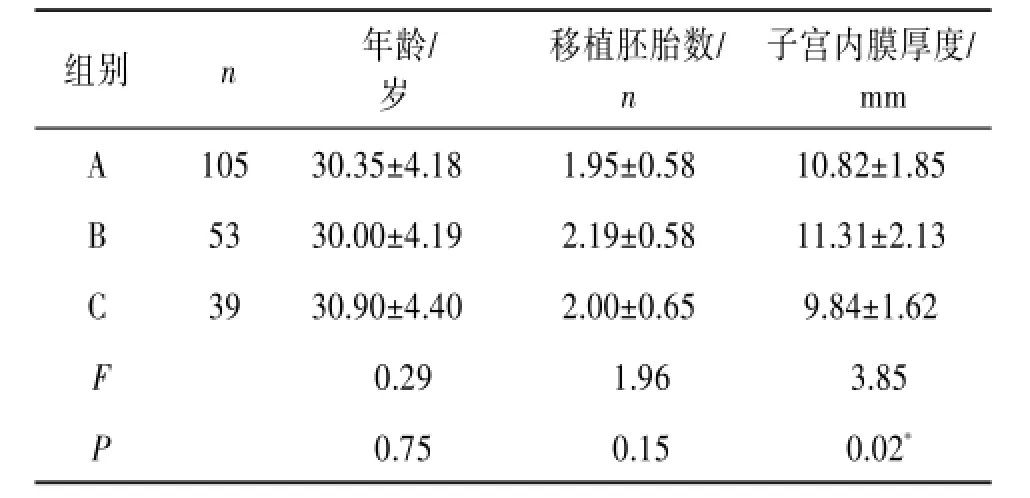
表1 不同内膜准备方案下各组患者的年龄、移植胚胎数及子宫内膜厚度的比较
注:*表示差异有统计学意义。
组别A B C F P n 105 53 39年龄/岁30.35±4.18 30.00±4.19 30.90±4.40 0.29 0.75移植胚胎数/ n 1.95±0.58 2.19±0.58 2.00±0.65 1.96 0.15子宫内膜厚度/ mm 10.82±1.85 11.31±2.13 9.84±1.62 3.85 0.02*
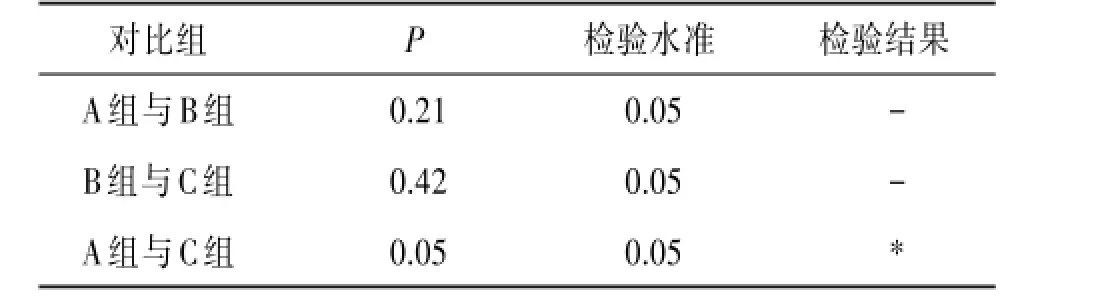
表2 不同内膜准备方案下子宫内膜厚度两两比较
各组之间,在使用3组方案后排卵日前(1~5 d内)性激素水平的比较∶A、B、C组黄体生成素(LH)水平比较差异有统计学意义(P<0.05)。A组比C组孕酮(P)水平高,差异有统计学意义(P<0.05)。A组与B组(P>0.05),B组与C组的孕酮(P>0.05)水平比较差异无统计学意义。A、B、C 3组的雌二醇(E2)水平差异无统计学意义(P>0.05)。见表3~4。
表3 不同内膜准备方案下各组患者的LH、P、E2的比较
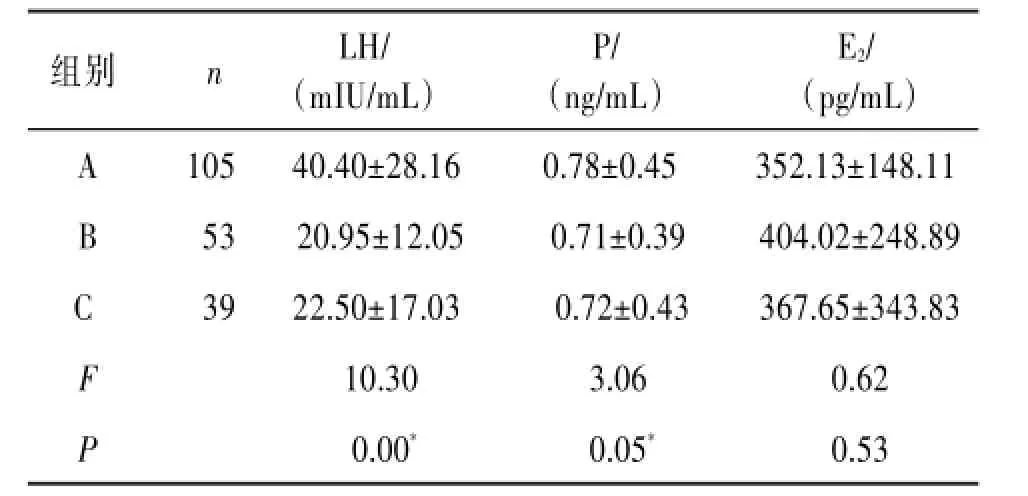
表3 不同内膜准备方案下各组患者的LH、P、E2的比较
注:*表示差异有统计学意义。
组别A B C F P n 105 53 39 LH/(mIU/mL)40.40±28.16 20.95±12.05 22.50±17.03 10.30 0.00*P/(ng/mL)0.78±0.45 0.71±0.39 0.72±0.43 3.06 0.05*E2/(pg/mL)352.13±148.11 404.02±248.89 367.65±343.83 0.62 0.53
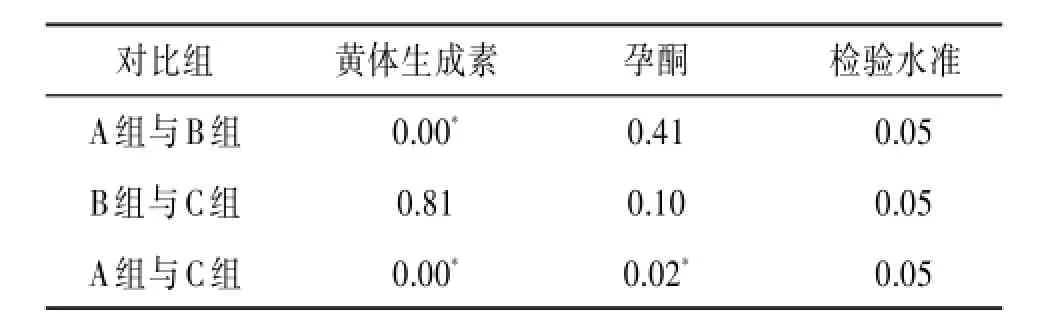
表4 不同内膜准备方案下黄体生成素、孕酮两两P值比较
A、B、C 3组临床结果分析∶比较表1,3组临床妊娠率(P>0.05)、单胎妊娠率(P>0.05)、双胎妊娠率(P>0.05)、流产率(P>0.05)差异无统计学意义;比较表2,3组两两临床妊娠率比较(P>0.017)、单胎妊娠率比较(P>0.017)、双胎妊娠率比较(P>0.017)、流产率比较(P>0.017)差异无统计学意义。由于样本数据有限,此结论需要进一步验证。见表5~6。
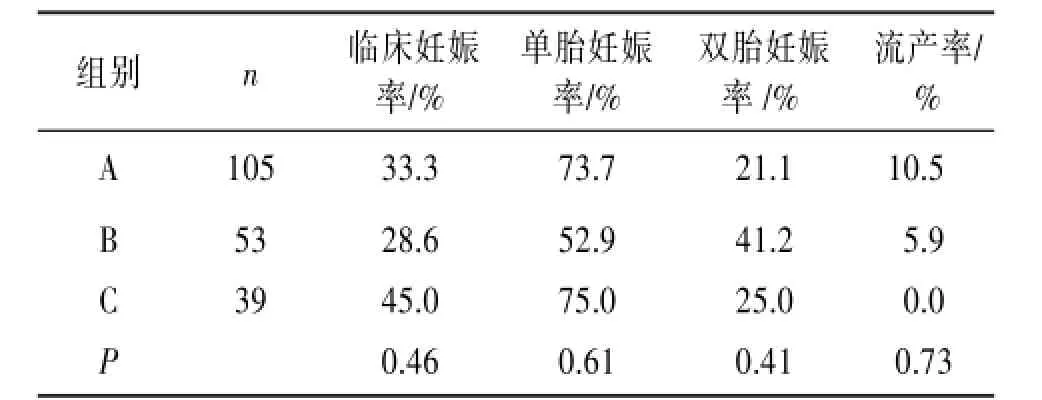
表5 不同内膜准备方案下各组患者临床结局的比较
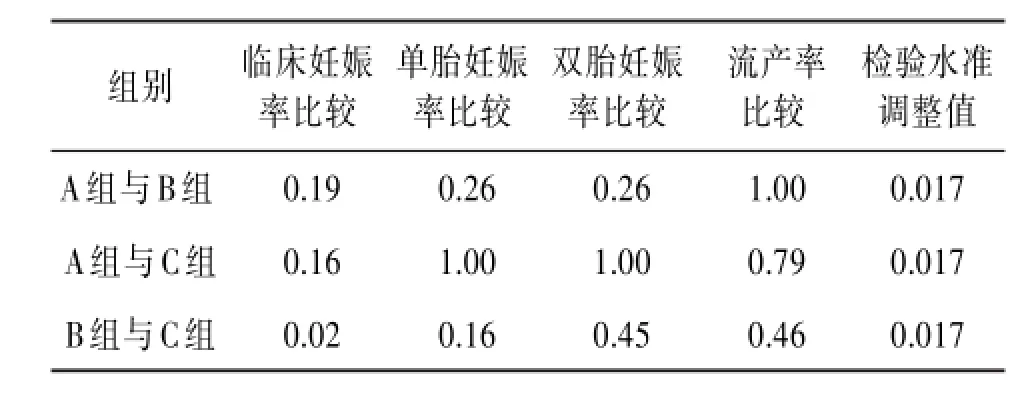
表6 不同内膜准备方案不同组患者两两临床结局的P值比较
3 讨论
在3组不同内膜准备方案下,患者年龄、胚胎个数、胚胎质量差异无统计学意义,3者的临床妊娠率、单胎妊娠率、双胎妊娠率、流产率差异无统计学意义。这与国内的研究结果〔5〕是相符的。这表明3种内膜下准备方案的FET达到了相似的临床结局。
子宫内膜厚度对临床结局的影响∶子宫内膜容受性即子宫内膜对胚胎的接受能力,是特定时期的一种状态,即着床窗口期〔6〕。经典的啮齿类动物研究表明〔7〕,子宫内膜只在着床窗口期允许胚胎着床,此后子宫内膜表现出对着床的抵抗,着床期以外的时间将胚胎植入子宫内膜将无法着床。子宫内膜容受性是影响临床妊娠率至关重要的因素〔8〕。子宫内膜厚度是子宫内膜容受性评价的重要指标之一。然而子宫内膜厚度的不同对FET临床结局的影响无统一的观点。有研究认为不同的子宫内膜厚度的临床妊娠率无显著差异〔9〕。有学者认为子宫内膜厚度与临床妊娠率成正相关〔10〕。而有些研究认为胚胎需要与适宜的子宫内膜厚度相匹配,才能达到着床〔3〕。从本研究移植日的子宫内膜厚度比较来看,3组的临床妊娠率无明显统计学意义。即本研究子宫内膜厚度的不同对临床妊娠率无显著差异。
排卵前血清LH对临床结局的影响∶LH的主要作用于直接和间接调控卵泡的成熟。在本研究中,替代周期为22.50 IU/mL,自然周期40.40 IU/mL,促排卵周期20.95 IU/mL。一些临床研究指出,自然周期或刺激周期中,卵泡期LH浓度过高不利于胚胎着床或与早期流产相关〔11-12〕。本研究中3组的LH浓度A组明显高于B和C组。LH在3组方案中有统计学意义(P<0.05)。但3组的流产率结局无差异。本研究结果与上述观点并不相符。考虑由于本次数据样本量有限,以及存在不可避免的系统误差,本次结论需进一步验证。
血清P、E2对临床结局的影响∶正常月经周期中,雌激素促进子宫内膜上皮增生、肥大,孕激素使内膜从增殖期转为分泌期,雌、孕激素对子宫内膜的作用是紧密序贯而不能分割的,使对这两种激素的作用及这两种激素水平对临床表现的影响分析起来有困难〔13〕。此外孕酮(P)在体内对雌激素激发过的子宫内膜有显著形态学影响。3组内膜下准备方案下E2水平无统计学意义,即排卵前血清E2水平对临床妊娠结局无显著影响。在3组互相比较下临床妊娠率差异无统计学意义。即孕酮的不同水平对FET临床结局无明显差异。
总之,根据本次研究数据显示,3组内膜下准备方案对FET的临床结局无显著差别。因此我们主张对于不同子宫内膜方案的选择,主要考虑患者的排卵情况,进行个体化治疗,从而提高临床妊娠率。此外在制定个体化治疗方案过程中,如何使子宫内膜厚度、性激素水平在一定的适宜范围内,在着床窗口期提高子宫内膜容受性,这是我们生殖医学工作者今后一直要努力的方向。
〔1〕TROUNSON A,MOHR L.Human pregnancy following cryopreservation thaw and transfer of an eight-cell embro〔J〕.Nature,1983,305(5936):707-709.
〔2〕田春花,胡蓉.影响冷冻胚胎移植妊娠结局相关因素的分析〔J〕.宁夏医学杂志,2011,33(7):604-606.
〔3〕黄国宁,孙海翔.体外受精-胚胎移植实验室技术〔M〕.北京:人民卫生出版社,2012:273-275.
〔4〕中华医学会.临床技术操作规范〔M〕.北京:人民军医出版社,2012:38-39.
〔5〕朱桂杰,谭丽.三种内膜准备方案对冻融胚胎移植结局的影响〔J〕.生殖医学杂志,2013,22(2):129-131.
〔6〕张静,吕睿,吕永焕,等.玻璃化冻融胚胎移植结局的影响因素分析〔J〕.中国计划生育学杂志,2015,23(3):178-181.
〔7〕全松,陈雷宁.体外受精与辅助生殖〔M〕.3版.北京:人民卫生出版社,2009:314-315.
〔8〕杨帆,刘海鹏,彭姝明.OHSS高危患者行鲜胚移植与全胚冷冻后FET临床结局比较〔J〕.延边医学,2014,126:84-85.
〔9〕赵庆红,杨菁,伊太郎,等.玻璃化冻融胚胎移植结局的相关影响因素〔J〕.中国组织工程研究与临床康复,2012,14(18):3293-3296.
〔10〕ZHANG X,CHEN C H,CONFINU E,et al.Increased endometrial thickness on IVF/ICSI outcome〔J〕.Hum Reprod,2003,18(11):2337-2341.
〔11〕BALASCH J,VIDAL E,PENARRUBIA J,et al.Suppression of LH during ovarian stimulation:analysing threshold values and effects on ovarian response and the outcome of assisted reproduction in down-regulated women stimulated with recombinant FSH〔J〕.Hum Reprod,2001,16(8):1636-1643.
〔12〕WESTERGAARD L G,LAURSEN S B,ANDERSEN C Y. Increased risk of early pregnancy loss by profound suppression of luteinizing hormone during ovarian stimulation in normogonadotrophic women undergoing assisted reproduction〔J〕.Hum Reprod,2000,15(5):1003-1008.
〔13〕李超.影响冻融胚胎移植结局的因素分析〔D〕.杭州:浙江大学,2008.
The Effect of Different Endometrium Preparations Programs on the Transfer Outcome of the Frozen-thawed Embryo
He Pei1,Li Zhengwei1,Xu Yijuan1,Zhang Ruopeng2*
(1.Clinical College,Dali University,Dali,Yunnan 671000,China;2.The First Affiliated Hospital of Dali University,Dali,Yunnan 671000,China)
Objective:To analyze the clinical effects of different endometrium preparation programs on the transfer of frozen-thawed embryo for providing basis for the selection of suitable subintimal preparation programs and improving clinical pregnancy rate. Methods:Based on the clinical data of 118 infertile couples cases with 197 cycles from January 2014 to March 2015,the endometrium preparation programs were divided into three groups(Group A:natural cycle group;Group B:stimulate ovulation solutions group;Group C:hormone replacement group).The difference of endometrial thickness,gonadal hormone concentrations(luteinizing hormone-LH,progesterone-P,estradiol-E2),clinical pregnancy rate,single fetus and twin pregnancy rate,and the rate of abortion among three groups were compared.Results:Among group A,B and group C,endometrial thickness,LH,P are statistically significant(P<0.05). Estradiol(E2)levels of three groups have no significant difference(P>0.05).Clinical pregnancy rate,single fetus and twin pregnancy rates,rate of abortion of three groups have no statistical significance.Conclusion:Endometrial thickness,LH,different levels of of three groups under the programs of endometrial prepartions have no significant effect on clinical pregnancy rate.Three endometrial preparation programs have no significant effect on the transfer outcome of the frozen-thawed embryo.
frozen-thawed embryo transfer technology;different endometrium preparation programs;gonadal hormone concentrations;endometrial thickness;clinical outcome
R321.1
B
2096-2266(2016)10-0061-04
(责任编辑董杰)
云南省教育厅科学研究基金资助项目(2013C172)
2015-08-18
2016-05-21
何培,硕士研究生,主要从事辅助生殖实验室技术研究.
*通信作者:张若鹏,副主任医师.
