德谷胰岛素治疗1型和2型糖尿病的药物经济学评价
2016-11-18官海静岳晓萌吴久鸿北京大学中国卫生经济研究中心北京100080美国辛辛那提大学药学院俄亥俄州辛辛那提4567解放军第306医院北京100101
官海静,岳晓萌,吴久鸿(1.北京大学中国卫生经济研究中心,北京 100080;.美国辛辛那提大学药学院,俄亥俄州辛辛那提 4567;3.解放军第306医院,北京 100101)
德谷胰岛素治疗1型和2型糖尿病的药物经济学评价
官海静1*,岳晓萌2,吴久鸿3#(1.北京大学中国卫生经济研究中心,北京100080;2.美国辛辛那提大学药学院,俄亥俄州辛辛那提45267;3.解放军第306医院,北京100101)
目的:系统评价德谷胰岛素治疗1型和2型糖尿病的经济性。方法:通过计算机及手工检索PubMed、EMBase、The Cochrane Library、中国知网、万方数据知识服务平台、维普期刊资源服务整合平台与国际糖尿病联盟(IDF)、国际药物经济学与结果研究学会(ISPOR)、美国糖尿病协会(ADA)及欧洲糖尿病研究协会(EASD)会议文献,搜寻有关德谷胰岛素治疗1型和/或2型糖尿病的药物经济学评价文献及相关非经济性研究,检索时限均为建库至2016年1月,并以临床常用其他基础胰岛素(甘精胰岛素、地特胰岛素及中性鱼精蛋白锌胰岛素)为对照药品进行比较分析。结果:最终纳入8篇文献,均为欧洲国家的药物经济学研究。1型糖尿病患者中,与其他基础胰岛素相比,使用德谷胰岛素在短期(1年)内具有经济性;长期的经济性尚无一致结论,但多数研究支持德谷胰岛素具有较好的成本-效果。2型糖尿病患者中,与甘精胰岛素相比,德谷胰岛素是具有较好成本-效果的治疗方案。结论:与其他基础胰岛素相比,德谷胰岛素更能提高疗效及患者生命质量,减少低血糖等不良事件成本,是节约成本或具有较好成本-效果的方案。
德谷胰岛素;糖尿病;成本-效果分析;药物经济学
据报道,2015年全球有4.15亿人患有糖尿病,预计到2040年将增加为6.42亿[1],而2030年全球糖尿病费用支出将达到4 900亿美元[2]。2015年,我国糖尿病患者为1.1亿,居全球首位,其中20岁以上成人患病率为9.8%,高于全球均值(9.1%);糖尿病相关疾病死亡人数高达130万,占全球死亡总数的1/4;相关医疗卫生支出超过50亿美元,仅次于美国[1]。可见,糖尿病给患者家庭和全社会都造成了极大的健康和经济负担。
治疗糖尿病主要是降低血糖浓度,最终控制并发症的发展[3-4]。胰岛素可有效控制血糖并减少并发症的发生。目前,临床常用的长效胰岛素类似物包括甘精胰岛素和地特胰岛素。德谷胰岛素是一种新型超长效胰岛素类似物,作用时间长达24 h以上[5];多项临床研究[6-7]及真实世界观察性研究[8-9]均显示,其能够有效治疗1型和2型糖尿病,提高患者生命质量[10-11]。系统综述结果表明,德谷胰岛素较甘精胰岛素[12-13]或地特胰岛素[14]更安全、有效,其在达到同等降糖效果的同时,能够显著降低低血糖事件,特别是夜间低血糖事件的发生率。
对新药进行药物经济学评价有助于更全面地在其效果与成本之间权衡,同时可为其是否能纳入医保目录提供参考信息,进而对临床医师开具处方、促进患者合理用药产生影响。目前,英国、西班牙、比利时、瑞典等国均对德谷胰岛素的经济性进行了评估。尽管德谷胰岛素尚未在我国上市,然而通过对其在上市国家的经济性评价进行系统综述,不仅可以较为全面地展现其在不同国家及人群中的成本-效果,还能为我国的卫生和医保决策提供参考。
1 资料与方法
1.1研究方法
1.1.1研究设计药物经济学评价[成本-效用分析(CUA)、成本-效果分析(CEA)、成本-效益分析(CBA)、成本分析]及包含了成本和效果的相关非经济性研究。
1.1.2研究对象1型和/或2型糖尿病且使用胰岛素治疗的患者。
1.1.3干预措施分别采用德谷胰岛素与其他临床常用基础胰岛素[甘精胰岛素、地特胰岛素及中性鱼精蛋白锌胰岛素(NPH)]进行干预。
1.1.4结局指标凡在研究中报告的成本(胰岛素成本、低血糖事件成本、自我血糖监测成本、针头成本等)及相关效果指标[糖化血红蛋白(HbA1c)值、低血糖事件发生率、质量调整生命年(QALY)等]均纳入。
1.1.5排除标准 (1)非中、英文文献;(2)重复发表文献;(3)综述;(4)未同时报告成本及效果的研究。
1.2检索策略
计算机及手工检索PubMed、EMBase、The Cochrane Library、中国知网、万方数据知识服务平台、维普期刊资源服务整合平台与国际糖尿病联盟(International Diabetes Federation,IDF)、国际药物经济学与结果研究学会(International Society for Pharmacoeconomics and Outcomes Research,ISPOR)、美国糖尿病协会(American Diabetes Association,ADA)及欧洲糖尿病研究协会(European Association for the Study of Diabetes,EASD)会议论文,检索时限为建库至2016年1月。由于德谷胰岛素为新药,目前仅在欧洲少数国家上市,相关研究较少,为更全面地对现有证据进行综述,检索内容包括全文和摘要。采取主题词与自由词结合方式检索,中文检索词包括:“德谷胰岛素”“成本效果”“费用”“药物经济学”“经济性”;英文检索词包括:“degludec”“tresiba”“diabetes mellitus”“pharmacoeconomics”“cost effectiveness”“cost utility”“cost benefit”。
1.3文献筛选与资料提取
根据上述“研究方法”与“检索策略”,由2名研究员分别筛选文献并提取资料,交叉核对,若发生分歧,则咨询第3位研究员,最终协商决定。若存在资料缺失则尽量与原作者联系补充。提取资料主要包括:作者姓名、发表年份、文献类型、疾病类型、国家、研究角度、样本量、临床数据来源、评价方法、比较方式、研究时限、试验组及对照组用药情况、成本、主要结果、敏感性分析、结论等。
1.4方法学质量评价
文献的质量会影响最终结果的可靠性,高质量文献的纳入可以减少研究偏倚风险、提高证据可信度。国际上进行药物经济学研究质量评价常用的工具有3种[15-17],根据本研究的特点与目的,笔者使用孙鑫等[18]基于国际改良的质量评估工具进行评价。该工具共包含25个条目,若纳入研究与某条目描述相符则得1分,否则为0分,分数叠加,最高25分,评分越高则代表纳入研究质量越好。由于纳入标准中包含摘要,而摘要无法使用质量评估工具评价质量,故本研究仅纳入国际会议中已被接收的摘要,以尽可能确保其质量。
2 结果
2.1文献检索结果
经过文献检索并逐层筛选后,最终纳入8篇文献[14,19-25],均为欧洲国家的药物经济学研究,其中4篇为全文[14,23-25],4篇为摘要[19-22];5篇[14,19,22-24]为英国研究,1篇[20]为西班牙研究,1篇[21]为比利时研究,1篇[25]为瑞典研究。
2.2纳入研究的基本特征与方法学质量评价
纳入研究中,有3项[20,21,25]同时涉及1型与2型糖尿病,4项[14,19,22,24]仅涉及1型糖尿病,1项[23]仅涉及2型糖尿病。关于对照药品,5项研究[20,21,23-25]为甘精胰岛素,2项[14,19]为甘精胰岛素或地特胰岛素,1项[20]为甘精胰岛素、地特胰岛素或NPH。
在评价方法方面,有5项研究[20,21,23-25]对德谷胰岛素的短期(1年)经济性进行了分析,3项[14,19,22]使用瑞士巴塞尔的结果研究中心(CORE)开发出来的糖尿病模型[26],对德谷胰岛素的长期经济性进行了评价。CORE模型是由17个相互联系的子模型组成,包括:心绞痛、心肌梗死、充血性心力衰竭、卒中、白内障、低血糖、足溃疡/截肢、酮症酸中毒、乳酸酸中毒、黄斑水肿、肾脏疾病、抑郁症、神经病变、周围血管病变、视网膜病变、肺水肿、非特异性死亡。CORE模型通过模拟糖尿病的病程发展,对糖尿病不同干预方案的成本和健康产出进行评估,用于确定临床优先干预方案、制定或调整定价策略、完善医保报销政策等。
关于临床数据来源,有6项研究[20-25]基于多项随机对照试验(RCT)的Meta分析结果,其中3项[23-25]将低血糖事件分为严重低血糖、日间非严重低血糖、夜间非严重低血糖。Evans M等[23]的临床数据来源包括3项RCT(多中心的“BEGIN LOW VOLUME trial”与“BEGIN Once Long”试验,以及1项泛太平洋地区研究),总样本量为1 922例。Evans M等[24]另一项研究中的临床数据来源于2项RCT和1个Meta分析,总样本量为958例。Ericsson Å等[25]研究中的Meta分析数据源自7项RCT,总样本量为4 330例。此外,有2项研究[14,19]的临床数据来源于观察性研究,其中1项[19]为患者病历回顾性研究,另1项[14]为患者单中心随访研究。
就成本而言,5项短期研究[20,21,23-25]均包括了胰岛素成本、低血糖事件成本、自我血糖监测成本和针头成本;3项长期研究[14,19,22]包括了胰岛素成本和低血糖事件成本,贴现率为3.5%。
关于文献质量,对4篇全文[14,23-25]进行文献质量评价,2篇[23-24]为21分,1篇[25]为20分,均为德谷胰岛素短期药物经济学评价,对研究设计、数据收集、数据分析情况及结果均进行了详细地描述与说明,文献整体质量较高;1篇[14]为14分,为长期的成本-效果分析,在成本收集及敏感性分析方面缺乏详细地描述。
2.3德谷胰岛素治疗1型糖尿病的药物经济学评价分析结果
有7项研究[14,19-22,24-25]对德谷胰岛素与甘精胰岛素、地特胰岛素或NPH治疗1型糖尿病的成本-效果进行了比较分析,详见表1。其中,4项[20-21,24-25]均为1年的短期评价,3项[14,19,22]使用CORE模型基于多项临床研究数据模拟糖尿病患者终生情况。

表1 德谷胰岛素治疗1型糖尿病的经济性Tab 1 Cost-effectiveness of IDeg for type 1diabetes mellitus
2.3.1长期成本-效果分析在对德谷胰岛素长期经济性进行评价的3篇文献[14,19,22]中,McEwan P等[19]与Evans M等[14]的研究均显示德谷胰岛素更具有经济性。但是,Dawoud D等[22]的研究认为,德谷胰岛素的长期成本-效果略低于地特胰岛素。
McEwan P等[19]基于英国卫生系统角度,利用真实世界患者病历回顾资料,通过CORE模型模拟终生发现,相比甘精胰岛素或地特胰岛素,德谷胰岛素是节约成本的优势方案;当效果指标仅考虑低血糖事件时,每个QALY的成本为13 220英镑;而在英国,每个QALY意愿支付的阈值范围为20 000~30 000英镑,该费用低于阈值,说明德谷胰岛素具有较好的成本-效果。
Evans M等[14]利用英国一项单中心患者随访数据表明,尽管由甘精胰岛素或地特胰岛素转用德谷胰岛素会增加年均胰岛素费用(1 148.9 vs.821.6英镑),但由于更少的低血糖事件,每年得到了更多的QALY,因此CORE模型终生模拟结果显示,德谷胰岛素是节约成本的优势方案。当仅考虑低血糖发生率降低而获益时,每个QALY的成本为10 754英镑,说明德谷胰岛素具有较好的成本-效果。
Dawoud D等[22]通过28个RCT进行网络Meta分析得到相应临床参数,基于英国卫生系统角度,通过终生模拟显示:每日2次应用地特胰岛素获得的QALY(11.09个)和净效益(181 456英镑)均为最高值,是最优的基础胰岛素方案;而德谷胰岛素的治疗费用在所有方案中最高,为7169英镑。
2.3.2短期成本-效果分析在1年期德谷胰岛素成本-效果分析文献中,对照组患者均使用甘精胰岛素,各研究结果均表明德谷胰岛素具有较好的成本-效果。
Ramirez de Arellano A等[20]基于西班牙卫生系统角度,分别对3个亚组[甘精胰岛素(bid)组、德谷胰岛素灵活给药获益组、严重低血糖高风险组]使用德谷胰岛素的经济性进行评价,对效用值的测量采用了2种方法:SF-36量表和低血糖事件效用值降低公式(低血糖事件负效用值与发生率相乘计算QALY)。结果显示,当通过SF-36量表与EQ-5D映射得到效用值时,在甘精胰岛素(bid)组中,德谷胰岛素为绝对优势方案;德谷胰岛素灵活给药获益组的ICER为6 921欧元/QALY;严重低血糖高风险组的ICER为8 769欧元/QALY,表明德谷胰岛素比甘精胰岛素更具有经济性。当采用低血糖事件效用值降低公式测量效用值时,结果类似:甘精胰岛素(bid)组中德谷胰岛素仍为绝对优势方案;德谷胰岛素灵活给药获益组的ICER为3 829欧元/QALY;严重低血糖高风险组的ICER为4 335欧元/QALY。两种效用值测量方法均显示,相比甘精胰岛素,德谷胰岛素是优势方案或具有较好的成本-效果。
Jugrin AV等[21]基于比利时支付者角度,使用低血糖事件效用值降低公式测量效用值,结果显示ICER为14 677欧元/ QALY,提示与甘精胰岛素相比,德谷胰岛素具有较好的成本-效果。
Evans M等[24]基于英国卫生系统角度,使用2项临床试验基础-餐时胰岛素的效果数据,结果显示,尽管德谷胰岛素比甘精胰岛素的总费用增加了138.44英镑(2 250.11 vs.2 111.70英镑),但却通过减少低血糖事件提高了0.008 2个QALY,其ICER为16894.70英镑/QALY,说明德谷胰岛素具有较好的成本-效果。
Ericsson Å等[25]基于瑞典全社会角度,使用7个随机、开放标签、平行临床试验的Meta分析效果数据,结果显示,与甘精胰岛素相比,德谷胰岛素每年增加的胰岛素费用为878瑞典克朗(18 408 vs.17 530瑞典克朗),但同时增加了0.045个QALY(0.306 vs.0.261 QALY),ICER为19 766瑞典克朗/QALY,具有较好的成本-效果。
2.4德谷胰岛素治疗2型糖尿病的药物经济学评价分析结果
在2型糖尿病患者中,有4项[20,21,23,25]德谷胰岛素短期(1年)治疗的经济性研究,其对照药品均为甘精胰岛素,详见表2。研究结果均表明,与甘精胰岛素比较,德谷胰岛素更具有成本-效果优势。
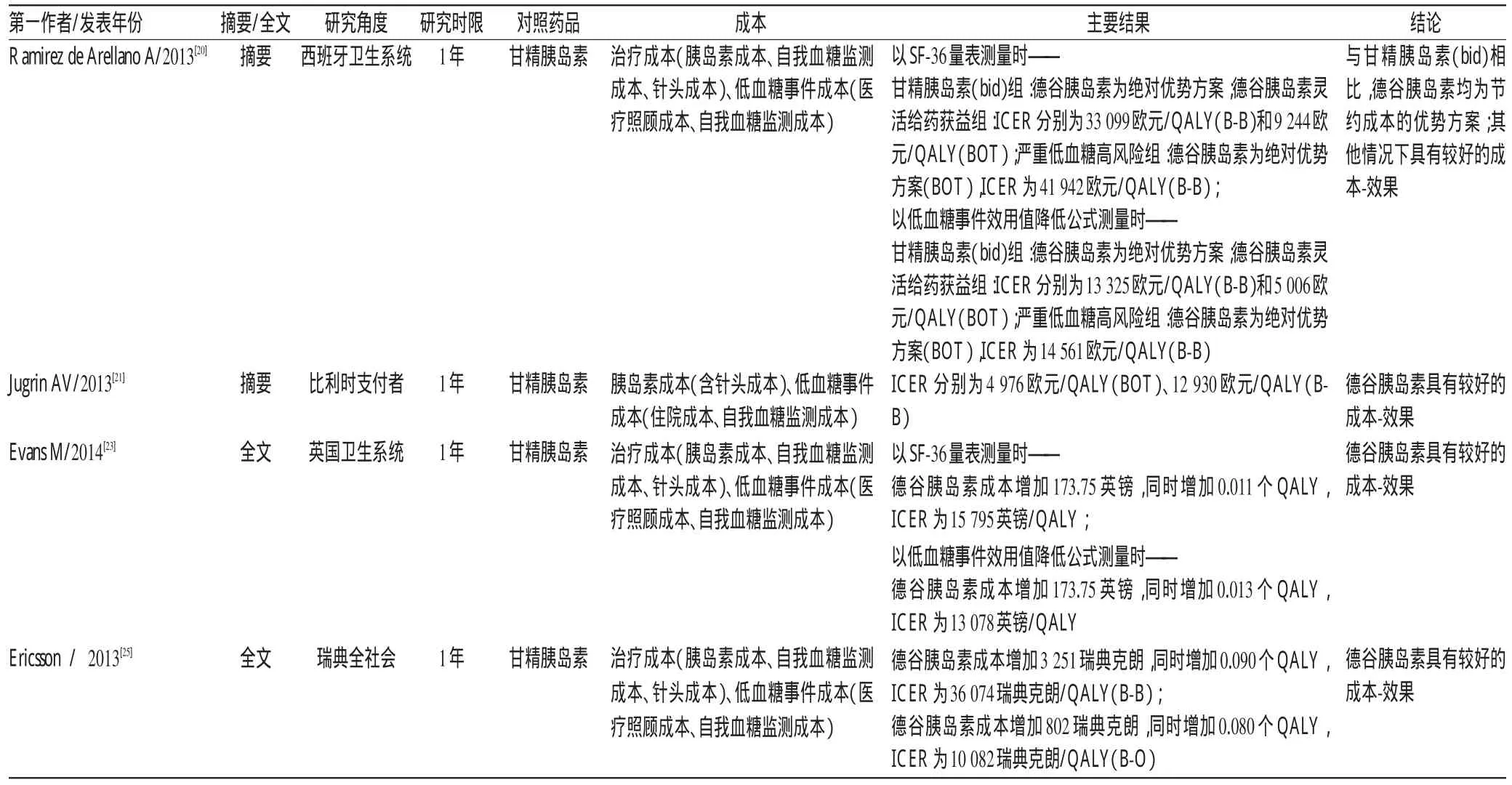
表2 德谷胰岛素治疗2型糖尿病患者的经济性Tab 2 Cost-effectiveness of IDeg for type 2diabetes mellitus
Ramirez de Arellano A等[20]基于西班牙卫生系统角度,使用SF-36量表和低血糖事件效用值降低公式两种方式对效用值进行测量。根据治疗方案的不同,将2型糖尿病患者分为基础-餐时胰岛素治疗组和基础胰岛素联合口服药治疗组,并将每个治疗组分为3个亚组[甘精胰岛素(bid)组、德谷胰岛素灵活给药获益组和严重低血糖高风险组]进行分析,得到以下结果:(1)相比甘精胰岛素(bid),德谷胰岛素用于基础胰岛素联合口服药治疗患者的研究结果显示,不管采用哪种效用值测量方法,在严重低血糖高风险组与甘精胰岛素(bid)组中,德谷胰岛素均为优势方案;德谷胰岛素灵活给药获益组的ICER分别为9 244欧元/QALY(SF-36量表)和5 006欧元/QALY(低血糖事件效用值降低公式),提示德谷胰岛素更具有经济性。(2)相比甘精胰岛素(bid),德谷胰岛素用于基础-餐时胰岛素治疗患者的研究结果显示,通过SF-36量表测量效用值时,甘精胰岛素(bid)组中德谷胰岛素为优势方案;德谷胰岛素灵活给药获益组和严重低血糖高风险组的ICER分别为33 099欧元/ QALY和41 942欧元/QALY,德谷胰岛素具有较好的成本-效果。使用低血糖事件效用值降低公式测量效用值时结果类似:甘精胰岛素(bid)组中德谷胰岛素为绝对优势方案;德谷胰岛素灵活给药获益组和严重低血糖高风险组的ICER分别为13 325欧元/QALY和14 561欧元/QALY,德谷胰岛素具有较好的成本-效果。
Jugrin AV等[21]基于比利时支付方角度进行分析,结果显示,与甘精胰岛素相比,德谷胰岛素用于基础胰岛素联合口服降糖药治疗方案时,ICER为4 976欧元/QALY;用于基础-餐时胰岛素治疗方案时,ICER为12 930欧元/QALY,提示德谷胰岛素较甘精胰岛素更具有成本-效果。
Evans M等[23]基于英国卫生系统角度,使用3项三期临床试验效果数据,在两种不同效用值测量方案中,德谷胰岛素年均总成本增加了173.75英镑。通过SF-36量表测量,德谷胰岛素可增加0.011个QALY,ICER为15 795/QALY;使用低血糖事件效用值降低公式测量,德谷胰岛素可增加0.013个QALY,ICER为13 078/QALY,均低于阈值,提示德谷胰岛素较甘精胰岛素更具有成本-效果。
Ericsson Å等[25]基于瑞典全社会角度进行分析,结果显示,与甘精胰岛素相比,德谷胰岛素用于基础-餐时胰岛素治疗方案时,成本增加了3 251瑞典克朗(31 468 vs.28 217瑞典克朗),效果增加了0.090个QALY(0.560 vs.0.470 QALY),ICER为36 074瑞典克朗/QALY;用于基础胰岛素治疗方案时,德谷胰岛素使成本增加了802瑞典克朗(10 613 vs.9 811瑞典克朗),效果增加了0.080个QALY(0.764 vs.0.685 QALY),ICER为10082瑞典克朗/QALY,提示德谷胰岛素较甘精胰岛素更具有成本-效果。
3 讨论
本研究对德谷胰岛素治疗1型和2型糖尿病的经济性进行了系统梳理,对照药品为甘精胰岛素、地特胰岛素、NPH等其他基础胰岛素,主要发现为:第一,1型糖尿病患者中,使用德谷胰岛素在短期(1年)内具有经济性,长期的经济性尚无一致判断,即在3项相关研究中,2项[14,19]研究认为德谷胰岛素更具有成本-效果,1项[23]研究认为地特胰岛素更具经济性。第二,2型糖尿病患者中,与甘精胰岛素相比,德谷胰岛素能够减少每日胰岛素类似物的使用量、降低低血糖事件发生率并提高患者生命质量,为节约成本或具有较好成本-效果的治疗方案。
在糖尿病治疗过程中,低血糖不良事件的发生使HbA1c的控制不够理想,德谷胰岛素与甘精胰岛素、地特胰岛素等长效胰岛素类似物相比,能够更有效地降低低血糖发生率,尤其对夜间低血糖发生的控制效果十分显著。据2项Meta分析[12-13]显示,与甘精胰岛素相比,德谷胰岛素可使严重夜间低血糖事件降低86%、非严重夜间低血糖事件降低17%。低血糖事件的发生会给患者带来额外的经济负担并降低患者的健康效用值,严重低血糖事件还会导致住院等一系列医疗过程。尽管与地特胰岛素或甘精胰岛素相比,德谷胰岛素会增加胰岛素治疗费用,但通过减少低血糖等不良事件来提升患者生命质量,增加了获益[10]。Freemantle N等[11]指出,在短期(26或52周)研究中,德谷胰岛素组患者的健康效用值较甘精胰岛素组平均高0.005,SF-36测量生命质量得分(特别是身体疼痛和活力维度得分)也显著提升[27]。德谷胰岛素在治疗效果上的显著优势也带来了经济性方面的优势。
此外,患者的依从性会影响血糖的控制效果。德谷胰岛素作用时效长,且注射时间较为灵活,有助于提升患者的依从性。在德国的一项临床医师研究中,74%的受访医师表示灵活的注射时间对患者而言具有积极的意义[28],这也使德谷胰岛素较地特胰岛素和甘精胰岛素等更具优势。
本研究的局限主要体现在以下方面:第一,纳入的文献均为欧洲研究,其样本特征、药品定价等因素与我国存在较大差异,因此基于本土人群开展药物经济学研究非常必要;第二,由于德谷胰岛素于2013年1月才首次在英国上市,全球对其经济性的研究还相对较少,因此本研究纳入了摘要,但摘要内容较为简略,在一些信息的获取上存在困难,这可能对研究结果的准确性产生影响;第三,纳入文献主要探讨了胰岛素成本和低血糖事件治疗成本,但对其他并发症的发生情况和治疗费用缺少分析,而这部分费用在糖尿病患者的终生费用中占了很大比例;第四,纳入的文献均为药物经济学评价,并没有包括预算影响分析,而后者在人群层面探讨了纳入新药对医保总开支的影响,故未来开展预算影响分析则能为医保决策者提供更丰富的信息。随着德谷胰岛素在包括我国在内的全球糖尿病患者中的逐渐使用,有待更多更全面的药物经济学评价的开展。
综上,与临床常用基础胰岛素类似物相比,德谷胰岛素能提高疗效及患者生命质量,减少低血糖等不良事件成本,是节约成本或具有较好成本-效果的方案。
[1]International Diabetes Federation.IDF diabetes atlas seventh edition[EB/OL].[2016-01-31].http://www.diabetesatlas.org.
[2]Zhang P,Zhang X,Brown J,et al.Global healthcare expenditure on diabetes for 2010 and 2030[J].Diabetes Res Clin Pr,2010,87(3):293.
[3]Holman RR,Paul SK,Bethel MA,et al.10-year followup of intensive glucose control in type 2 diabetes[J].N Engl J Med,2008,359(15):1577.
[4]Nathan DM.Diabetes control and complications trial/epidemiology of diabetes interventions and complications(DCCT/EDIC)study research group:intensive diabetes treatment and cardiovascular disease in patients with type 1diabetes[J].N Engl J Med,2005,353:2643.
[5]马奇勋,田冬梅.基础胰岛素在糖尿病中的应用和进展[J].中外健康文摘,2012,9(33):20.
[6]Heller S,Buse J,Fisher M,et al.Insulin degludec,an ultra-longacting basal insulin,versus insulin glargine in basal-bolus treatment with mealtime insulin aspart in type 1 diabetes(BEGIN basal-bolus type 1):a phase 3,randomised,open-label,treat-to-target non-inferiority trial[J]. Lancet,2012,379(9825):1489.
[7]Stephen CL,Mersebach H,Bhargava A,et al.Low-volume insulin degludec 200 units/ml once daily improves glycemic control similarly to insulin glargine with a low risk of hypoglycemia in insulin-naive patients with type 2 diabetes[J].Diabetes Care,2013,36(9):2536.
[8]Kaku K,Eid MA.Safety,efficacy,and early clinical expe-rience of insulin degludec in Japanese people with diabetes mellitus:a first-year report from Japan[J].J Diabetes Invest,2015,6(6):610.
[9]Landstedt-Hallin L.Changes in HbA1c,insulin dose and incidence of hypoglycemia in patients with type 1 diabetes after switching to insulin degludec in an outpatient setting:an observational study[J].Curr Med Res Opin,2015,31(8):1487.
[10]McEwan P,Evans M,Lamotte M,et al.Assessing the relative contribution to changes in quality-adjusted life expectancy associated with HbA1c,weight and hypoglycaemia across multiple risk equations with the core diabetes model(Cdm)[J].Value Health,2015,18(3):A23.
[11]Freemantle N,Evans M,Christensen T,et al.A comparison of health-related quality of life(health utility)between insulin degludec and insulin glargine:a meta-analysis of phase 3 trials[J].Diabetes Obes Metab,2013,15(6):564.
[12]Ratner RE,Gough SC,Mathieu LC,et al.Hypoglycaemia risk with insulin degludec compared with insulin glargine in type 2 and type 1 diabetes:a pre-planned meta-analysis of phase 3 trials[J].Diabetes Obes Metab,2013,15(2):175.
[13]Vora J,Christensen T,Rana A,et al.Insulin degludec versus insulin glargine in type 1 and type 2 diabetes mellitus:a meta-analysis of endpoints in phase 3a trials[J].Diabetes Ther,2014,5(2):435.
[14]Evans M,McEwan P,Foos V.Insulin degludec early clinical experience:does the promise from the clinical trials translate into clinical practice-a case-based evaluation[J]. J Med Econ,2015,18(2):96.
[15]Drummond MF.Methods for the Economic Evaluation of Health Care Programmes[D].London:Oxford University,1988.
[16]Drummond MF,Efferson TO.Guidelines for authors and peer reviewers of economic submissions to the BMJ[J]. BMJ,1996,313(7052):275.
[17]Weinstein MC,Iegel JE,Gold MR,et al.Recommendations of the panel on cost-effectiveness in health and medicine[J].JAMA,1996,276(15):1253.
[18]孙鑫,杨焕,王莉,等.中国治疗慢性乙型肝炎的成本-效果的系统评价[J].中国循证医学杂志,2005,5(11):833.
[19]McEwan P,Foos V,Evans M.Assessing the real-world cost-effectiveness of switching patients with type 1 diabetes to insulin degludec in routine clinical practice[EB/ OL].[2016-01-20].http://conference2.idf.org/MEL2013/ World%20Diabetes%20Congress%202013/data/HtmlApp/ main.html#7.
[20]Arellano ARD,Orozco-Beltran D,Mezquita-Raya P,et al. Cost-effectiveness analysis of insulin degludec compared with current standard of care in the management of type 1 and type 2 diabetes mellitus in the spanish health system [J].Value Health,2013,16(7):A442.
[21]Jugrin AV,Lamotte M,Malfait M,et al.The cost-utility of insulin degludec compared with current standard of care in the management of type one and type two diabetes mellitus in belgium[J].Value Health,2013,16(7):A442.
[22]Dawoud D,Fenu E,Wonderling D,et al.Basal insulin regimens:systematic review,network meta-analysis,and cost-utility analysis for the national institute for health and care excellence(Nice)clinical guideline on type 1 diabetes mellitus in adults[J].Value health,2015,18(7):A339.
[23]Evans M,Wolden M,Gundgaard J,et al.Cost-effectiveness of insulin degludec compared with insulin glargine for patients with type 2 diabetes treated with basal insulinfrom the UK health care cost perspective[J].Diabetes Obes Metab,2014,16(4):366.
[24]Evans M,Wolden M,Gundgaard J,et al.Cost-effectiveness of insulin degludec compared with insulin glargine in a basal-bolus regimen in patients with type 1 diabetes mellitus in the UK[J].J Med Econ,2015,18(1):56.
[25]Ericsson Å,Pollock RF,Hunt B,et al.Evaluation of the cost-utility of insulin degludec vs insulin glargine in Sweden[J].J Med Econ,2013,16(12):1442.
[26]Palmer AJ,Roze S,Valentinea WJ,et al.Validation of the CORE diabetes model against epidemiological and clinical studies[J].Curr Med Res Opin,2004,20(S1):27.
[27]Freemantle N,Meneghini L,Christensen T,et al.Insulin degludec improves health-related quality of life(SF-36®)compared with insulin glargine in people with Type 2 diabetes starting on basal insulin:a meta-analysis of phase 3a trials[J].Diabetic Med,2013,30(2):226.
[28]Seitz L,Lopes S,Vandebrouck T,et al.Clinician-reported insights of insulin degludec use in Germany and four supporting European countries[J].Value Health,2015,18(7):A621.
(编辑:胡晓霖)
Pharmacoeconomics Evaluation of Insulin Degludec in the Treatment of Type 1and Type 2Diabetes Mellitus
GUAN Haijing1,YUE Xiaomeng2,WU Jiuhong3(1.China Center for Health Economic Research,Peking University,Beijing 100080,China;2.College of Pharmacy,University of Cincinnati,Ohio Cincinnati 45267,USA;3.No.306 Hospital of PLA,Beijing 100101,China)
OBJECTIVE:To systematically review the cost-effectiveness of insulin degludec(IDeg)in the treatment of type 1 diabetes mellitus(T1DM)and type 2 diabetes mellitus(T2DM).METHODS:A systematic review of literatures was conducted via PubMed,EMBase,The Cochrane Library,CNKI,Wanfang Data,VIP,IDF,ISPOR,ADA and EASD from the inception to January 2016,to identify pharmacoeconomics evaluation literatures and non-economic studies related to IDeg in the treatment of T1DM and T2DM,compared with other basic insulin[insulin glargine(IGlar),insulin detemir(IDet),neutral protamine hagedom insulin(NPH)].RESULTS:A total of 8 studies were included and all of them were carried out in European countries.In the short-term(one year),IDeg was more economical when compared with other basic insulin in patients with T1DM.The studies related to the long-term treatment of T1DM demonstrated different conclusions,but most of studies came to a conclusion that IDeg had good costeffectiveness.For patients with T2DM,all of the studies demonstrated that IDeg was cost-effectiveness compared with IGlar.CONCLUSIONS:Compared with other basic insulin,IDeg can improve therapeutic efficacy and the quality of life,as well as reduce the cost of ADR as hypoglycaemia.IDeg is a dominant or cost-effective treatment opinion.
Insulin degludec;Diabetes mellitus;Cost-effectiveness analysis;Pharmacoeconomics
R956
A
1001-0408(2016)29-4041-06
10.6039/j.issn.1001-0408.2016.29.03
*博士研究生。研究方向:卫生经济与政策,药物经济学。电话:010-58876178。E-mail:guanhaijing_1@163.com
主任药师,教授,博士生导师,博士。研究方向:药学、药物经济学。电话:010-64879825。E-mail:jiuhongwu2015@163. com
(2016-03-29
2016-07-19)
