乳腺癌患者血清CA153、HCY水平与ER、PR联合检测的意义
2016-11-15林艳颜卫荣应亚君马玲敏蔡丹红
林艳,颜卫荣,应亚君,马玲敏,蔡丹红
乳腺癌患者血清CA153、HCY水平与ER、PR联合检测的意义
林艳,颜卫荣,应亚君,马玲敏,蔡丹红
目的探讨可手术乳腺癌患者治疗前后血清糖类抗原153(CA153)、同型半胱氨酸(HCY)和雌激素受体(ER)、孕激素受体(PR)的关系。方法应用化学发光法、速率法对62例乳腺癌患者手术前后、56例乳腺良性肿瘤患者及58例正常对照组的血清CA153、HCY进行检测。同时对术后乳腺癌组织检测ER、PR表达情况。结果可手术乳腺癌患者治疗前后CA153水平相近(>0.05),不同病理分型、ER、PR的CA153、HCY表达差异均有统计学意义(均<0.05);乳腺癌患者手术前后的HCY水平差异有统计学意义(<0.05),而且术前的HCY
乳腺肿瘤;癌;血清糖类抗原153;同型半胱氨酸;雌激素受体;孕激素受体
乳腺癌是女性最常见的恶性肿瘤之一,近年来,乳腺癌的发病率逐年上升且有年轻化的趋势。糖类抗原153(CA153)特异性肿瘤标志物,其水平的变化与治疗效果密切相关。高同型半胱氨酸血症已被认为具有致瘤作用,同型半胱氨酸(HCY)能够影响DNA的甲基化水平,不仅能反应肿瘤细胞增殖的速率水平,也能反映肿瘤细胞的死亡[1]。因此,HCY用于肿瘤的辅助诊断及疗效的监测日益受到医学界的关注。雌激素受体(ER)、孕激素受体(PR)的表达对乳腺癌的发生、发展和预后有着密切的关系。探讨乳腺癌手术前后CA153、HCY水平的变化及与ER、PR在乳腺癌组织中表达的关系,报道如下。
1 资料与方法
1.1 一般资料选取2013年3月至2015年3月浙江省台州市肿瘤医院住院手术乳腺癌患者62例,设为乳腺癌组(A组),均为女性;年龄(50.75±8.69)岁;其中I期19例,II期27例,III期16例;病例类型:浸润性导管癌44例,乳腺小叶癌15例,乳腺髓样癌3例。严格按照国家抗癌协会恶性肿瘤(TNM)分期法进行临床分期,经乳腺组织影像学诊断,活检或术后病理证实。另选同期本院住院手术乳腺良性肿瘤患者56例,设为乳腺良性肿瘤组(B组),均为女性,年龄(41.73±11.68)岁。另选体检中心经健康体检合格58例,设为正常对照组(C组),均为女性,年龄(46.23±7.68)岁,无心、肝、肺及肾等重要器官疾患,肝、肾功能试验正常,妇检正常,家属中无恶性肿瘤病史。
1.2 方法收集受试对象的清晨空腹静脉血4 ml,放置含有促凝剂的生化试管,及时分离血清检测CA153、HCY。采用免疫组化法检测术后的乳腺癌组织中ER、PR的表达。各项目的参考范围为CA1530~30U/ml,HCY0~15 mol/L。
1.3 试剂与仪器血清HCY采用速率法测定,试剂由上海丰汇医学科技有限公司提供,Olympus2700全自动生化分析仪检测。免疫组化法检测试剂采用上海长岛试剂有限公司生产的单克隆抗体,所有操作均严格按照说明书要求进行。血清CA153采用化学发光法,仪器为雅培i2000全自动化学发光仪,试剂为雅培公司的原装试剂。
1.4 统计方法应用SPSS 17.0统计软件进行处理。计量资料以均数±标准差表示,多样本比较采用方差分析,两两比较采用SNK-检验;计数资料比较采用检验。<0.05为差异有统计学意义。
2 结果
乳腺癌患者、乳腺良性肿瘤患者及正常对照组的CA153水平差异无统计学意义(>0.05);而A组术前HCY水平与C组差异有统计学意义(<0.05)。见表1。乳腺癌组术前后的CA153差异无统计学意义(>0.05),而HCY水平在手术前后差异有统计学意义(<0.05),见表2。不同年龄,TNM分期的乳腺癌患者HCY水平差异无统计学意义(均>0.05),而不同病理分型,ER、PR的HCY水平差异均有统计学意义(均<0.05);不同年龄CA153水平差异无统计学意义(>0.05),而不同TNM分期、病理分型,ER、PR的CA153水平差异均有统计学意义(均< 0.05)。见表3。
3 讨论
CA153是乳腺细胞上皮表面糖蛋白的变异体,是乳腺癌的特异性肿瘤标志物,已在临床应用多年。其与肿瘤TNM分期及预后密切相关[2]。在原发性乳腺癌患者发现,术前高水平的CA153表达与患者临床病理特征和存活率紧密相关,有高水平CA153的患者预后较差[3]。本文结果显示,乳腺癌患者在手术前后血清CA153水平相接近。不同年龄CA153水平差异无统计学意义,这与文献[4]报道的不一致。本文发现ER、PR表达阴性的乳腺癌患者CA153的阳性率增高,与肖高生等[5]报道的相一致。
HCY是一种含硫氨基酸,为蛋氨酸和半胱氨酸代谢过程中一个重要的中间产物。血浆中HCY升高是反映单碳物质代谢合成途径不平衡的一个敏感指标,而且近来发现HCY、叶酸、癌症间存在某种潜在的联系。近年来,国内外均有报道血清HCY水平与恶性肿瘤之间的关系[6-7]。有研究发现,血浆HCY的升高能显著增加患乳腺癌的风险,而且这种风险在绝经前和绝经后的妇女是相同的[8]。本文显示乳腺癌患者手术前后HCY水平差异有统计学意义(<0.05),与正常对照组比较差异也有统计学意义(<0.05),与文献[9-10]相一致。
ER、PR是调节性器官组织生长发育的雌激素和孕激素受体。在其ER、PR的阳性表达也越高,对其进行内分泌治疗效果和预后就越好,复发与转移的可能性也就越小,无肿瘤携带的生存时间也越长[11]。本文中,ER、PR表达阴性的乳腺癌患者,CA153、HCY的阳性率表达均增高,说明联合分析CA153、HCY与ER、PR的关系对临床具有一定的可行性。
综上所述,CA153与HCY是较好的乳腺癌辅助诊断指标,与ER、PR的联合检测具有一定的临床实用性,对乳腺癌患者的疗效监测,预后判断具有一定临床参考价值。
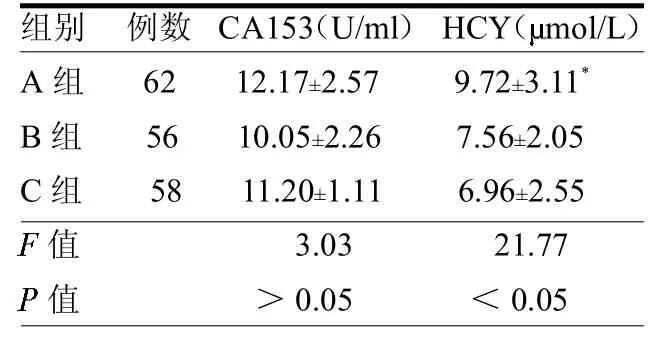
表1 3组CA153、HCY水平比较
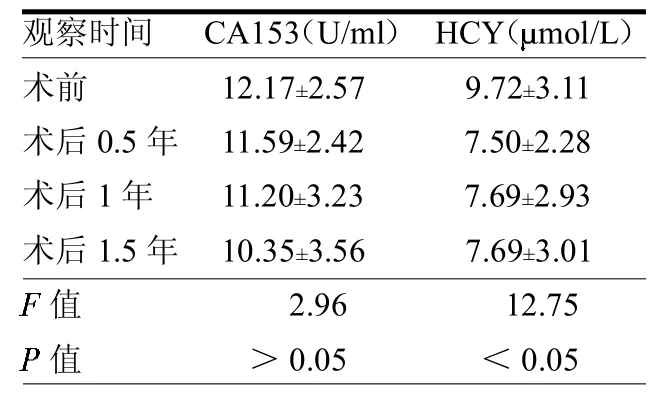
表2 乳腺癌患者不同时间段CA153、HCY水平比较
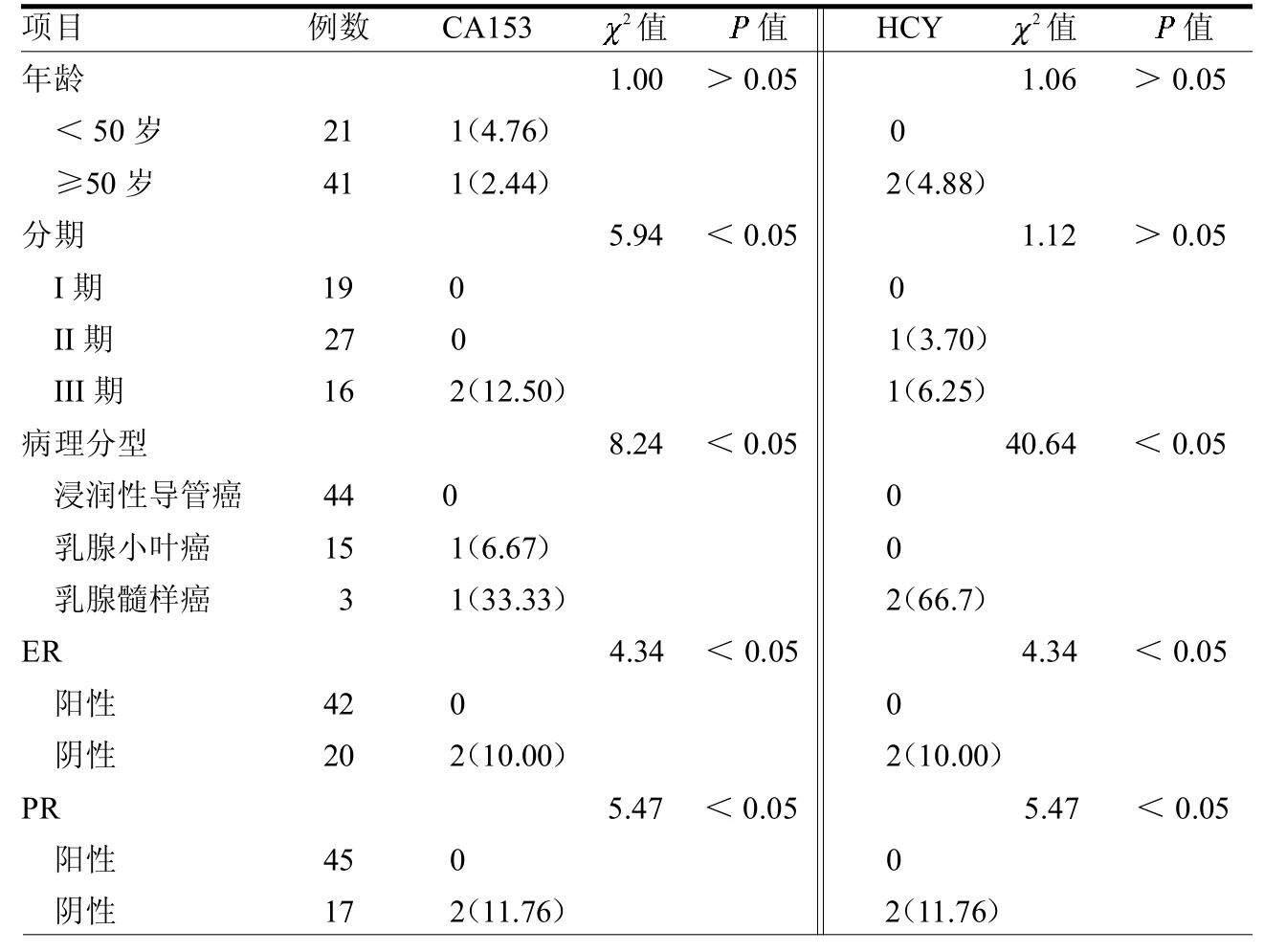
表3 乳腺癌患者的临床基本特征与CA153、HCY的关系例(%)
[1]WuLL,WuJT.Hyperhomocysteinemiais ariskfactor for cancer and anewpotential tumor marker[J].Clin Chim Acta,2002,322(1/2):21-28.
[2]谢翠华,陆亚平.CA153在乳腺癌诊断和肿瘤分期中的应用[J].实用心脑肺血管病杂志,2008,16(11):44-45.
[3]陈燕,郑瑜宏,林莺莺,等.原发性乳腺癌患者术前血清中糖类抗原153癌胚抗原和组织多肽特异性抗原水平与临床病理特征和预后的关系[J].中华肿瘤杂志,2011,33(11):842-846.
[4]杨志刚,曹伟,章骏,等.乳腺癌手术前后血清CA153、CA125、CEA检测的临床意义[J].实用临床医学2007,8(6):103-104.
[5]肖高生,黄江玲,邱少雄,等.CA153和CEA检测在三阴乳腺癌中的应用价值[J].广东医学,2013,34(13):2029-2031.
[6]诸培明.消化系恶性肿瘤患者血清HCY测定的临床意义[J].放射免疫学杂志,2007,20(6):587-589.
[7]Pierdonenico SD,Buccia GA,Lapenna D,et al.Circulating Homocysteine levels in sustained and white coat hypertensions[J]. J Hum Hypertens,2003,17(3):165-170.
[8]Chow YC,LeeMS,WuMH,et al.Plasma homocysteine as a metabolic risk factor for breast cancer:findings from a casecontrol study in Taiwan[J].Breast Cancer Res Treat,2007,101(2):199-205.
[9]Wu X,Zou T,Cao N,et al.Plasma homocysteine levels and genetic polymorphisms in folate metablism are associated with breastcancerriskinchinesewomen[J].Hered cancer Clin Pract,2014,12(1):2-12.
[10]高翠红,赵玉萍.Hcy、FA、VitB12及CA15-3联合检测在乳腺癌患者中的应用价值[J].中国免疫学杂志,2014,30(10):1201-1205.
[11]张慧明,张保宁,宣立学,等.可手术的不同分子亚型乳腺癌的临床特征和生存分析[J].中华肿瘤杂志,2009,31(6):447-448.
10.3969/j.issn.1671-0800.2016.03.054
R737.9
A
1671-0800(2016)03-0384-03
2015-10-10
(本文编辑:孙海儿)
温岭市科技项目(2014C311057)
317502浙江省台州,台州市肿瘤医院
林艳,Email:lykl_love@ 126.com
