氟马西尼诊疗药物中毒所致昏迷患者的临床价值
2016-11-11李丽新
李丽新
氟马西尼诊疗药物中毒所致昏迷患者的临床价值
李丽新
目的 探讨氟马西尼诊疗药物中毒所致昏迷患者的临床价值。方法 选取2013年4月至2015年9月辽宁省本溪市康宁医院收治的68例药物中毒所致昏迷患者作为研究对象,根据治疗方法不同将其分为对照组和观察组,各34例。观察组患者采用氟马西尼进行治疗,对照组患者给予纳洛酮,比较两组患者的临床疗效。结果 治疗后,观察组患者的镇静程度评分显著低于对照组,差异有统计学意义(P<0.05);观察组患者的语言反应、睁眼反应、运动反应评分均明显高于对照组,差异均有统计学意义(均P<0.05);观察组浅昏迷、深昏迷患者苏醒时间均明显短于对照组,差异均有统计学意义(均P<0.05);观察组患者的病死率明显低于对照组,治愈率明显高于对照组,差异均有统计学意义(均P<0.05);观察组患者的不良反应发生率显著低于对照组,差异有统计学意义(P<0.05)。结论 氟马西尼治疗药物中毒所致昏迷患者临床疗效显著,能够有效缩短患者的昏迷时间,改善镇静程度,提高治愈率,降低不良反应发生率。
药物中毒;昏迷;氟马西尼;纳洛酮;昏迷时间
药物中毒在急诊科较为常见,是因用药剂量超出极量所致,滥用药物或用药过量、误服均可造成药物中毒[1]。药物中毒病情进展较快,患者常会陷入昏迷之中,且会对患者身体健康造成不同程度的影响[2],若救治不及时还会对患者生命安全造成严重威胁。以往临床多采用纳洛酮治疗药物中毒,然而效果并不十分理想。氟马西尼为苯二氮䓬类(BZ)受体拮抗剂,可对药物中毒患者发挥理想的治疗效果[3]。本研究就药物中毒所致昏迷患者的诊疗中应用氟马西尼的临床价值进行分析,现报道如下。
1 资料与方法
1.1一般资料 选取2013年4月至2015年9月我院收治的68例药物中毒所致昏迷患者作为研究对象,根据治疗方法不同将其分为对照组和观察组,各34例。对照组患者中,男21例,女13例,年龄22~55岁,平均(36±6)岁,静脉注射海洛因、地西泮10例,口服中毒24例,其中7例合并酒精中毒;观察组患者中,男22例,女12例,年龄23~56岁,平均(36±8)岁,静脉注射海洛因、地西泮9例,口服中毒25例,其中8例合并酒精中毒。所有患者均符合本院医学伦理委员会相关要求,均签署了知情同意书。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2治疗方法 两组患者均给予基础治疗,包括利尿、输液、吸氧、使用抗生素预防感染,必要时给予糖皮质激素、甘露醇,实施脱水降颅内压治疗。对于口服中毒患者在接诊后6~8 h内实施彻底洗胃。同时,对照组患者给予纳洛酮(北京四环制药有限公司,批准文号:国药准字H20055758),首剂量给予0.8~1.2 mg静脉滴注,然后将2.0~2.4 mg纳洛酮溶于5%~10%葡萄糖溶液中持续静脉滴注,滴注速度为每分钟1~2 ml,患者苏醒时停药。观察组患者采用氟马西尼(江苏恩华药业股份有限公司,批准文号:国药准字H20143150)进行治疗,先静脉注射氟马西尼0.2~0.5 mg,若患者仍未转醒,可每隔1~2 min再次静脉注射氟马西尼0.1 mg,密切注意患者呼吸、神志与瞳孔等变化情况,患者苏醒时或总用药量为1 mg时停用药物。
1.3观察指标 ①镇静程度评分:患者意识清醒,反应较快,计为0分;反应迟钝记为1分;若出现困倦记为2分;处于昏睡状态但可唤醒记为3分;陷入昏睡且无法唤醒记为4分。分值越高说明患者镇静程度越深。②利用Glasgow昏迷指数对患者治疗前后昏迷程度进行评价,包括语言反应、睁眼反应、运动反应,各项指标均是分值越高患者昏迷程度越轻。语言反应:无反应记录为1分,有反应但对语言内容不理解记录为2分,理解不对记录为3分,稍微有些糊涂记录为4分,反应正常记录为5分;睁眼反应:不能睁眼记录为1分,在疼痛刺激下可睁眼记录为2分,可按照指令睁眼记录为3分,可自行睁眼记录为4分;运动反应:无运动记录为1分,可外展运动记录为2分,可内屈运动记录为3分,可移动记录为4分,可定位运动记录为5分,可按照指令随意运动记录为6分。③统计两组患者苏醒时间、病死人数、治愈出院人数。④观察两组患者不良反应发生情况,包括躁动、惊厥。
1.4统计学分析 采用SPSS 17.0统计软件进行数据分析,计量资料以±s表示,组间比较采用t检验,计数资料以百分率表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1镇静程度比较 治疗前,两组患者的镇静程度评分差异无统计学意义(P>0.05);治疗后,观察组患者的镇静程度评分显著低于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组患者治疗前后镇静程度比较(分±s)
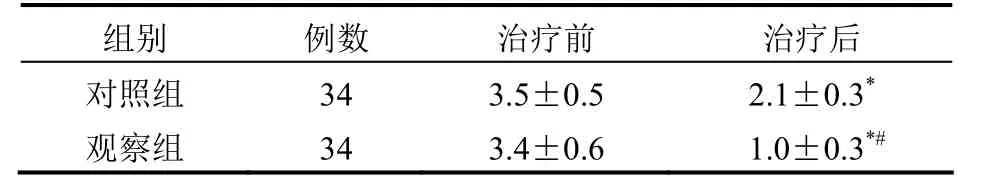
表1 两组患者治疗前后镇静程度比较(分±s)
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05
组别 例数 治疗前 治疗后对照组 34 3.5±0.5 2.1±0.3*观察组 34 3.4±0.6 1.0±0.3*#
2.2Glasgow昏迷程度评分比较 治疗前,两组患者的语言反应、睁眼反应、运动反应评分差异均无统计学意义(均P>0.05);治疗后,观察组患者的语言反应、睁眼反应、运动反应评分均明显高于对照组,差异均有统计学意义(均P<0.05)。见表2。
表2 两组患者 Glasgow昏迷程度评分比较(分±s)
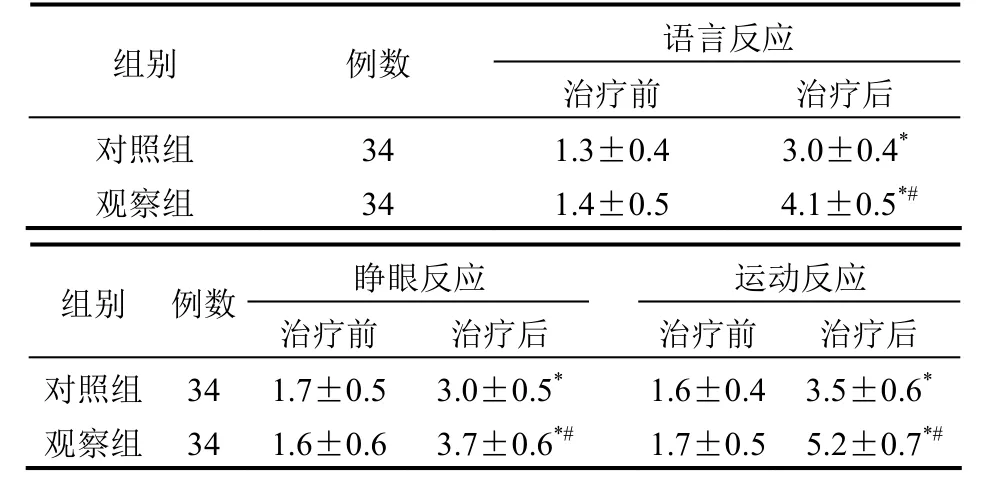
表2 两组患者 Glasgow昏迷程度评分比较(分±s)
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05
组别 例数 治疗前 治疗后语言反应对照组 34 1.3±0.4 3.0±0.4*观察组 34 1.4±0.5 4.1±0.5*#组别 例数 治疗前 治疗后 治疗前治疗后睁眼反应 运动反应对照组 34 1.7±0.5 3.0±0.5*1.6±0.43.5±0.6*观察组 34 1.6±0.6 3.7±0.6*#1.7±0.55.2±0.7*#
2.3苏醒时间、病死率与治愈率比较 观察组浅昏迷、深昏迷患者苏醒时间均明显短于对照组,差异均有统计学意义(均P<0.05)。观察组患者的病死率明显低于对照组,治愈率明显高于对照组,差异均有统计学意义(均P<0.05)。见表3。
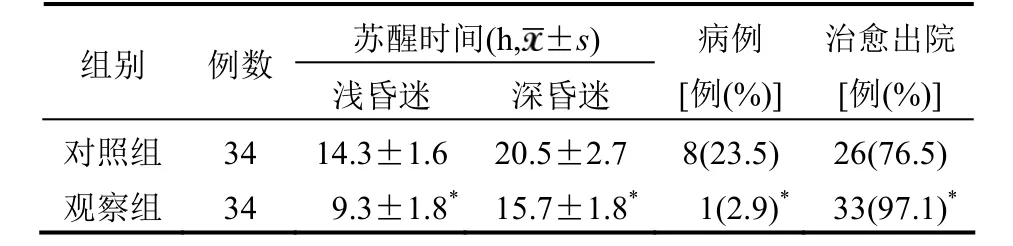
表3 两组患者苏醒时间、病死率与治愈率比较
2.4药物不良反应发生情况比较 对照组11例患者出现不良反应,其中躁动7例,惊厥4例,不良反应发生率为32.4%;观察组2例患者出现不良反应,其中躁动1例,惊厥1例,不良反应发生率为5.9%;观察组患者的不良反应发生率显著低于对照组,差异有统计学意义(P<0.05)。
3 讨论
急性中毒随机性较强,发病突然,致毒物种类较多,可否对其迅速诊断并实施正确治疗会直接影响患者生命安全,而特异性解毒剂的应用可为中毒昏迷患者的临床诊治提供重要指导[4]。
相关统计显示,服药自杀者多采用镇静催眠类药物,而苯二氮䓬类药物是我国自杀者最常用的一种药物,50%以上的药物中毒是因此类药物中毒[5]。本研究中所选取的患者均有苯二氮䓬类药物服用史。人体中枢神经系统可特异性结合苯二氮䓬类物质受体,苯二氮䓬类药物结合这一受体之后可有效激活受体蛋白复合体,促使中枢释放典型抑制性递质γ-氨基丁酸,其与γ-氨基丁酸受体结合后可使突触后膜上氯离子通道,从而引发一致性突触后电位,实现催眠作用。意识障碍是服用此类药物中毒后的主要表现,严重时可出现呼吸抑制并陷入昏迷,清除中毒药物难度较大[6]。所以,对于苯二氮䓬类药物中毒所致昏迷患者,采用拮抗剂实施治疗十分重要。氟马西尼是第一个特异性苯二氮䓬类药物拮抗剂,可竞争性抑制苯二氮䓬类药物结合受体,进而抑制受体复合蛋白活性,使γ-氨基丁酸释放水平降低,关闭氯离子通道,将抑制性突触后电位解除,从而促使患者苏醒。应用氟马西尼对药物中毒所致昏迷患者进行治疗,可使患者快速得到明确的诊断,无需对患者实施进一步脑脊液穿刺、CT检查,且无需行价格昂贵、有创的检查项目(如血、尿毒物鉴定等),同时还可有效减少因实施各项检查而造成治疗时机延误的发生。氟马西尼并无明显的毒副作用,通常在静脉给药之后,患者可出现短暂而轻微的恶心与呕吐。该药物持续时间受多种因素影响,如导致患者中毒的苯二氮䓬类药物半衰期、清除半衰期与给药剂量等。氟马西尼的清除半衰期与大多数的苯二氮䓬类药物相比明显缩短,若患者服用苯二氮䓬类药物剂量较大,且时间较长,在应用氟马西尼治疗后,患者清醒后仍可再次陷入昏迷之中,此时再次给予氟马西尼可取得理想效果。如有必要,可给予静脉滴注氟马西尼以维持患者清醒状态,避免其再次陷入昏迷中。
本研究结果显示,治疗后,观察组患者的镇静程度评分显著低于对照组,语言反应、睁眼反应、运动反应评分均明显高于对照组。提示应用氟马西尼可有效减轻药物中毒所致昏迷患者患者的镇静程度,改善患者的反应,有利于患者苏醒。同时,观察组浅昏迷、深昏迷患者苏醒时间均明显短于对照组。说明氟马西尼可促使昏迷患者尽早苏醒,有利于患者尽早康复。另外,观察组患者的病死率、不良反应发生率均明显低于对照组,治愈率明显高于对照组。提示氟马西尼对药物中毒所致昏迷患者有更为显著的治疗价值。
综上所述,氟马西尼治疗药物中毒所致昏迷患者临床疗效显著,能够有效缩短患者昏迷时间,改善镇静程度,提高治愈率,降低不良反应发生率。
[1] 杨秀平,杜霞,刘艳丽.农药中毒致昏迷、呼吸衰竭经鼻气管插管28例呼吸道护理体会[J].中国民间疗法,2015,23(5):85.
[2] 陶克奇,蔡阳林,刘之钰,等.醒脑静对急性有机磷农药中毒昏迷患者s100 β蛋白的影响及疗效观察[J].中国现代药物应用,2016,10(3):4-5.
[3] 吴孟章.醒脑静注射液联合盐酸纳洛酮注射液治疗急性酒精中毒昏迷临床观察[J].中国中医药信息杂志,2014,21(10):100-101.
[4] 邱峰.40例急性乙醇中毒昏迷期患者诊断抢救疗效的回顾性分析[J].中国医药指南,2015,13(1):135-136.
[5] 马新怀,杨学军.有机磷中毒206例临床观察[J].社区医学杂志,2011,9(8):84-86.
[6] 胡智伟,陈钦.以低钾麻痹为突出表现的3例急性三甲基锡中毒报告[J].社区医学杂志,2011,9(14):85-86.
R595.4
A 【DOI】10.12010/j.issn.1673-5846.2016.10.012
辽宁省本溪市康宁医院,辽宁本溪 117000
