剖宫产术对孕妇产后盆底结构功能、性功能及相关激素的影响
2016-11-09龚阳康萍胡江华陈徐曾慧李霞周婷
龚阳 康萍 胡江华 陈徐 曾慧 李霞 周婷


【摘要】目的:探讨剖宫产术对孕妇产后盆底结构功能、性功能及相关激素的影响。方法:选取2009年3月至2014年6月间我院妇产科收治的剖宫产和阴道分娩健康孕妇各368名为研究对象。分别于产前、产后6周和12周,利用盆底肌力评分标准、会阴超声检查、女性性功能量表测定和比较两组孕妇盆底结构功能和性功能的改变,并检测性功能相关激素的水平。结果:与产前相比,产后6周阴道分娩组的盆底肌力、膀胱颈角度和旋转角度异常率均明显增高(P<0.05);剖宫产组的盆底肌力异常率却无明显改变(P>0.05),而且阴道分娩组的盆底肌力异常率明显也高于剖宫产组(P<0.05);但产后12周剖宫产组的膀胱颈角度和旋转角度异常率与产前比较无明显差别(P>0.05);与阴道分娩组相比,产后6周和12周剖宫产组的膀胱颈角度和旋转角度异常率均明显降低(P<0.05);与产前相比,阴道分娩组孕妇产后6周和12周性功能各方面指标均有所下降;而剖宫产组孕妇仅产后6周,性唤起、性高潮和性生活满意度明显降低(P<0.05),但在产后12周,上述三个维度与产前比较并无明显差别(P>0.05);与阴道分娩组比较,剖宫产组产后6周和12周六个维度的得分值均明显增高(P<0.05);另外,两组孕妇的性功能相关激素E2、P4、FSH、LH和NPY的水平也明显低于产前(P<0.05);而且,产后12周剖宫产组的NPY水平明显也低于与阴道分娩组(P<0.05),但其余指标两组间比较均无显著差别(P>0.05)。结论:剖宫产术对孕妇产后短期内性功能和盆腔结构的影响小于阴道分娩,且能够明显降低NPY水平。
【关键词】剖宫产;盆底结构功能;性功能;性激素
Effects of cesarean section on maternal postpartum pelvic floor function, structure function and correlation hormoneGONG Yang1, KANG Ping2, HU Jianghua2, CHEN Xu1△, ZENG Hui1, LI Xia1, ZHOU Ting1. 1.Department of Obstetrics, Peoples Hospital of Chongzhou City, Chengdu 611230, Sichuan, China; 2.Department of Obstetrics and Gynecology, Rehabilitation Hospital of Sichuan, Chengdu 611135, Sichuan, China
【Abstract】Objectives: To explore the effects of cesarean section on maternal postpartum pelvic floor function, structure function and correlation hormone. Methods: Healthy pregnant women who received cesarean section or vaginal delivery from March 2009 to June 2014 in our hospital were selected as the research object, each group of 368 cases. The pelvic floor muscle strength score, perineal sonography, female sexual function and the related hormone levels of two groups were measured and compared in the prenatal, postnatal 6 weeks and 12 weeks. Results: Compared with the prenatal, the abnormal rate of pelvic floor muscle strength of the bladder neck and the rotation were significantly increased at the postnatal 6 weeks in vaginal delivery group (P<0.05); while the abnormal rate of pelvic floor muscle strength showed no significant change in the cesarean section group (P>0.05), and the abnormal rate of pelvic floor muscle strength of vaginal delivery group was also higher than that of cesarean section group (P<0.05); compared with 12 weeks postpartum, at prenatal, the abnormal rate of bladder neck angle and rotation angle also showed no significant difference in cesarean section group (P>0.05); Compared with prenatal, the sexual function indexes in the vaginal delivery group at 6 and 12 weeks postpartum were all significantly decreased; while in the cesarean section group only sexual arousal, orgasm and sexual satisfaction decreased significantly at 6 weeks postpartum (P<0.05); Compared with prenatal, the three indexes at 12 weeks postpartum showed no significant difference (P>0.05); Compared with the vaginal delivery group, 6 indexes were significantly increased in the cesarean section group at 6 week postpartum (P<0.05); Moreover, the level of NPY was significantly lower than that of vaginal delivery group at 12 weeks postpartum in cesarean section group (P<0.05), but other indexes between the two groups showed no significant difference (P>0.05). Conclusion: Cesarean section has less impact on the pelvic structure and sexual function than vaginal delivery in the short term, and can significantly decrease the level of NPY.
【Key words】Cesarean section; Pelvic floor structure and function; Sexual function; Sexual hormone
【中图分类号】R717【文献标志码】A
研究报道显示,妊娠和分娩是影响女性盆底结构功能和性功能的主要因素[1]。阴道分娩和剖宫产均具有各自不同的优缺点,但是两种分娩方式究竟对盆底结构功能、性功能及相关激素究竟有何影响尚未明确,且存在明显争议[2,3]。据此本研究以我院诊治的健康剖宫产和阴道分娩孕妇为研究对象,测定和比较两组分娩方式对盆底肌力评分、膀胱颈角度和旋转角度、产后性功能及相关激素改变。现总结报道如下。
1资料与方法
1.1临床资料
选取2009年3月至2014年6月间我院妇产科收治剖宫产和阴道分娩的产妇各368例为研究对象。纳入标准:(1)剖宫产组孕妇均符合临床剖宫产指征或孕妇自愿要求;(2)所有孕妇妊娠期无严重内外科合并症及产科并发症;(3)年龄22~34岁,孕周37~42周。排除标准:(1)既往妊娠史、盆腔手术史、反复尿路感染史;(2)孕前或孕期压力性尿失禁(SUI);(3)泌尿道畸形者;(4)阴道出血或产后恶露持续存在。剖宫产分娩孕妇年龄23~34岁,平均年龄(26.43±2.31)岁,孕周37~41周,平均孕周(38.96±1.17)周,BMI 21.46~28.81 kg/m2,平均BMI(24.87±1.81)kg/m2;阴道分娩孕妇年龄22~32岁,平均年龄(26.56±2.89)岁,孕周37~42周,平均(39.12±1.20)周,BMI 20.84~27.96 kg/m2,平均BMI(24.98±1.72)kg/m2。两组孕妇在年龄、孕周、BMI值、产次、孕次、胎儿性别比例等方面的比较差异均无统计学意义(P>0.05),资料均衡可比。见表1。所有孕妇都具备完整的临床资料,研究方案经医院伦理委员会批准,所有孕产妇均签署知情同意书。表1两组产妇一般临床资料分组年龄(岁)孕周(周)BMI(kg/m2)孕次(次)产次(次)胎儿性别比例[n(%)]男女阴道分娩组26.56±2.8939.12±1.2024.98±1.721.66±0.421.16±0.46189(51.36)179(48.64)剖宫产组26.43±2.3138.96±1.1724.87±1.811.71±0.501.22±0.52186(50.54)182(49.46)t/χ20.6761.8360.8471.4731.6620.049P0.4990.0670.3970.1410.0970.825
1.2盆底肌力评分
分别于产前、产后6周和12周,采用Oxford评分标准,用食指和中指轻压阴道后壁,评价肌肉的收缩力量和疲劳程度;分为0~5级,其中0级:无收缩;1级:仅有少许抽动;2级:有轻微收缩,无压迫感;3级:普通收缩;4级:正常收缩;5级:较强、有力的收缩。研究以3级及其以上为正常盆底肌力。
1.3膀胱颈角度和旋转角度测量
分别于产前、产后6周和12周,采取会阴多普勒超声检查,以耻骨下缘膀胱颈连线和耻骨联合中线中间的夹角为膀胱颈角度;同时计算静息和屏气用力状态的角度差值,设为膀胱颈旋转角度;膀胱颈角度以≥95°为异常;膀胱颈旋转角度≥20°设为异常。
1.4女性性功能量表 (Female Sexual Function Index, FSFI)
采用FSFI量表对所有产妇产后性功能进行评估。量表共包括19个问题,分别对性欲(2项)、性唤起(4项)、阴道润滑程度(4项)、性高潮(3项)、性生活满意度(3项)和性交疼痛(3项)六个维度予以测定。量表的测定安排在独立、安静、光线良好的室内,单盲法编号,由研究人员和产妇一对一测试完成。数据均经逻辑错误检查并由两名专职人员采取双录入的方式输入数据库。得分值越高表示性功能越良好。
1.5性功能相关激素检查
采集两组孕妇产前、产后6周和12周清晨空腹静脉血液4 mL,3000 rpm离心10 min,留取上清,-80℃保存备用。利用放射免疫分析法分别检测雌二醇(Estradiol, E2),试剂购于天津九鼎公司(生产批号:20140106372);电化学发光免疫法测定孕激素(Progestin, P4)、卵泡刺激素(Follicle-Stimulating Hormone, FSH)和黄体生成素(Luteinizing Hormone, LH)的含量;试剂盒均购自于试剂购于罗氏公司(生产批号:20140225428)。测量仪器为Olympus AU2700全自动生化分析仪;神经肽Y(Neuropeptide Y, NPY)则由酶联免疫吸附试验检测,试剂盒购自于上海研卉生物科技有限公司(生产批号:CEA20140320671)。检测方法均由专业检验人员操作完成。
1.6统计学处理
所有数据的整理和分析均利用SPSS 17.0软件,其中计量资料以均数±标准差(±s)形式表示,两组间的比较运用独立样本的Student-t检验;多个不同时间点的比较采取单因素方差分析;计数资料则利用卡方检验或Fisher确切概率法,以P<0.05认为差异具有统计学意义。
2结果
2.1两组孕妇产后盆底结构功能比较
产后6周阴道分娩组的盆底肌力异常率明显高于产前(χ2=8.234,P=0.004);但剖宫产组的盆底肌力异常率无明显改变(P>0.05);而且,阴道分娩组的盆底肌力异常率明显高于剖宫产组(P<0.05);产后12周,两组间比较则无明显差别(P>0.05)。见表2。
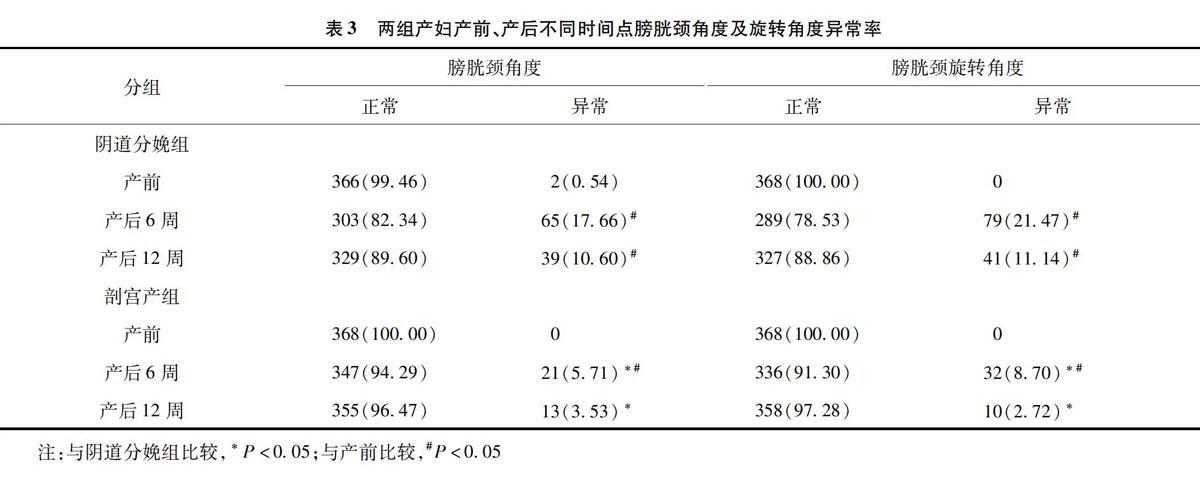
与产前相比,两组孕妇产后6周膀胱颈角度和旋转角度异常率明显升高(P<0.05);但产后12周剖宫产组的膀胱颈角度和旋转角度异常率与产前比较无明显差别(P>0.05),而阴道分娩组则依旧显著高于产前(P<0.05)。值得注意的是,与阴道分娩组相比,产后6周和12周剖宫产组的膀胱颈角度异常率明显降低(χ26周=25.490,P<0.001;χ212周=13.988,P<0.001);且膀胱颈旋转角度异常率也显著下降(χ26周=23.435,P<0.001;χ212周=20.246,P<0.001)。见表3。
2.2两组孕妇产后性功能比较
与产前相比,阴道分娩组孕妇产后6周和12周性功能各方面指标均有所下降;而剖宫产组孕妇产后6周,性唤起、性高潮和性生活满意度明显降低(P<0.05),但在产后12周,上述三个维度与产前比较并无明显差别(P>0.05);与阴道分娩组比较,剖宫产组产后6周和12周六个维度的得分值均明显增高,差异具有统计学意义(P<0.05)。见表4。
2.3两组孕妇产后性功能相关激素水平比较
与产前相比,两组孕妇产后6周和产后12周的E2、P4、FSH、LH和NPY均明显降低,差异具有统计学意义(P<0.05);而且,产后12周剖宫产组的NPY水平明显低于与阴道分娩组(P<0.05),但其余指标两组间比较均无显著差别(P>0.05)。见表5。
3讨论
妊娠和分娩被认为是影响女性盆底结构功能障碍的主要原因之一[4]。阴道分娩后,产妇的阴道壁容易出现松弛,盆底肌肉也会因分娩时的过度扩张而导致弹性下降,甚至伴有部分肌肉纤维的断裂等,临床上常表现为阴道前后壁脱垂、痔疮或尿失禁等,严重影响孕妇产后的生活质量。值得注意的是,即便是选择剖宫产的孕妇,孕期不断增大的子宫也会压迫盆底侧髂静脉,引起血流障碍,进而导致盆底组织出现不同程度的缺血、缺氧性的组织损伤,造成产后孕妇的盆底结构功能障碍[5,6]。本研究采取盆底肌力评分、膀胱颈角度和旋转角度分别比较了两种分娩方式对孕妇盆底结构功能的影响,结果显示,产后6周阴道分娩组的盆底肌力异常率明显高于产前,剖宫产组的盆底肌力异常率无明显改变,而且阴道分娩组的盆底肌力异常率明显高于剖宫产组;而且,产后6周和12周剖宫产组的膀胱颈角度和旋转角度异常率均明显低于阴道分娩组。这些结果表明,阴道分娩对孕妇盆底结构功能的损伤相比剖宫产更为严重,且更容易导致盆底肌力的降低,诱发盆底肌肉松弛。但是,值得注意的是,该结论尚不能作为选择剖宫产的指征之一。主要原因基于以下两点:一是盆底肌力评分方法采用的是阴道指诊法,以挤压于检测者手指的力量来判定肌肉的收缩力尚缺乏客观验证,仅可作为初步了解盆底结构功能的初步方式;二是虽然阴道分娩组膀胱颈角度及旋转角度的测量异常率明显高于剖宫产组,但随着产后时间的推移,该差异逐步缩小,提示两者的远期影响可能并无差别,应综合考虑其他临床指征。
受我国传统文化的影响,孕妇产后性功能障碍的问题被严重忽视。而且,女性性功能障碍与离婚率的上升、家庭暴力、夫妻关系和生活质量等诸多方面均密切相关,因此,关注和评估孕妇产后性功能的改变尤为重要[7]。FSFI是国内外评价女性性功能的常用量表,具有较为良好的信度和效度,涵盖了性欲、性唤起、性高潮、性交疼痛、阴道湿润和满足感等反映性功能水平的各个方面[8,9]。本研究结果发现,阴道分娩组孕妇产后6周和12周性功能六个维度的得分值均显著下降,而剖宫产组孕妇仅在产后6周,性唤起、性高潮和性生活满意度明显降低,其余指标未有明显影响,而且产后12周各项指标分值均恢复正常。该结果表明,阴道分娩在一定程度上影响了孕妇产后的性功能,但剖宫产对孕妇产后性功能的影响则相对较小。分析原因主要有三点:一是阴道分娩组孕妇产后短时间内由于分娩时阴道的过度扩张,导致阴道肌肉松弛,影响了性交的满意度;二是阴道、外阴因分娩的撕裂或所造成的伤痕尚未痊愈,导致阴部的敏感性降低和性交疼痛;三是产后过早的性生活影响了孕妇身体的康复,引发反感、厌恶等不良情绪因素。值得关注的是,随着时间的推移阴道分娩组孕妇产后的性功能也呈现了明显的改善趋势。
性激素水平的急剧改变是妇女孕期和产后的典型生理生化指标[10-12]。为深入了解和比较不同分娩方式孕妇产后性激素的变化情况,本研究检测了E2、P4、FSH、LH和NPY的水平。结果显示,产后两组孕妇的上述激素指标水平均明显降低,而且降低的幅度较为显著,但两种分娩方式各项指标的比较却无明显差别。其中仅产后12周剖宫产组的NPY水平明显低于阴道分娩组。NPY是一种含36个氨基酸的肽类,广泛分布于外周和中枢神经系统,也是含量最丰富的神经肽之一。重要的是,NPY还具有维持机体内环境激素稳态的作用,可以调控促性腺激素、甲状腺激素、雌激素等相关性激素的释放[13,14]。该结果提示,NPY的急剧降低可能是引发阴道分娩组性功能短期障碍的生理原因之一,但其具体的影响作用机制仍有待深入探讨和研究。
综上所述,剖宫产术对孕妇产后短期内性功能和盆腔结构的影响小于阴道分娩,且能够明显降低NPY水平。
参考文献
[1]Riggs JC, Lim EK, Liang D, et al. Cesarean section as a risk factor for the development ofadenomyosis uteri. J Reprod Med, 2014, 59(1-2):20-24.
[2]Song M, Ishii H, Toda M, et al. Association between sexual health and deliverymode. Sex Med, 2014, 2(4):153-158.
[3]Handa VL, Blomquist JL, Knoepp LR, et al. Pelvic floor disorders 5-10 years after vaginal or cesarean childbirth. Obstet Gynecol, 2011, 118(4):777-784.
[4]Turner CE, Young JM, Solomon MJ, et al. Incidence and etiology of pelvic floor dysfunction and mode of delivery: an overview . Dis Colon Rectum, 2009, 52(6):1186-1195.
[5]Bozkurt M, Yumru AE, ahin L. Pelvic floor dysfunction, and effects of pregnancy and mode of delivery on pelvic floor . Taiwan J Obstet Gynecol, 2014, 53(4):452-458.
[6]Rrtveit G, Hannestad YS. Association between mode of delivery and pelvic floor dysfunction. Tidsskr Nor Laegeforen, 2014, 134(19):1848-1852.
[7]Nappi RE, Cucinella L. Advances in pharmacotherapy for treating female sexual dysfunction. Expert Opin Pharmacother, 2015, 16(6):875-887.
[8]Isidori AM, Pozza C, Esposito K, et al.Development and validation of a 6-item version of the female sexual function index (FSFI) as a diagnostic tool for female sexual dysfunction. J Sex Med, 2010, 7(3):1139-1146.
[9]Masliza W, Daud W, Yazid Bajuri M, et al. Sexual dysfunction among postmenopausal women. Clin Ter, 2014, 165(2):83-89.
[10]Ziaei S, Moghasemi M, Faghihzadeh S. Comparative effects of conventional hormone replacement therapy and tibolone on climacteric symptoms and sexual dysfunction in postmenopausal women. Climacteric, 2010, 13(2):147-156.
[11]Fooladi E, Bell RJ, Whittaker AM, et al. Women's expectations and experiences of hormone treatment for sexual dysfunction . Climacteric, 2014, 17(6):674-681.
[12]Forouzannia SK, Abdollahi MH, Hekmatimoghaddam S, et al. Sex hormone levels and sexual dysfunction in men after coronary artery bypass graft . Iran J Reprod Med, 2012, 10(5):425-428.
[13]Kalra SP, Kalra PS. NPY-an endearing journey in search of a neurochemical on/off switch for appetite, sex and reproduction . Peptides, 2004, 25(3):465-471.
[14]Loh K, Herzog H, Shi YC. Regulation of energy homeostasis by the NPY system . Trends Endocrinol Metab, 2015, 26(3):125-135.
