妊娠期甲亢患者血清甲状腺功能和免疫含量变化
2016-11-01岑美婷陈纯旭吴振兴
岑美婷 陈纯旭 吴振兴 张 慧
广州市第一人民医院南沙中心医院检验科 (广州 510045)
妊娠期甲亢患者血清甲状腺功能和免疫含量变化
岑美婷陈纯旭吴振兴张慧
广州市第一人民医院南沙中心医院检验科 (广州 510045)
目的探讨妊娠期甲亢患者血清甲状腺功能和免疫含量变化及其临床应用价值。方法分别取妊娠期与非妊娠期甲亢病例各250例,于孕15周、孕25周以及孕35周时测定两组血清甲状腺功能各项指标与免疫含量。结果与对照组相比,观察组患者整个妊娠期T3、T4水平明显更高(P<0.05);孕中晚期两组FT3、FT4水平差异并无统计学意义(P>0.05)。结论血清T3、T4在妊娠合并甲亢患者整个妊娠过程中呈高水平表达,临床应高度重视TRAb阳性率、FT3、FT4表达水平,以明确诊断。
妊娠期患者甲状腺功能免疫功能
甲状腺功能亢进症(甲亢)属于器官特异性自身免疫疾病,其多与环境因素以及遗传因素存在密切关联。本病在妊娠期甲亢女性人数在近年来不断增加,分娩后甲状腺毒症也随之加重。妊娠期女性存在代谢功能亢进的表现,妊娠过程中甲状腺刺激性抗体受到不同程度激活与抑制,因此对病情预后、母体以及胎儿均造成不同程度的影响[1-2]。本文就此观察妊娠期甲亢患者血清甲状腺功能和免疫含量变化及其临床应用价值,旨在为临床提供一定指导和帮助。
1 资料与方法
1.1一般资料选取2014年1月—2015年1月期间在我院接受治疗的250例妊娠期甲亢患者纳入本次研究,设为观察组,外科检查均未发现可触及的甲状腺肿大。年龄22~34岁,平均年龄(27.2±3.2)岁;其中194例为初产妇,56例为经产妇;入组患者病情均与《内科学》(第7版)关于甲亢临床诊断标准[3]相符,即表现出高代谢临床症状与体征,且促甲状腺激素(TSH)有3项指标降低、血清总甲状腺素(T4)以及游离四碘甲状腺原氨酸(FT4)表达水平升高。另取同期入院的250例非妊娠期甲亢患者为对照组,年龄23~35岁,平均年龄(27.4±2.9)岁;其中201例为初产妇,49例为经产妇。两组年龄、性别等基线资料无差异(P>0.05),具有可比性。
1.2方法对照组患者不接受任何治疗;观察组患者接受干预治疗方案,于缓解期应用丙硫氧嘧啶小剂量控制甲亢病情,起始给药剂量保持在300 mg/d,维持剂量保持在50~150 mg/d,并对患者甲状腺激素表达水平予以严密监测。分别于孕15周、孕25周以及孕35周时采集两组空腹静脉血标本,测定血清甲状腺功能各指标和免疫含量变化,所用仪器为雅培化学发光仪12000和中佳光电仪器分公司GC—911γ放射免疫计数器。试剂为雅培公司配套试剂和原子高科股份有限公司生产。
1.3观察指标测量两组三碘甲状腺原氨酸(T3)、四碘甲状腺原氨酸(T4)、游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)、促甲状腺激素受体抗体(TRAb)以及平均血清促甲状腺激素(TSH)的表达水平。
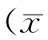
2 结 果
2.1孕15周时对照组与观察组甲状腺功能指标与免疫功能水平对比与对照组相比,观察组患者孕15周末时血清TRAb指数更低,血清T3、T4指数更高,组间差异有统计学意义(P<0.05);两组FT3、TSH以及FT4指数水平差异并无统计学意义(P>0.05),见表1、2。

表1 孕15周时对照组与观察组血清TRAb指数、T3、T4指数对比
注:与对照组相比,aP<0.05

表2 孕15周时对照组与观察组血清FT3指数、TSH、FT4指数对比
注:与对照组相比,aP>0.05
2.2孕25周时对照组与观察组甲状腺功能指标与免疫功能水平对比与对照组相比,观察组患者孕25周末时血清T3、T4指数更高,组间差异有统计学意义(P<0.05);两组TRAb指数、FT3、TSH以及FT4指数水平差异并无统计学意义(P>0.05),见表3、4。

表3 孕25周时对照组与观察组血清T3、T4指数对比
注:与对照组相比,aP<0.05
2.3孕35周时对照组与观察组甲状腺功能指标与免疫功能水平对比与对照组相比,观察组患者孕35周末时血清T3、T4指数更高,而FT3、FT4指数水平更低,组间差异具有统计学意义(P<0.05);两组TRAb、TSH水平差异并无统计学意义(P>0.05),见表5、6。
3 讨 论
作为一种器官特异性自身免疫性疾病,甲亢发病机制与细胞免疫以及体液免疫异常存在密切关联[4]。临床研究[5]发现,甲亢患者血清中含有特异性自身抗体TRAb,其针对于甲状腺细胞TSH受体,其中一种即TSH受体刺激性抗体TSAb,该抗体与TSH受体结合,促使腺苷酸环化酶信号系统激活,引发甲状腺激素合成以及甲状腺细胞增生,最终形成甲状腺功能亢进。所以TRAb在一定程度上可视为甲亢疾病诊断性抗体。而在甲亢临床诊断中,TRAb阳性检出率可视为一项重要的诊断标准[6-7]。血清促甲状腺激素(TSH)是垂体前叶产生的主要激素之一。血清TSH是判断甲状腺功能紊乱原因与病变部位的一项重要指标,由于血清TSH水平与血清T4之间存在较为密切的负反馈关系,TSH也因此成为甲状腺功能亢进症(甲亢) 诊断和甲状腺功能减退症(甲减)的一线重要指标。

表4 孕25周时对照组与观察组血清TRAb指数、FT3指数、TSH、FT4指数对比
注:与对照组相比,aP>0.05

表5 孕35周时对照组与观察组血清T3、T4、FT3与FT4指数对比
注:与对照组相比,aP<0.05

表6 孕35周时对照组与观察组血清TRAb、TSH指数对比
注:与对照组相比,aP>0.05
本次研究对妊娠期甲亢患者与非妊娠期甲亢患者分别甲状腺功能变化以及免疫功能变化分别做了测量评估,结果发现,观察组患者的血清T3、T4表达水平更高,与对照组相比差异有统计学意义(P<0.05)。妊娠期女性受到促绒毛膜性腺激素(HCG)影响,机体基础代谢率相对高于平常水平,此种情况下血清T3、T4表达水平也伴随性增高,所以单纯依赖血清T3、T4表达水平变化来做出妊娠期甲亢的临床诊断显然并无足够的说服力。亦有研究认为,妊娠期甲亢患者血清T3、T4表达水平更高是因为妊娠期母体以及胎儿甲状腺激素需求量持续增长,同时雌激素作用于甲状腺结合球蛋白,以及妊娠期人绒毛膜促性腺激素(HCG)高水平表达对甲状腺产生刺激作用,由此导致妊娠期甲亢患者三碘甲状腺原氨酸与四碘甲状腺原氨酸表达水平显著升高[8]。而在对T3、T4的其他研究中发现,T3、T4在诊断妊娠合并甲亢中的灵敏度较低,这也是由于在正常妊娠状态下,T3、T4高水平表达有关,由于妊娠和妊娠合并甲亢患者的T3、T4水平均较高,导致仅凭借T3、T4诊断妊娠合并甲亢的漏诊率较高。总的来说,T3、T4对于妊娠期甲亢的临床诊断并无太大支持,这与普通甲亢诊断有明显区别。根据文献报道,妊娠期剧烈呕吐者中,无甲状腺疾病但甲状腺功能表现异常者约占三分之二,妊娠期甲亢患者多于早孕期末或者中孕期初首次发病,其症状缺乏典型性而难以区别,因此早期确诊难度较大,临床应慎重对待[9]。除此之外,相比于非妊娠期甲亢女性患者,孕15周时甲亢患者血清FT3以及FT4表达水平升高,同时促甲状腺激素表达水平更低,对研究数据作统计学处理后我们发现,观察组患者血清TSH表达水平降低,FT3以及FT4表达水平升高,同时FT3与FT4表达水平随着孕周逐渐增加而表现出进行性降低,提示妊娠期TSH表达受抑而逐渐降低,但对照组与观察组差异并无统计学意义(P>0.05)。所以,确认属妊娠期甲亢的情况下,可选择血清TSH浓度下降以及FT3、FT4表达水平升高做为判断依据。除此之外,本次研究中观察组患者孕15周时血清TRAb阳性率明显低于对照组,二者差异有统计学意义(P<0.05)。
母体内胎儿所有代谢均依赖于母体支持和供给,所以妊娠期甲亢病情往往会对胎儿发育造成不良影响,这就需要临床及时开展治疗以有效控制病情进展,以免疾病严重影响胎儿发育。临床研究[10]发现,妊娠期甲亢病例FT3、FT4于妊娠期前1/3阶段的表达水平升高,而在后1/3阶段的表达水平则相应降低,与非妊娠期病例相比差异显著(P<0.05),本次研究结果与这一观点相符。妊娠期HS-TSH受抑后表达水平降低,近似于普通甲亢。与孕中期相比,孕前期观察组血清TRAb阳性率更低,认为其影响因素包括如下两点:①妊娠期新发甲亢诊断时间明显延后;②TRAb表达逐步升高。通常情况下TRAb阳性则说明妊娠期甲亢病因为Graves病,如上所述,由于TRAb能够穿过胎盘屏障直接对胎儿甲状腺造成刺激而引发“甲减”症状,因此临床应对抗甲状腺药物给药剂量以及种类及时做出相应调整,遵循精细化用药的原则,对甲亢患者病情予以合理控制,确保患者甲状腺功能维持在正常水平。每3~4周或者分阶段复查检测妊娠期甲亢患者TRAb水平以及甲状腺功能,并对新生儿进行随访,有利于监测患者病情,以更好地指导临床用药。
综上所述,妊娠期甲亢患者血清T3、T4始终以高水平表达;TRAb阳性率在中晚期偏高,而FT3、FT4表达水平则显著降低,临床应高度重视TRAb阳性率、FT3、FT4表达水平,以便于早筛查和早治疗,防止出现不良妊娠结局。
[1] 蒋艳敏,黄薇,吴娟,等.妊娠期糖尿病孕早中期脂肪细胞因子Chemerin、RBP4水平的研究[J]. 广州医药,2015,46(6):30-32.
[2] 张平,石芳鑫,孙桂英,等.妊娠合并甲状腺功能亢进症82例临床分析[J]. 中国生育健康杂志,2011,22(3):143-147.
[3] 江玉娥,丘媚妮,陈海英,等.糖化血红蛋白联合超敏C反应蛋白在筛查妊娠期糖尿病的价值[J]. 广州医药,2015,46(3):44- 46.
[4] 张鹏,凌俊辉,吴育平,等.妊娠期甲状腺功能亢进患者血清甲状腺功能结果的分析[J]. 中国当代医药,2014,21(1):25-27.
[5] 薛珍春.甲状腺功能亢进对妊娠结局影响的相关分析[J]. 中国妇幼保健,2013,28(16):2555-2556.
[6] 贺译平,贺同强,徐钊,等.妊娠20周前甲状腺功能异常对妊娠影响的研究[J]. 中国妇幼健康研究,2013,07(5):695- 697,700.
[7] 黄赞鸿,刘昱,郑泽钒,等.甲状腺功能亢进症糖代谢异常的分析[J]. 现代医院,2015,15(2):15-17.
[8] 林霖,谢巧玉.系统规范治疗妊娠合并甲状腺功能亢进症患者42例临床观察[J]. 临床合理用药杂志,2013,6(2):32-33.
[9] 丘文慧,朱月琼,廖奇峰,等.甲状腺激素水平对高龄产妇自身免疫功能和妊娠结局的影响研究[J]. 中外医学研究,2015,33(1):63- 64,65.
[10] 廖宁.妊娠期Graves甲亢PTU治疗前后TRAb变化的临床分析[J]. 标记免疫分析与临床,2014,21(1):82-83.
10.3969/j.issn.1000-8535.2016.05.024
2015- 06- 28)
