初次膝关节置换Rand C型胫骨缺损处理分析
2016-10-22闫飞代端明王栋曹虎陈权书熊永发秦志华周林贺家州高登宁杨胜龙
闫飞,代端明,王栋,曹虎,陈权书,熊永发,秦志华,周林,贺家州,高登宁,杨胜龙
(贵州医科大学第三附属医院骨科,贵州都匀558000)
初次膝关节置换Rand C型胫骨缺损处理分析
闫飞,代端明,王栋,曹虎,陈权书,熊永发,秦志华,周林,贺家州,高登宁,杨胜龙
(贵州医科大学第三附属医院骨科,贵州都匀558000)
目的探讨严重膝内/外翻并骨性关节炎初次关节置换胫骨R and C型缺损的处理措施。方法8例(13膝)严重膝内/外翻并骨性关节炎R and C型骨缺损患者。2膝外翻,11膝内翻;男2例(3膝),女性5例(10膝);年龄56~81岁,平均67岁。4膝自体骨移植,7膝螺钉骨水泥填充,2膝金属垫块。术后随访6~39个月,平均23个月。记录患者术前、术后3d、3个月、1年和末次随访X线平片及Lysholm评分结果。结果膝关节Lysholm评分,术前(21.150±4.059)分,术后末次随访平均(91.230±6.153)分,术后优于术前,有统计学意义(t=-56.157,P=0.000),其中优(≥90分)4例(8膝),良(80~89分)4膝,中1膝76分,优良率92.3%,术后末次随访复查X线平片可见植骨均愈合,未见移位、骨吸收、骨溶解、胫骨平台塌陷、假体松动及感染征象。结论在初次全膝关节置换胫骨近端R and C型骨缺损的治疗中,自体植骨、螺钉骨水泥、金属垫块为胫骨假体提供良好的初始稳定性和近期疗效。
膝;关节置换;骨缺损;胫骨
随着关节置换技术的日益成熟[1-2],严重膝关节内外翻合并膝关节骨性关节炎患者,重建其关节功能的有效方法是膝关节置换[3-5]。该手术的关键问题之一是修复骨缺损[6],它直接影响膝关节的功能和假体的使用时间。对胫骨平台骨缺损的评估用得比较多的是Rand分型,Rand C型缺损面积为单侧髁的70%~90%,深度≥10 mm。该类骨缺损在临床上不是很常见,但对其处理是比较棘手的。本文就该类骨缺损的全膝关节置换进行回顾分析,现报道如下。
1 资料与方法
1.1一般资料
选取2011年9月-2015年4月本科收治8例(13膝)严重膝内/外翻并骨性关节炎患者,胫骨平台骨缺损Rand C型,2膝外翻,11膝内翻。男2例(3膝),女5例(10膝);年龄56~81岁,平均67岁。无关节外畸形,无膝关节感染等手术禁忌。
1.2临床诊断及表现
所有患者均出现膝部疼痛,活动受限,须借助拐杖站立,且只能小距离行走,约30 m,膝关节活动范围20~100°。内翻膝者,内侧侧方挤压试验阳性,考虑因胫骨平台内侧髁骨缺损所致,外侧侧方挤压试验阴性。外翻膝者,外侧侧方挤压试验阳性,考虑因胫骨平台外侧髁骨缺损所致,内侧侧方挤压试验阴性。所有患者无下肢肌力障碍,无关节外明显畸形,无明显骨代谢性疾病,如:成骨不全等。
1.3影像学表现
所有病例的X线表现为,一侧胫骨平台明显缺损、硬化和边缘增生,严重内翻或外翻畸形,内翻20~30°,平均22°,外翻分别为20°和25°。未见股骨大块缺损及骨破坏。
1.4术中情况
所有患者胫骨平台缺损均大于单侧髁的70%,缺损深度为15~23 mm,平均18 mm。截骨约9~12mm,标准截骨后,有残留包容性缺损和边缘斜行缺损,残留缺损深度为5~11 mm,残留缺损范围均小于50%。内外侧侧副韧带功能均完整。
1.5手术方法
所有患者均行连续硬膜外麻醉,均从内侧髌旁入路,清除胫骨及股骨边缘骨赘,切除髌下脂肪垫和内外侧半月板,常规确定胫骨力线和后倾角度,以最厚垫片厚度行胫骨截骨,通常用12号垫片试模。常规确定屈曲间歇和内外侧软组织平衡。
胫截骨完成后,若残留骨缺损为包容性缺损,不论面积和深度多少,均行自体骨打压植骨处理。用小刮匙刮出软组织,必要时用小钻花或往复锯去除硬化骨。填入截骨所得的松质骨,并打压密实至与截骨面相平。
胫骨截骨完成后,残留骨缺损为非包容性的,若面积小于单髁的50%的且深度小于5mm,用螺钉骨水泥填充修复。用刮匙刮除软组织,再用往复锯将硬化骨表面打磨成粗糙面,用细钻花在缺损区域钻穿骨表面形成与松质骨相通的几枚孔。在缺损区域钻入4.5直径的松质骨螺钉。注意螺帽尾端不能高出截骨面。常规填入骨水泥充满整个缺损区域。
截骨后,若残留缺损面积>50%,深度>5mm者,应用金属垫块填充。根据缺损的情况,选择垫块的形状和大小,并按照制式工具操作完成。
1.6术后处理
所有患者术后肌力恢复后,立即开始主动功能锻炼,膝活动范围0~90°,尽可能多地直腿抬高和踝泵。夹闭引流管12h后开放。第2天,拔出硬膜外导管后,开始床旁行走。1周内膝关节屈曲达到90°。48h后拔出引流管。每月复诊1次,分别术前、术后3 d、3个月、1年和末次随访X线平片复查观察假体位置及肢体力线。进行Lysholm评分,评价膝关节功能。
1.7统计学方法
采用SPSS 19.0统计软件进行数据分析,计量资料用均数±标准差(±s)表示,手术前后关节功能评分用配对t检验,P<0.05为差异有统计学意义。
2 结果
44膝应用自体骨移植,7膝应用螺钉骨水泥,2膝应用金属垫块。所有病例均获得随访。随访6~39个月,平均23个月。患者膝关节Lysholm评分,术前(21.150±4.059)分,术后末次随访(91.230±6.153)分,经配对t检验,手术前后Lysholm评分有统计学意义(t=-56.157,P=0.000),术后Lysholm评分高于术前。其中优(≥90分)4例(8膝),良(80~89分)4膝,中1膝76分,优良率92.3%,术后末次随访复查X线平片可见植骨均愈合,未见移位、骨吸收、骨溶解、胫骨平台塌陷、假体松动及感染征象。见图1~3。
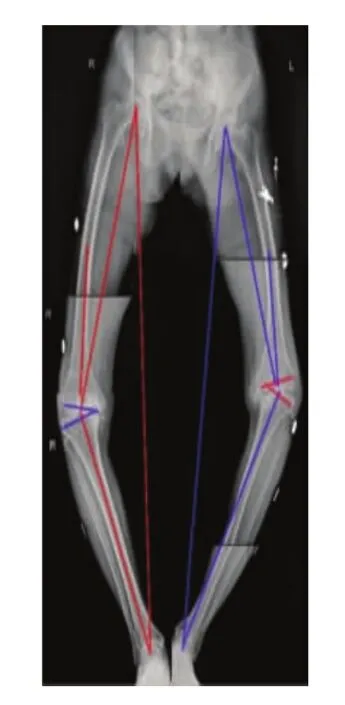
图1 术前左膝内翻23°,右膝内翻26°,胫骨平台内侧Rand C型缺损
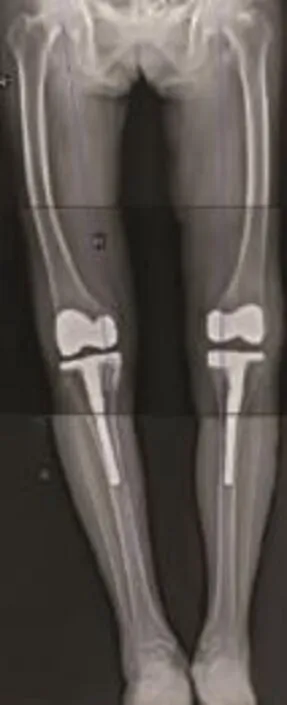
图2 术后力线恢复,假体位置良好
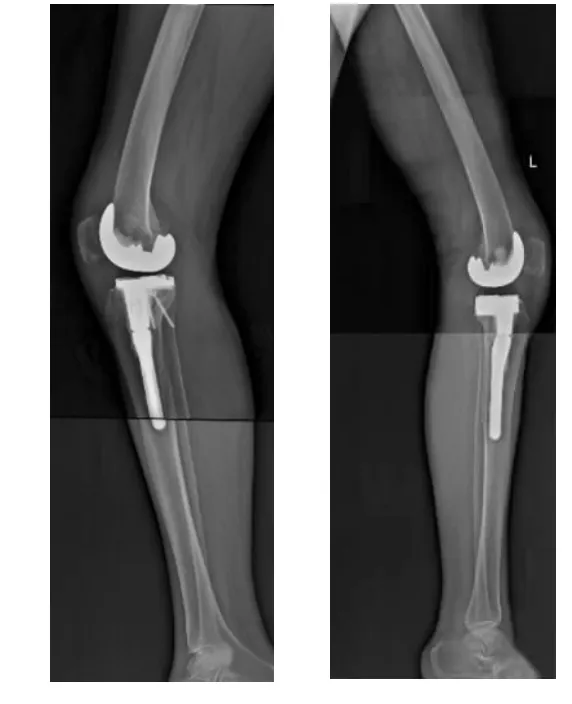
图3 术后侧位力线及假体位置良好
3 讨论
胫骨平台骨缺损的重建是膝关节假体初始稳定的关键。合理的分类是指能够有效地精确治疗。目前这类缺损大体分为包容性和非包容性骨缺损。包容性多数可以用自体骨移植获得较好疗效。为了更好地精确治疗,还有Bargar[7]分型、Ench[8]分型和Rand[9]分型。笔者认为,Rand分型更能指导临床治疗。Rand C型治疗比较困难,修复的难度较大。胡忠洲等[10]报道12例应用自体颗粒骨加结构性植骨全膝关节置换治疗Rand C型胫骨平台缺损,获得较好的初始稳定和近期良好疗效。但是要求6~8周后肢体才能完全负重。马涛等[11]报道,10例全膝关节置换中胫骨缺损用自体骨移植,用螺钉或门型钉固定骨块,同样获得良好的初始稳定性和近期良好疗效。不过若缺损面积>30%,深度>10 mm者,要求术后负重活动在3周以后,或予有限负重。
根据上述文献报道和笔者的临床经验,为了患者能术后获得即刻稳定,术后第1天开始负重活动,1周内膝关节屈曲大于90°。以截骨后是否为包容性骨缺损来决定是否使用自体骨移植修复缺损。包容性骨缺损有完整的骨皮质作支撑,稳定性可靠,用自体松质骨填充缺损后,既可以获得即刻稳定,又能植骨血管化。这是最佳的重建方法。本组病例中,有4例获得自体骨移植修复重建,获得良好的初始稳定或近期疗效。
螺钉骨水泥填充修复全膝关节置换胫骨平台骨缺损,较早已经有报道获得良好疗效。RITTER[12]1993年报道,47例TKA病例,应用螺钉骨水泥填充修复胫骨平台骨缺损,25例获得7年以上的随访,无假体松动,骨水泥骨界面固定失效等并发症。笔者认为该方法虽然不是最理性的方法。但是对缺损深度<5 mm的骨缺损,是推荐使用的,因为笔者一直是成功的。本组病例有7例应用该技术。在截骨后骨缺损为非包容性的,有希望早期负重。在截骨后面积小于单侧髁的50%且深度<5 mm者,可应用该技术,同样获得良好疗效,在随访期内无松动、无骨水泥与骨的界面松动、无假体塌陷等并发症。该技术操作简单,创伤较小,不需要将骨缺损修整成台阶状而增加创伤。不需要植骨愈合爬行替代愈合时间。手术结束即可获得良好稳定,利于早期功能锻炼。
金属垫块填充TKA中缺损的胫骨平台,是广泛使用的技术,并获得良好疗效。黄传旺等[13]报道,7膝TKA患者用金属垫块修复胫骨平台缺损,随访1年,获得良好疗效,无松动、移位及塌陷等并发症。BAEK等[14]报道,67膝TKA应用此技术重建,最长随访9年,获得良好疗效。通过5和8mm垫块厚度病例的评分比较,均获得良好疗效,无差异性。在有柄和无柄的比较中,也无差异性,疗效满意。本组病例中,2例截骨后缺损面积大于单侧髁的50%且深度>5 mm者,应用此技术重建。在随访期内获得良好疗效,无松动、移位及塌陷。笔者应用此技术,考虑获得即刻稳定性可能性大,便于早期功能锻炼,术后肌力恢复即可主动屈伸膝关节。均应用硬膜外麻醉,肌力几乎不受影响,包扎完成,即可主动功能锻炼。但是,此技术的缺点是除了价格昂贵外,因要截出部分宿主骨,骨量丢失增加,给翻修带来难度。
通过本组病例分析,自体骨移植、螺钉骨水泥混合体和金属垫块都是重建RandC型骨缺损TKA中的有效技术。笔者建议,在标准截骨后是包容性残留骨缺损的,应用自体骨移植修复;截骨后非包容性缺损,面积小于单侧髁的50%并深度<5 mm,用螺钉骨水泥重建;截骨后非包容性缺损,面积大于单侧髁的50%且深度>5mm,用金属垫块重建。
延长杆的应用主要根据术中骨质疏松情况和是否用金属垫块决定,若骨质疏松严重,为了防止骨塌陷,予应用延长杆分散应力,增加假体稳定性。若使用金属垫块,必须加用延长杆,分散应力。
不过,本组病例数较少,随访时间不长,对Rand C型骨缺损的处理还需要大宗病例分析和长期疗效的观察。
[1]胡懿郃,李明清.髋膝关节置换手术前后CRP、ESR的变化情况比较及其临床意义[J].中国现代医学杂志,2011(26):3295-3298.
[2]李宝军,邓展生,朱峥嵘,等.全膝关节置换治疗膝屈曲内翻畸形的软组织平衡[J].中国现代医学杂志,2011(17):2038-2042.
[3]SKOU S T,ROOS E M,LAURSEN M B,et al.A randomized, controlled trial of total knee replacement[J].N Engl JMed, 2015,373(17):1597-1606.
[4]LUQUE R,RIZO B,URDA A,et al.Primary modular total knee replacement in severe and unstable osteoarthritis.Predictive factors for failure[J].Int Orthop,2015,39(11):2125-2133.
[5]BALA A,PENROSE C T,SEYLER T M,et al.Computer-navigated total knee arthroplasty utilization[J].JKnee Surg,2015. DOI:10.1055/s-0035-1564724.
[6]杜明昌,柳椰,邬波,等.伴有骨缺损的初次膝关节置换手术选择[J].中国矫形外科杂志.2015(18):1649-1652.
[7]BARGAR W L,MURZIC W J,TAYLOR J K,et al.Management of bone loss in revision total hip arthroplasty using custom ce mentless femoral components[J].J Arthroplasty,1993,8(3):245-252.
[8]ENGH G A,AMMEEN D J.Classification and preoperative radiographic evaluation:knee[J].Orthop Clin North Am,1998,29(2): 205-217.
[9]RAND J A.Bone deficiency in total knee arthroplasty.Use of metal wedge augmentation[J].Clin Orthop Relat Res,1991(271): 63-71.
[10]胡忠洲,王韶进,刘文广,等.自体混合植骨治疗初次全膝关节置换术中Rand C型骨缺损的疗效[J].山东大学学报(医学版),2012(11): 96-99.
[11]马涛,宋伟,张育民,等.自体骨植骨修复膝关节置换术中胫骨平台骨缺损[J].临床和实验医学杂志,2011(15):1172-1173.
[12]RITTER M A,KEATING E M,FARIS P M.Screw and cement fixation of large defects in total knee arthroplasty.A sequel[J].J Arthroplasty,1993,8(1):63-65.
[13]黄传旺,SALIM J,张元凯,等.矩形金属垫块在伴有胫骨骨缺损全膝关节置换术中的应用[J].山东大学学报(医学版),2015(6): 90-93.
[14]BAEK S W,KIM C W,CHOI C H.Management of tibial bony defect with metalblockin primary totalknee replacement arthroplasty[J].Knee Surg Relat Res,2013,25(1):7-12.
(申海菊编辑)
Treatment of Rand C tibial defects in primary total knee arthroplasty
Fei Yan,Duan-ming Dai,Dong Wang,Hu Cao,Quan-shu Chen,Yong-fa Xiong,Zhi-hua Qin,Lin Zhou,Jia-zhou He,Deng-ning Gao,Sheng-long Yang
(Department of Orthopaedics,the Third Affiliated Hospital of Guizhou Medical University,Duyun,Guizhou 558000,China)
Objective To explore the treatment measure for Rand C tibial defects with severe genu varum or valgum and osteoarthritis in total knee arthroplasty(TKA).Methods Eight patients(13 knees)suffered from severe genu varum or valgum and osteoarthritis and Rand C tibial defects.Two knees suffered from genu valgum and 11 knees suffered from genu varum.There were 3 knees involved in men and 10 knees in women. The average age was 67 years(from 56 to 81 years).Autogenous bone graft was used for 4 knees,screw bone cement filling for 7 knees and metal augmentation for 2 knees.The patients were followed up for 6-39 months(average 23 months)after operation.The X-ray and Lysholm scores were recorded before operation,3 days,3 months and 1 year after operation and at last follow-up.Results The Lysholm score was(21.150± 4.059)before operation,(91.230±6.153)at last follow-up with significant difference(t=-56.157,P=0.000). Eight knees were excellent with Lysholm score more than 90,4 knees were good with Lysholm score between 80 and 89,and 1 knee was moderate with Lysholm score 76.The excellent and good rate was 92.3%.At the last follow-up,the graft bones of all patients were healed,there was no complication as bone displacement,bone resorption,osteolysis,tibial plateau collapse,prosthesis loosening,or infection.Conclusions Autologous bone graft,compound of metal screw and bone cement,and metal augmentation can provide effective treatment for Rand C bone defect of proximal tibia in the primary total knee arthroplasty,achieve excellent initial stability and short-term clinical effect.
knee;arthroplasty;bone defect;tibia
R 684.2
B
10.3969/j.issn.1005-8982.2016.17.013
1005-8982(2016)17-0063-04
2015-12-16
