成人复发性髌骨脱位的术前影像学评估与联合手术
2016-10-17阮文辉李宏波谢鹏旦峰贺西京
阮文辉 李宏波 谢鹏 旦峰 贺西京
(1.西安交通大学第二附属医院骨科,西安710004;2.陕西省汉中市中心医院骨关节创伤科,陕西汉中723000)
成人复发性髌骨脱位的术前影像学评估与联合手术
阮文辉1,2李宏波2谢鹏2旦峰2贺西京1*
(1.西安交通大学第二附属医院骨科,西安710004;2.陕西省汉中市中心医院骨关节创伤科,陕西汉中723000)
背景:复发性髌骨脱位的手术方式很多。单独每种手术方式都不能达到满意的临床效果,需采用联合手术。但如何根据患者具体情况选择哪几种手术联合并做到手术的精细化仍有待临床研究。目的:探讨术前影像学评估及基于评估确定的联合手术方式治疗复发性髌骨脱位的临床效果。方法:回顾性分析2014年1月至2015年9月采用联合手术方案治疗的6例8膝成人复发性髌骨脱位患者。男2例2膝,女4例6膝;年龄19~35岁,平均26岁;病程2 d~23年,平均6年。术前均行髌骨脱位8大危险因素的评估:髌骨倾斜、胫骨结节外偏、高位髌骨、股骨前倾、胫骨外旋、膝外翻、股骨滑车发育异常及膝过伸。基于评估结果确定并实施外侧支持带松解、胫骨结节移位、股骨旋转截骨、胫骨旋转截骨、膝外翻截骨、股骨滑车截骨或膝过伸矫形术的联合手术方案。所有患者均行内侧髌股韧带(medialpatella femoral ligament,MPFL)重建。比较术前、术后的Lysholm评分及Kujala评分。结果:髌骨倾斜角,术前平均为33.5°±12.7°(20.6°~60.7°),术后平均为10.5°±3.9°(4.6°~16.1°),较术前纠正23.0°±11.0°(10.2°~44.6°);胫骨结节-股骨滑车间距(tibial tubercle-trochleargroovedistance,TT-TG值),术前平均为(20.4±6.1)mm(11.6mm~30.2mm),术后平均为(11.5±5.2)mm(3.9mm~18.7mm),较术前纠正(8.9±7.8)mm(8.8mm~17.8mm);Caton-Deschamps指数,术前平均为1.17±0.16(1.01~1.47),术后平均为1.09±0.08(1.02~1.18),较术前纠正0.08±0.15(0~0.33)。2例3膝采用外侧松解+MPFL重建术;2例3膝采用外侧松解+胫骨结节内移+MPFL重建术;2例2膝采用外侧松解+胫骨结节内移、下移+MPFL重建术。全部获得随访,随访时间1~20个月,平均9个月。随访期间所有患者膝关节屈伸活动良好,均无再脱位或半脱位,亦无其他并发症发生。末次随访Lysholm评分为(91.57±2.64)分,较术前(52.57±5.88)分有明显改善;Kujala评分为(90.57±3.74)分,较术前(59.86±6.47)分有明显改善(P<0.05)。结论:对术前影像学资料进行详细评估,确定联合手术方案,并指导每种手术的精细化实施,可使复发性髌骨脱位取得良好的治疗效果。
髌骨脱位;复发;危险性评估
【Abstract】Background:There are different surgicalmethods for the adult recurrent patellar dislocation.Each operation has its indications and cannotachieve satisfactory clinical results for complicated injuries.Objective:To introduce preoperative imaging evaluation for recurrent patellar dislocation and to evaluate the effect of combined surgical regime on the disease. Methods:Between January 2014and September2015,6adultpatients(8 knees)with recurrentpatellardislocationwere treated by combined surgery.Therewere2males(2 knees)and 4 females(6 knees)w ith an averageageof 26 years(range,19-35 years).Themean courseof diseasewas6 years(ranging from 2 d to 23 years).Risk factors including patellar tilt,outer tibial tubercle,patella alta,femoralanteversion,external tibial rotation,genu valgum,femoral trochlear dysp lasia and genu hyperextension were assessed preoperatively in all patients.Lateral retinaculum release,tibial tubercle shift,femoral rotation osteotomy,tibial rotation osteotomy,genu valgum osteotomy,femoral trochlearosteotomy and genu hyperextension orthopedics were implemented basing on theevaluation.Medialpatellofemoral ligament reconstruction surgerywas carried out in allpatients.Lysholm score and Kujala scorewere compared before and after operation.Results:Preoperative patellar tiltangles,tibial tubercle-trochlear groove distance(TT-TG)and Caton-Deschamps index was33.5°±12.7°(range,20.6°-60.7°),(20.4± 6.1)mm(range,11.6-30.2mm),1.17±0.16(range,1.01-1.47),respectively,w hich were corrected by 10.5°±3.9°(range,4.6°-16.1°),(11.5±5.2)mm(range,3.9-18.7mm),and 1.09±0.08(range,1.02-1.18)postoperatively.Lateral retinaculum release andmedial patellofemoral ligament reconstruction was implemented in 3 kneesof 2 cases.Lateral retinaculum release combined with tibial tuberclemedial shiftandmedial patellofemoral ligament reconstruction was implemented in 3 knees of 2 cases.Lateral retinaculum release and tibial tuberclemedial-distal shift and medial patellofemoral ligament reconstruction was implemented in 2 kneesof2 cases.Themean follow-upwas9months(range,1-20months).Therewasnotdislocationor subluxation during the follow-up.And no other complications occurred.Lysholm and Kujala scoreswere significantly increased postoperatively as comparedw ith preoperativeone(91.57±2.64 vs.52.57±5.88,90.57±3.74 vs.59.86±6.47,P<0.05). Conclusions:Detailed assessment of preoperative imaging information,determination of combined surgery and guide for each exacting implementation of operation canmakegood outcomes for the recurrentpatellar dislocation operation.
【Key w ords】Patellar Dislocation;Recurrence;Risk Assessment
复发性髌骨脱位常见于潜在解剖结构异常的膝关节,且多由轻微外伤诱发,好发于青少年女性[1]。膝关节局部表现为屈膝时偶然出现外侧脱位,脱位后自行复位,复位后仍可屈膝。患者表现为行走时突发膝前不稳而摔倒。长期膝前不稳会导致过早髌股关节炎、股四头肌萎缩等严重不良后果。针对复发性髌骨脱位的手术方式已超过100种,但每种手术方式都不能达到满意的临床效果[2]。因此,联合手术治疗复发性髌骨脱位成为必然。但是,选择哪几种手术联合,如何做到每种手术的精细化,在临床治疗实践中仍然是随意的,这种随意性导致了患者术后治疗效果的不确定性。本研究利用复发性髌骨脱位患者的术前影像学资料进行详细评估,以确定联合手术方案,并指导每种手术的精细化实施[3]。
1 资料与方法
1.1临床资料
2014年1月至2015年8月采用联合手术方案治疗6例8膝成人复发性髌骨脱位患者。男2例2膝,女4例6膝;年龄19~35岁,平均26岁;病程2 d~23年,平均6年。所有患者术前均行膝关节正侧位及下肢全长站立正位X线片、下肢CT及膝关节MRI检查。测量指标有髌骨倾斜角、胫骨结节-股骨滑车间距(tibial tubercle-trochlear groove distance,TT-TG值)、Caton-Deschamps指数、股骨前倾角、胫骨外旋角及有无膝外翻。膝关节侧位X线片确定股骨滑车发育异常情况并进行Dejour分型。使用量角器测量患者膝过伸角度。同时常规拍摄双侧膝关节的Laurin轴位与Merchant轴位X线片,体格检查判断患者是否合并全身韧带松弛综合征(表1)。所有患者膝关节术前评估由同一组医师完成。
1.2联合手术方案的确定
髌骨倾斜角>20°时进行髌骨外侧支持带松解;TT-TG值>20mm时进行胫骨结节移位,移动后TTTG值为10mm;Caton-Deschamps指数>1.2时进行胫骨结节下移,移动后调整至1.0左右;股骨前倾角>25°,一期进行股骨旋转截骨纠正至10.8°左右,二期行膝关节局部手术;胫骨外旋角>40°,一期进行胫骨旋转截骨纠正至35°左右,二期行膝关节局部手术;合并膝外翻时手术亦分两期进行,一期进行股骨远端或者胫骨近端截骨,二期行膝关节局部手术;股骨滑车发育异常Dejour分型为B型或D型时行滑车截骨;膝过伸>10°时先纠正过伸畸形。所有患者均行取同侧自体半腱肌的内侧髌股韧带(Medial Patellofemoral Ligament,MPFL)重建。但轴位X线片与是否合并全身韧带松弛并未包括在本研究的术前评估系统中,仅供参考。

表1 6例8膝复发性髌骨脱位患者的基本情况、术前影像学评估及联合手术方式
1.3手术方法
1.3.1髌骨外侧支持带松解:关节镜监视下使用等离子刀完成。范围自髌上囊至膝关节线,深度近端至显露股外侧肌肌纤维,远端至皮下脂肪(图1)。
1.3.2胫骨结节移位:以髌韧带及胫骨结节为中心做11.0 cm纵行切口,切口远端稍弧向内侧,显露髌韧带、胫骨结节及结节远端部分骨质,显露鹅足。取腱器取出肌腱进行MPFL重建。使用小摆锯贴髌韧带内侧缘从髌韧带胫骨结节止点开始向远端锯断5.0 cm。朝向远端锯断处,贴髌韧带外侧缘从髌韧带胫骨结节止点开始向远端斜向内侧锯断。两锯断断面在远端相交。最后在髌韧带深面、胫骨结节止点处锯断,长度为髌韧带宽度,并分别与前面两锯断断面相交。三处锯断断面深度均为1.0 cm。做成髌韧带的外侧三角形胫骨结节截骨块。此截骨块内侧或内下方再截取一内侧三角形截骨块,使带髌韧带的胫骨结节截骨块能够按照术前计划内移或者内下移。内移或者内下移完成后,内侧截骨块交换填充至外侧骨缺损处。使用可吸收螺钉将带髌韧带的截骨块固定(图2)。

图1 髌骨外侧支持带松解
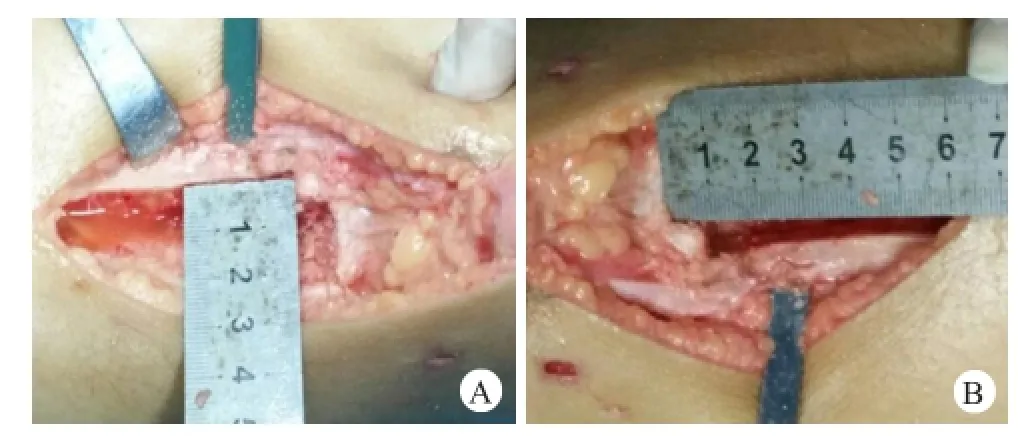
图2 胫骨结节移位
1.3.3MPFL重建:做同侧膝关节胫骨结节稍内下方2.0 cm手术切口,或者直接利用胫骨结节移位手术切口,取半腱肌。修整后肌腱两端分别用1-0可吸收线编织缝合5~7针备用。于髌骨内上缘做一3.0 cm小切口显露髌骨内上缘。高速磨钻在髌骨内上缘沿其长轴磨出一2.0 cm长的小骨槽,刚好容纳肌腱。分别于骨槽近、远两端拧入一直径5.0mm带线锚钉进入髌骨骨质。将肌腱中部放置进入骨槽。两锚钉尾端缝线分别缝扎肌腱。剪断锚钉线,第3根1-0可吸收线编织缝合肌腱两断端5-7针使其成为一条肌腱端。触及股骨内上髁及收肌结节,于股骨远端内后方做一纵行3.0 cm小切口,暴露股骨内上髁及收肌结节。在髌骨内上缘及股骨内上髁、收肌结节处切口之间做一深筋膜深面隧道。将肌腱从此隧道拉入股骨内上髁、收肌结节处切口。C型臂X线机透视下确定Schöttle点[4],于此定位点向股骨远端前上外侧斜向钻入一直径2.4mm克氏针,直径6.0mm空心钻沿此克氏针钻通。将重建肌腱端穿入股骨隧道并拉向外侧。屈膝60°位,适当拉股骨外侧面处重建肌腱可吸收缝线,在股骨内侧隧道口用一直径6.0mm可吸收挤压螺钉挤压固定(图3)。

图3 MPFL重建
合并膝关节腔游离体患者手术行关节镜下外侧支持带松解时一并予以取出。且以上所有手术步骤亦由术前评估同一组医师完成。
1.4术后处理
术后膝关节伸直位下肢卡盘支具固定6周。术后第2日开始进行股四头肌等长收缩、直腿抬高动作。固定6周后行膝关节主被动功能锻炼,并且再在无活动限制的卡盘支具保护下行走6周。
1.5随访计划及评定标准
常规于术后1、3、6、12个月进行随访。末次随访时进行股四头肌肌力、膝关节活动度、髌骨稳定性检查,以及Lysholm评分和Kujala评分。髌骨稳定性检查主要包括髌股关节摩擦感、髌骨倾斜、髌骨异常活动、髌骨活动度及恐惧试验等。
1.6统计学处理
采用SPSS 19.0软件进行统计学分析,髌骨倾斜角、TT-TG值、Caton-Deschamps指数、Lysholm评分及Kujala评分采用均数±标准差形式,6例8膝按照术前、术后分为两组,两组间进行配对样本t检验,检验标准α=0.05。
2 结果
6例8膝复发性髌骨脱位患者中合并全身多发韧带松弛症1例,合并膝关节腔骨性游离体1例。术前髌骨倾斜角平均为33.5°±12.7°(20.6°~60.7°);TT-TG值平均为(20.4±6.1)mm(11.6mm~30.2mm);Caton-Deschamps指数平均为1.17±0.16(1.01~1.47)。2例3膝采用外侧松解+MPFL重建术;2例3膝采用外侧松解+胫骨结节内移+MPFL重建术;2例2膝采用外侧松解+胫骨结节内移、下移+MPFL重建术。术后髌骨倾斜角平均为10.5°±3.9°(4.6°~16.1°),较术前纠正23.0°±11.0°(10.2°~44.6°)(P<0.05);TT-TG值平均为(11.5±5.2)mm(3.9mm~18.7mm),较术前纠正(8.9± 7.8)mm(8.8 mm~17.8 mm)(P<0.05)。Caton-Deschamps指数平均为1.09±0.08(1.02~1.18),较术前纠正0.08±0.15(0~0.33)(P>0.05)。详见表2与图4、5。
术后患者全部获得随访,随访时间为1~20个月,平均11.8±7.6个月。随访期间所有患者股四头肌肌力Ⅳ~Ⅴ级,膝关节屈伸活动良好,均无再脱位或者半脱位,亦无其他明显并发症发生。末次随访Lysholm评分为(91.57±2.64)分,较术前(52.57±5.88)分有明显改善(P<0.05,表2);Kujala评分为(90.57± 3.74)分,较术前(59.86±6.47)分有明显改善(P<0.05,表2)。

表2 6例8膝术前、术后评估指标比较
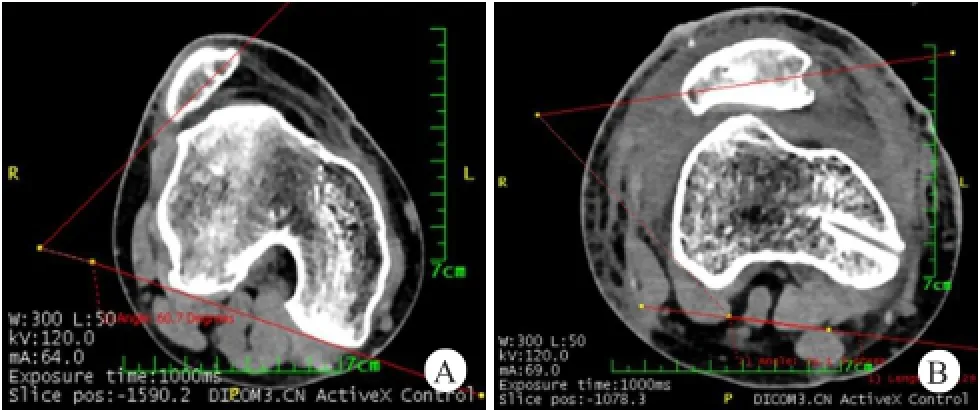
图4 患者,女,35岁,复发性髌骨脱位
3 讨论
髌骨外侧支持带挛缩牵拉髌骨外侧移位,而松解手术解除了这种牵拉作用,增加了髌骨的内移度[5]。本研究病例髌骨倾斜角术前平均33.5°±12.7°(20.6°~60.7°),术后10.5°±3.9°(4.6°~16.1°),较术前纠正23.0°±11.0°(10.2°~44.6°)(P<0.05),纠正至手术阈值以下。但有研究表明在髌骨的软组织稳定结构中外侧支持带仅起次要作用[6],且单纯松解外侧支持带早期效果较好,但随时间推移效果逐渐下降[7],因此多数学者不主张单独行外侧支持带松解手术。本研究也是将此手术方式作为联合手术的一部分,且只对髌骨外倾角>20°患者行外侧支持带松解,并作为联合手术的一部分,而非所有患者均行此手术操作。如果盲目扩大手术指征,可能导致髌骨外侧松弛甚至髌骨多向不稳[8]。
在评估胫骨结节内移时,使用伸膝位TT-TG值而不是Q角,因为Q角在评估胫骨结节外偏时受到多种因素的影响[9]。另外复发性髌骨脱位患者多合并高位髌骨,需行胫骨结节下移予以纠正。评估高位髌骨的常用指标有Caton-Deschamps指数、Insall-Salvati指数和Blackburne-Peel指数,本研究选用Caton-Deschamps指数的原因是它的测量不受胫骨结节移位的影响。本研究病例TT-TG值术前平均(20.4± 6.1)mm(11.6 mm~30.2 mm),术后(11.5±5.2)mm(3.9mm~18.7mm),较术前纠正(8.9±7.8)mm(8.8mm~17.8mm)(P<0.05)。Caton-Deschamps指数术前平均为1.17±0.16(1.01~1.47),术后平均为1.09±0.08(1.02~1.18),较术前纠正0.08±0.15(0~0.33)。6例8膝中只有2例进行了胫骨结节下移,6膝胫骨结节没有下移(P>0.05)。不论TT-TG值还是Caton-Deschamps指数,术后均纠正至手术阈值以下。本研究认为,高位髌骨下移极限为10.0mm,过大可能导致髌股关节压力过大从而导致术后膝前疼痛等情况发生。
欧洲学派认为恢复髌骨周围骨性力学环境的稳定是避免髌骨术后再脱位的关键所在。而美国学派推崇通过MPFL修复或者重建来代偿骨性发育异常。有研究认为MPFL提供53%~60%的限制性力量,是髌骨进入股骨滑车前避免髌骨脱位的最主要软组织限制性结构[10,11]。Sallay等[12]报道急性创伤性髌骨脱位中有约94%的病例合并MPFL的断裂。急性髌骨脱位后撕裂的MPFL难以愈合,成为髌骨脱位的危险因素[13,14]。MPFL重建能够很好地恢复髌骨内侧的正常解剖结构,最大程度地恢复正常生物力学功能[15,16]。本研究认为,既通过纠正膝关节局部解剖异常来恢复髌骨局部力学环境的稳定,又同时重建损伤的MPFL,这样使得术后髌骨再脱位的失败率降到最低。
本研究存在一定的局限性:①未成年人因涉及骨骺问题,虽然可以行术前影像学评估,但未包含在本研究中,而复发性髌骨脱位多见于未成年女性;②病例数量少、随访时间短,报告结果可能存在误差。

图5 患者,男,27岁,复发性髌骨脱位
本研究采用的精确术前影像学评估不仅有助于复发性髌骨脱位的诊断,更提供髌骨脱位的高危因素,提供个体化的评估,以此来确定精准的联合手术方案及每个手术的具体操作细节,有效避免了临床治疗实践中联合手术方案确定过程中的随意性及每个手术具体操作细节的随意性,也在一定程度上避免了患者术后治疗效果的不确定性。
[1]Fithian DC,Paxton ML,Stone P,et al.Epidem iology and natural history of acute patellar dislocation.Am J Sports Med,2004,32(5):1114-1121.
[2]Deie M,Ochi M,Sumen Y,et al.A long-term follow-up study after medial patellofemoral ligament reconstruction using the transferred sem itendinosus tendon for patellar dislocation.Knee Surg Sports Traumatol Arthrosc,2005,13(7):522-528.
[3]冯华,张辉.髌股关节不稳定临床评估与治疗.北京:人民军医出版社,2014.7.
[4]Schöttle PB,Schmeling A,Rosenstiel N,etal.Radiographic landmarks for femoral tunnel placement inmedial patellofemoral ligament reconstruction.Am JSportsMed,2007,35(5):801-804.
[5]Clifton R,Ng CY,Nutton RW.What is the roleof lateral retinacular release?JBone Joint Surg Br,2010,92(1):1-6.
[6]Harasen G.Patellar luxation:pathogenesis and surgical correction.Can Vet J,2006,47(10):1037-1039.
[7]Dandy DJ,Desai SS.The results of arthroscopic lateral releaseof theextensormechanism for recurrent dislocation of the patella after 8 years.Arthroscopy,1994,10(10):540-545.
[8]Lattermann C,Toth J,Bach BR Jr.The role of lateral retinacular release in the treatment of patellar instability. SportsMed Arthrosc,2007,15(2):57-60.
[9]White BJ,Sherman OH.Patellofemoral instability.Bull NYU Hosp JtDis,2009,67(1):22-29.
[10]Conlan T,Garth WP,Lemons JE.Evaluation of themedial softtissue restraints of the extensormechanism of the knee. JBone Joint Surg Am,1993,75(5):682-693.
[11]Desio SM,Burks RT,Bachus KN.Soft tissue restraints to lateral patellar translation in the human knee.Am JSports M ed,1998,26(1):59-65.
[12]Sallay PI,Poggi J,Speer KP,etal.Acute dislocation of the patella.A correlative pathoanatomic study.Am J Sports Med,1996,24(1):52-60.
[13]Nomura E,Horiuchi Y,Kihara M.Medial patellofemoral ligament restraint in lateral patellar translation and reconstruction.Knee,2000,7(2):121-127.
[14]Hautamaa PV,Fithian DC,Kaufman KR,et al.Medial soft tissue restraints in lateralpatellar instability and repair.Clin Orthop RelatRes,1998,(349):174-182.
[15]SenavongseW,Am is AA.The effects of articular,retinacular,ormuscular deficiencies on patellofemoral joint stability.JBone JointSurg Br,2005,87(4):577-582.
[16]BediH,Marzo J.The biomechanics ofmedial patellofemoral ligament repair followed by lateral retinacular release. Am JSportsMed,2010,38(7):1462-1467.
Radiographic assessmentand combined surgery of adult recurrentpatellar dislocation
RUANWenhui1,2,LIHongbo2,XIEPeng2,DAN Feng2,HEXijing1*
(1.Departmentof Orthopaedics,The Second A ffiliated Hospitalof Xi'an Jiaotong University,Xi'an 710004;2.Departmentof Bone and JointSurgery,Hanzhong CenterHospital,Hanzhong 723000,Shaanxi,China)
2095-9958(2016)02-0057-05
10.3969/j.issn.2095-9958.2016.01-12
贺西京,E-mail:xijing_h@vip.tom.com
