膈肌超声预测机械通气撤机结果的价值
2016-09-10胡仕静周树生
胡仕静,周树生,吴 丹,刘 宝
膈肌超声预测机械通气撤机结果的价值
胡仕静,周树生,吴丹,刘宝
目的 评价膈肌增厚率(DTF)及双侧平均膈肌活动度(ADE)对机械通气患者撤机结果的预测价值。方法 研究共纳入55例接受机械通气时间大于48 h并达到进行自主呼吸试验标准的患者。用超声实时记录患者自主呼吸试验时双侧膈肌运动幅度及膈肌厚度的变化。根据撤机结果将患者分为成功组及失败组,分析两组患者膈肌活动度(DE)及DTF等指标的差异,采用受试者工作特征曲线(ROC)评价各项指标的预测价值。结果 两组患者膈肌厚度差异无统计学意义。研究中14例患者(27.5%)存在DE下降(活动幅度小于10 mm),其中双侧及单侧DE下降分别为3、11例。预测成功撤机的ROC曲线下面积分别为ADE:0.97,较小侧膈肌活动度(MDE):0.98,右侧DE为0.88,左侧DE为0.82。其中,ADE的最佳值为>13 mm(敏感度92%,特异度99%),MDE的最佳值为>11 mm(敏感度90%,特异度100%)。双侧DTF预测成功脱机的最佳值均为>24%(右侧:敏感度74%,特异度79%;左侧:敏感度84%,特异度64%)。结论 临床上膈肌超声在指导撤机方面有可行性,ADE、MDE指标可较为准确地指导撤机。
膈肌;超声;脱机;膈肌功能障碍
网络出版时间:2016-4-19 11:04:48 网络出版地址:http://www.cnki.net/kcms/detail/34.1065.R.20160419.1104.028.html
机械通气是重症病房重要的生命支持手段之一,约有40%的ICU患者接受机械通气治疗,机械通气的撤离时间占重症患者40%的机械通气时间。撤机过程是机械通气的重要部分,据统计约有25%的机械通气患者存在撤机困难[1]。呼吸机相关性膈肌功能障碍在机械通气患者中非常普遍,是困难脱机的重要原因,与不良的临床预后有关[2-5]。膈肌是主要吸气肌,承担70%的吸气做功。临床上评价呼吸肌强度的指标有最大吸气压,易受容量影响且不能针对性反映膈肌收缩能力[2,5];此外,最大吸气压可能因危重症患者的配合性差而被低估。电刺激膈神经产生的颤搐跨膈压作为有创性操作,因敏感性差且不能鉴别单侧或双侧膈肌功能障碍限制了其在临床的应用。应用床旁超声评价膈肌功能,可提供高质量的膈肌解剖图像、活动方式及收缩能力等信息,有无创、快速、简单、可重复性及准确等特点得到临床认可[6]。研究[3,7-9]显示膈肌运动度(diaphragm excursion,DE)及膈肌增厚率(diaphragm thickening fraction,DTF)预测脱机结果敏感性和特异性高于潮气量。该研究旨在评价双侧平均DE(averaged DE,ADE)、DTF及膈肌厚度预测脱机结果的价值。
1 材料与方法
1.1病例资料 选择安徽医科大学附属省立医院重症医学中心2014年6月~12月接受机械通气超过48 h的患者55例。本研究获得了安徽省立医院伦理委员会同意,所有患者及其家属签署知情同意书。ICU医师根据以下标准筛选患者并纳入研究。主观标准:①导致呼吸衰竭的原发病得到控制;②临床医师认为存在撤机可能性;③咳嗽功能良好。客观标准:①吸入氧浓度<0.5;②呼气末正压(PEEP)≤5 cm H2O;③ 氧合指数 >200;④ 无发热;⑤血流动力学稳定。排除标准:既往有膈肌麻痹、颈髓损伤、神经肌肉接头疾病或气胸等病史。
1.2测量方法
1.2.1DE检测 当患者满足上述条件后断开呼吸机,采用T管法进行自主呼吸试验。超声检查使用配备频率为7~10 MHz线阵探头及3~5 MHz突阵探头的飞利浦IU22彩色B超机(荷兰Royal Philips Electronics公司)。患者取仰卧位(床头抬高40°),在2 h自主呼吸试验开始半小时内进行超声检查。将突阵探头置于锁骨中线或腋前线与肋弓下缘交界处,以肝脏或脾脏作为膈肌透声窗,探头指向头侧及背侧,使声束到达并垂直于膈肌中后三分之一部位,见图1A。膈肌显示为一条厚的线样高回声带。在理想的二维图像基础上应用M超显示膈肌运动,M超取样线指向膈肌顶部并与长轴夹角小于30°以获得最大的DE,见图1B。膈肌功能障碍的定义为DE小于10 mm及任意一侧的膈肌矛盾运动。膈肌矛盾运动表现为主动吸气时产生胸腔内负压使膈肌向胸腔内移动(远离探头)。

图1 DE的测量、膈肌二维及 M超图像A:3.5~5 MHz凸阵探头位于肋缘下腋中线交点;B:左侧膈肌
1.2.2膈肌厚度 使用频率为7~10 MHz的线阵探头,置于第8~10肋间腋前线与腋中线之间垂直于胸壁显示膈肌脚处膈肌结构。膈肌图像分为3层结构,低回声的膈肌纤维组织位于高回声的胸膜与腹膜之间(图2)。
呼吸过程中的膈肌厚度变化被采集并储存,在冻结的图像中测量膈肌厚度。DTF(%)=(吸气末膈肌厚度-呼气末膈肌厚度)/呼气末膈肌厚度× 100%。双侧ADE为双侧DE的平均值。
床边采用手持式呼吸计量仪(德国Jaeger公司)测量自主呼吸试验前5 min内呼吸频率及潮气量。呼吸浅快指数为呼吸频率与潮气量的比值。是否再次连接呼吸机由床位医师根据患者是否出现以下临床情况判定:低氧血症、呼吸性酸中毒、辅助呼吸肌运动及胸腹矛盾运动、血流动力学不稳定或意识水平加重。
连续测量3个呼吸周期DE及膈肌厚度。两位检查者用超声分别测量20组DE及DTF,且两位检查者间隔24 h测量同一患者膈肌厚度,并进行一致性检验评价。整个超声检查由两位经过专业超声培训的重症医师完成,过程持续大约5 min。根据患者脱机后是否能维持自主呼吸超过48 h分为成功组及失败组。
1.3统计学处理 采用SPSS 11.0软件进行分析,连续性变量以¯x±s表示,非正态分布的连续性变量以中位数(四分位间距)[M(P25,P75]表示。两组正态分布资料的比较采用非配对t检验,非正态分布资料的比较采用Wilcoxon秩和检验。采用Bland-Altman分析评价检查者测量数值的组内及组间一致性。采用受试者工作特征曲线(receiver operating characteristic curves,ROC)曲线下面积(area under the curve,AUC)评价各项指标预测脱机结果的意义。以AUC>0.5,P<0.05为标准确定诊断价值,选定最佳阈值及其敏感度、特异度。

图2 膈肌厚度的测量及膈肌脚超声图像A:10~12 MHz线阵探头位于腋中线水平;B:平静呼气末膈肌厚度为2.3 mm;C:平静吸气末膈肌厚度为2.7 mm
2 结果
2.1一般情况 研究对象中有3例患者因图像不佳,1例患者因脾切除术被排除。最终共有51例患者纳入研究,其中男34例,女17例。基础疾病包括:颅脑病变23例,肺炎8例,急性呼吸窘迫综合征7例,慢性阻塞性肺疾病急性加重6例,脓毒症休克6例,急性心力衰竭1例。入选患者一般情况、临床症状、机械通气时间及超声测量结果见表1。两组患者的性别、年龄、体质指数及APACHEⅡ评分差异无统计学意义。脱机失败组共14例(男10例),机械通气时间为8(7,8)d,其中,有10例患者为首次自主呼吸试验失败,4例为48 h内再插管机械通气患者。脱机成功组共37例(男24例),机械通气时间为4(3,5)d。两组患者机械通气时间及ICU住院时间差异有统计学意义(P<0.01)。
2.2一致性检验 Bland-Altman分析显示两位检查者之间DE及膈肌厚度的测量值分别有5%(1/ 20)、15% (3/20)的点位于95%一致性界限以外,同一检查者DE及膈肌厚度的测量值分别有5%(1/ 20)、10%(2/20)的点位于95%一致性界限以外;两位检查者测量的膈肌厚度及DTF一致性高。见表2。
2.3DE 成功组两侧的DE分别为右侧(17±5)mm、左侧(17±6)mm,脱机失败组两侧的DE分别为右侧(10±4)mm、左侧(11±4)mm,两组双侧ADE分别为成功组(18±5)mm、失败组(11±5)mm,两组较小侧DE(minor DE,MDE)分别为成功组(15±5)mm、失败组(8±1)mm。见图3。

表1 撤机成功组与失败组临床特征及超声结果比较
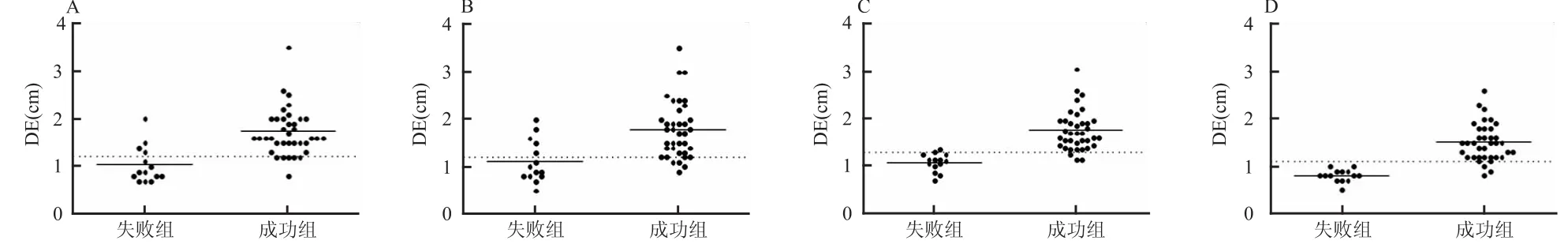
图3 两组患者 DE分布情况A:右侧DE;B:左侧DE;C:两侧ADE;D:MDE

表2 检查者膈肌超声测量结果 Bland-Altman一致性分析
2.4预测脱机结果 各项DE预测成功脱机的AUC及95%置信区间分别为:右侧:0.88(0.81~0.95),左侧:0.82(0.75~0.89),ADE:0.97(0.95~0.99),MDE:0.98(0.96~1.0),见图4、表3。
2.5膈肌厚度及DTF 脱机成功组与失败组平静呼气末膈肌厚度差异无统计学意义[右侧:(2.1± 0.3)mm vs(2.1±0.4)mm,P=0.95;左侧:(2.1± 0.3)mm vs(1.9±0.2)mm,P=0.05]。两组患者左侧DTF差异有统计学意义(P=0.01),右侧DTF差异无统计学意义(P=0.06),见图5。两侧的DTF预测脱机成功的临界值均为24%(右侧:敏感度76%,特异度79%;左侧:敏感度84%,特异度64%),见表3。

图4 机械通气患者撤机结果预测效能ROC曲线

表3 DE、DTF及浅快指数对撤机结果的预测效能

图5 两组患者膈肌厚度及 DTF情况A:失败组;B:成功组;1:右侧;2:左侧
3 讨论
客观评价膈肌收缩能力对于因膈肌疲劳而产生困难脱机或延迟脱机的患者至关重要。研究证实M超能有效评价膈肌运动,Kim et al[3]认为当右侧DE大于14 mm或左侧DE大于12 mm较双侧DE均大于10 mm在预测脱机方面更为准确。Jiang et al[8]以单侧DE 11 mm作为临界值预测脱机成功的敏感度为82.6%,特异度为84.4%。本研究27.5%患者通过超声诊断为膈肌功能障碍,其中单侧膈肌功能障碍占85.7%,约25%的单侧DE小于10 mm的患者顺利脱机。由于对侧膈肌代偿性活动度增加相应产生足够的跨膈压,相较于双侧膈肌功能障碍患者,单侧膈肌功能障碍患者成功脱机的可能性更大。研究[5]报道心脏外科手术患者无论是否合并膈肌功能障碍,当对侧膈肌最大活动度大于25 mm则预示可能成功脱机。
本研究ROC曲线分析显示双侧ADE预测脱机成功的敏感度及特异度均高于单侧DE。对侧膈肌完全代偿的单侧膈肌功能障碍的患者如果采用活动度的下限值作为参照标准不能反映双侧膈肌的协同运动能力,可能产生假阴性结果。
呼吸负荷与呼吸肌力量不平衡时,呼吸变浅变快。当浅快指数大于105时脱机失败可能性较大。本研究有4例浅快指数大于105的颅脑损伤患者顺利脱机,可能与颅脑损伤引起呼吸节律改变有关。对于慢性阻塞性肺疾病或长时间机械通气的患者浅快指数的预测价值则明显降低[10]。实施方法的偏差及不同疾病人群脱机失败的原因不同等因素使得浅快指数预测自主呼吸试验及脱机拔管的准确性受到越来越多的争论。
控制性机械通气时间大于48 h即可产生明显膈肌萎缩,以往的研究[7,11]表明平静呼气末的膈肌厚度小于2 mm提示膈肌萎缩。本研究两组患者膈肌厚度差异无统计学意义,有相当一部分患者平静呼气末膈肌厚度小于2.0 mm成功脱机。可能与纳入患者采用辅助通气及早期进行呼吸肌功能锻炼有关。最近一项研究[12]显示部分健康人群的膈肌厚度仅为1.5 mm。因此,建议更进一步研究来确定正常膈肌与萎缩膈肌的分界值。
由于膈肌厚度的个体间差异性,DTF被认为是更可靠的预测膈肌功能的方法[13]。本项研究亦表明成功组与失败组的DTF差异有统计学意义。
最近研究[14]报道,在平静呼吸下DTF仍有较大的变异率,其中有约29%的人群DTF小于10%。而且,危重症患者难以配合指令作相应的呼吸动作使得临床上获得最大 DTF存在一定难度而产生偏倚。因此,重新确定一个较小的DTF可能更准确判断危重症患者脱机结果。
此项研究尚存在一些问题,研究中有26例患者由于考虑气道保护原因在撤机前实施了气管切开术。这部分患者的脱机成功率可能因痰液廓清能力增加、死腔通气及气道阻力降低等原因较未进行气管切开的患者高,因此,获得的数据可能与其他ICU患者的研究有所差异。本研究未能收集纳入患者机械通气前膈肌厚度数据,无法判断是否存在膈肌萎缩。
[1] Esteban A,Alia I,Ibanez J,et al.Modes ofmechanical ventilation and weaning.A national survey of Spanish hospitals.The Spanish Lung Failure Collaborative Group[J].Chest,1994,106(4):1188-93.
[2] Demoule A,Jung B,Prodanovic H,et al.Diaphragm dysfunction on admission to the intensive care unit.Prevalence,risk factors,and prognostic impact-a prospective study[J].Am JRespir Crit Care Med,2013,188(2):213-9.
[3] Kim W Y,Suh H J,Hong SB,et al.Diaphragm dysfunction assessed by ultrasonography:influence on weaning from mechanical ventilation[J].Crit Care Med,2011,39(12):2627-30.
[4] Smargiassi A,Inchingolo R,Tagliaboschi L,et al.Ultrasonographic assessment of the diaphragm in chronic obstructive pulmonary disease patients:relationships with pulmonary function and the influence of body composition-a pilot study[J].Respiration,2014,87(5):364-71.
[5] Lerolle N,Guérot E,Dimassi S,et al.Ultrasonographic diagnostic criterion for severe diaphragmatic dysfunction after cardiac surgery[J].Chest,2009,135(2):401-7.
[6] Matamis D,Soilemezi E,TsagouriasM,etal.Sonographic evaluation of the diaphragm in critically ill patients.Technique and clinical applications[J].Intensive Care Med,2013,39(5):801-10.
[7] Gottesman E,McCool F D.Ultrasound evaluation of the paralyzed diaphragm[J].Am JRespir Crit Care Med,1997,155(5):1570 -4.
[8] Jiang JR,Tsai TH,Jerng JS,etal.Ultrasonographic evaluation of liver/spleen movements and extubation outcome[J].Chest,2004,126(1):179-85.
[9] Boussuges A,Gole Y,Blanc P.Diaphragmatic motion studied by m-mode ultrasonography:methods,reproducibility,and normal values[J].Chest,2009,135(2):391-400.
[10]Chao D C,Scheinhorn D J.Determining the best threshold of rapid shallow breathing index in a therapist-implemented patient-specific weaning protocol[J].Respir Care,2007,52(2):159-65.
[11]McCool F D,Benditt JO,Conomos P,et al.Variability of diaphragm structure among healthy individuals[J].Am JRespir Crit Care Med,1997,155(4):1323-8.
[12]Boon A J,Sekiguchi H,Harper C J,et al.Sensitivity and specificity of diagnostic ultrasound in the diagnosis of phrenic neuropathy[J].Neurology,2014,83(14):1264-70.
[13]FerrariG,De FilippiG,Elia F,et al.Diaphragm ultrasound as a new index of discontinuation from mechanical ventilation[J].Crit Ultrasound J,2014,6(1):8.
[14]Harper C J,Shahgholi L,Cieslak K,et al.Variability in diaphragm motion during normal breathing,assessed with B-mode ultrasound[J].JOrthop Sports Phys Ther,2013,43(12):927-31.
The predicting value of diaphragm ultrasound for weaning
Hu Shijing,Zhou Shusheng,Wu Dan,et al
(Dept of Critical Care Medicine,Affiliated Provincial Hospital of Anhui Medical University,Hefei 230001)
Objective To evaluate the predictive performance of the diaphragm thickening fraction(DTF)and the averaged diaphragma excursion(ADE).Methods 55 patients who received mechanical ventilation over 48 hours and met the criteria for a spontaneous breathing trial were included.The excursion of hemi-diaphragm and the changes of diaphragm thickness were measured by ultrasonography during SBT.The patients were classified into success or failure group according to theweaning outcomes.The receiver operating characteristic curveswere calculated to evaluate the predictive performance of each index.Results Diaphragm thickness difference between two groups of patients had no statistical significance(P=0.46).14 subjects(27.5%)had diaphragmatic dysfunction(DE<10 mm in 11 patients unilaterally and in 3 patients bilaterally).The AUC of the averaged diaphragm excursion(ADE),theminor diaphragm excursion(MDE),right DE and left DE to predict the success ofweaning were 0.97,0.98,0.88 and 0.82,respectively.Optimal cutoff valueswere 13 mm for the ADE(sensitivity 92%,specificity 99%),11 mm for the MDE(sensitivity 90%,specificity 100%).The cutoff value of DTF>24%was associated with a successfulweaning(sensitivity of 74%,specificity of 79%in right;sensitivity of84%,specificity of 64%in left).Conclusion Diaphragm ultrasound is feasible to predict the outcome of the weaning.The ADE and MDE may be accurate parameters to predictweaning outcomes.
diaphragm;ultrasonography;weaning;diaphragmatic dysfunction
R 565-3
A
1000-1492(2016)05-0673-05
2015-12-21接收
安徽省卫生厅医学科研基金(编号:13zc044)
安徽医科大学附属省立医院重症医学中心,合肥 230001
胡仕静,女,硕士研究生;
刘 宝,男,主任医师,硕士生导师,责任作者,E-mail:liubaochinaah@163.com
