以SAH为首发表现的非动脉瘤性脑血管病CT表现☆
2016-09-09黄钦江郭宗铎张晓冬孙晓川朱继何朝晖
黄钦江郭宗铎张晓冬孙晓川朱继何朝晖
·短著述·
以SAH为首发表现的非动脉瘤性脑血管病CT表现☆
黄钦江*郭宗铎*张晓冬*孙晓川*朱继*何朝晖*
蛛网膜下腔出血非动脉瘤性脑血管疾病
与动脉瘤性蛛网膜下腔出血相比,非动脉瘤性脑血管疾病致蛛网膜下腔出血的患者临床相对少见,有时容易对其病因作出错误判断,且该类疾病治疗方式及治疗疗效不同于DSA检查阴性的蛛网膜下腔出血,如中脑周围非动脉瘤性蛛网膜下腔出血。2012年10月至2015年4月我院诊治31例非动脉瘤性脑血管病致蛛网膜下腔出血,与同期动脉瘤性蛛网膜下腔出血比例为2.8%(31/1120),现报告如下。
1 资料与方法
1.1一般资料纳入标准:①头颅CT平扫提示有蛛网膜下腔出血;②CTA或DSA检查证实存在血管性病变;③发现的血管性病变系责任病变。排除标准:①动脉瘤性蛛网膜下腔出血患者;②中脑周围非动脉瘤性蛛网膜下腔出血;③创伤患者。最终本研究纳入31例患者,其中男17例,女14例,年龄22~66岁,平均(47±29)岁。29例表现出头痛,2例表现出意识障碍。8例有高血压病史,2例有糖尿病病史,1例有肺栓塞病史。Hunt-Hess分级I级6例,Ⅱ级20例,Ⅲ级3例,IV级2例。
1.2CT资料31例患者均经外院或我院头颅CT平扫检查证实存在蛛网膜下腔出血。除3例患者为外院治疗多天后入院患者,且病例资料未详细描述首次出血分布外,其余28例患者发病时间短,未超过3d,根据出血分布,将其分为典型蛛网膜下腔出血和非典型蛛网膜下腔出血。典型蛛网膜下腔出血:是指出血分布以纵裂池、外侧裂池、鞍上池、环池、脚间池等脑池为主,可同时伴有脑室系统积血,且出血貌似动脉瘤破裂出血。本研究中18例患者符合,并根据出血初步判定可疑动脉瘤破裂部位分为前循环8例,后循环10例。非典型CT表现蛛网膜下腔出血:①出血位置分布较远,难以用1个可疑责任动脉瘤破裂出血解释,本研究中有6例。②非常见部位,如顶叶脑沟,本研究中1例。③伴有其他部位硬膜下血肿或脑叶出血或脑梗死,本研究中3例。
1.3病因检查所有患者采用CTA或DSA行病因检查。CTA检查:使用GE公司的Light speed VCT或GE HD750 CT。头部/头颈部:第1颈椎/主动脉弓至颅顶。扫描条件:平扫管电压80~100kV,增强扫描管电压100~120kV,管电流250~450mA,螺距0.531(头部)、0.969(头颈部),采用Test bolus扫描。头部检查以鞍上池层面,头颈部联合检查以第4颈椎椎体水平行同层动态扫描。以优维显为对比剂,通过高压注射器由肘静脉注入,流速为4mL/s,数据釆集层厚5mm,层距5mm。重建层厚0.625mm。DSA检查:使用德国SIEMEN Artis dTA型数字减影血管造影机及Li⁃ebel-flarsheim高压注射器。采用改良式Seldinger技术经股动脉进行穿刺置管,选择性插入双侧颈内动脉及双侧椎动脉。造影剂采用优维显,颈内动脉流率3~4mL/s,总量7mL,椎动脉流率2mL/s,总量6mL。摄正、侧位片,必要时加摄双侧斜位片。选用5S C臂旋转200°进行旋转造影,每秒采集40帧图像,1024×1024矩阵,空间分辨率0.32mm×0.32mm。7例仅行头颈部CTA检查,22例患者同期行CTA及DSA检查。2例患者未行CTA及DSA检查,1例为术中及术后病检确诊,另1例为动静脉畸形,既往栓塞术后有残留。见图1。
1.4CTA或DSA结果 动静脉瘘8例,动静脉畸形12例,脑血管狭窄3例,烟雾病6例,静脉窦血栓2例。CT资料详细的28例患者蛛网膜下腔出血分布及其病因。见表1。
2 讨论
宋健平等[1]报道1550例指出,颅内动脉瘤(1106例,71.35%)为SAH的主要病因,其次为颅内动静脉畸形(63例,4.06%)、硬脑膜动静脉瘘(56例,3.61%)和Moyamoya病(包括烟雾样综合征,41例,2.65%),其他病因如颈内动脉海绵窦瘘、颅内肿瘤或静脉畸形等25例(1.61%)。而赵欣春等[2]报道1000例蛛血患者中指出,SAH的病因中颅内动脉瘤占55%,动静脉畸形占21%。国外MARDER等[3]指出,颅内动脉瘤破裂是非创伤性蛛网膜下腔出血主要原因,占85%,剩余15%患者中脑周围非动脉瘤性蛛网膜下腔出血占2/3。虽然针对自发性蛛网膜下腔出血病因,不同报道比例不同,但综合看来,可以肯定的是颅内动脉瘤和动静脉畸形在自发性蛛网膜下腔出血原因中占主要部分。在临床中,针对蛛网膜下腔出血患者,经验性首先考虑这两大病因,但是有时需警惕其他少见原因所致,如本组报道的动静脉瘘、烟雾病及静脉血栓等。
非动脉瘤性脑血管病典型蛛网膜下腔出血患者根据头颅CT平扫可大致分为以下两类:①貌似前循环动脉瘤破裂出血。吕新兵等[4]报道,大脑前动脉、前交通动脉、大脑中动脉动脉瘤破裂出血CT形态特异,为单纯前纵裂、外侧裂出血,蛛网膜下腔出血伴前纵裂、额叶、外侧裂血肿;颈内动脉后交通动脉瘤出血CT形态多样,特异性较差,但常见形态为一侧鞍上池、外侧裂出血,波及其他脑池,前纵裂出血少或无出血。本组中符合上述表现的有8例,其中动静脉畸形5例,脑血管多发狭窄2例,烟雾病1例。②貌似后循环动脉瘤破裂出血。大脑后动脉、推动脉、基底动脉、小脑后下动脉等后循环动脉瘤出血CT形态较典型,为脚间池、桥前池、环池、四叠体池、小脑延髓外侧池、小脑幕上下出血[4],但与脑干周围非动脉瘤性蛛网膜下腔出血[5]鉴别困难。本组中符合上述表现的有10例,其中动静脉畸形4例,脑血管多发狭窄1例,动静脉瘘5例。本研究中,检出的3例脑血管狭窄经全身全面检查后,均考虑为全身多发性动脉炎,该3例患者近期均无使用抗血小板及抗凝药物病史。脑动脉狭窄只是全身多发动脉狭窄的一部分,而动脉狭窄导致蛛网膜下腔出血的具体机制不详,考虑可能与动脉狭窄导致颅内血管血流动力学变化有关,但也有可能与动脉炎引起血管壁病理性改变有关。临床上,在对该类患者进行诊治时,由于出血分布酷似动脉瘤破裂出血,故往往容易先入为主注重关注有无动脉瘤,当CTA检查结果未发现期望动脉瘤时,若不仔细阅读CTA信息及进一步行DSA检查,容易漏诊病因。
非动脉瘤性脑血管病非典型CT表现蛛网膜下腔出血患者可分为:①静脉窦血栓。罗望池等[6]报道,静脉窦血栓蛛网膜下腔出血具有局灶性、量较少的特点,位置多位于横窦、乙状窦附近小脑脑沟、颞叶脑沟,出血多为局灶性,量较少,鞍上池、外侧裂池等较大的脑池未见出血。本组1例CT平扫提示大脑后纵裂池及小脑幕出血,另1例表现为右外侧裂及部分脑沟高密度影,右侧横窦区域高密度影。②烟雾病。万明等[7]指出,蛛血型烟雾病好发于成人,女性多见。本组该类患者5例,女性3例,男性2例。总结该5例患者具有如下特点:多部位出血,即除蛛网膜下腔出血外,还有其他部位出血,如本组1例表现为基底节区出血,2例同时伴硬膜下血肿,2例同时有颞叶出血;出血及梗死可同时存在,如本组1例伴有左额叶梗死。③动静脉瘘。郭烈美等[8]报道,因硬脑膜动脉与静脉直接相交通,故导致引流静脉高压,这被认为与蛛网膜下腔出血关系密切。本组有2例该类患者,1例表现为蛛血伴左侧小脑及天幕少许出血,另1例表现为后纵裂池及桥前池高密度影。④动静脉畸形。本组1例,表现为右侧外侧裂池及后纵裂池出血。
在临床上,诊断蛛网膜下腔出血病因时首要考虑颅内动脉瘤及血管畸形无可厚非,但经过检查无上述阳性发现时,还应警惕其他少见病因,DSA在蛛网膜下腔出血病因诊断中仍有必要。

图1 蛛网膜下腔出血伴脑室内积血患者CT平扫及DSA最大密度投影图。A、B、C为头颅CT平扫,提示外侧裂池、环池及脑室系统出血,根据头颅CT平扫考虑后循环动脉瘤破裂出血可能,但DSA最大密度投影(maximum intensity projection,MIP)提示为天幕硬脑膜动静脉瘘,如图D所示
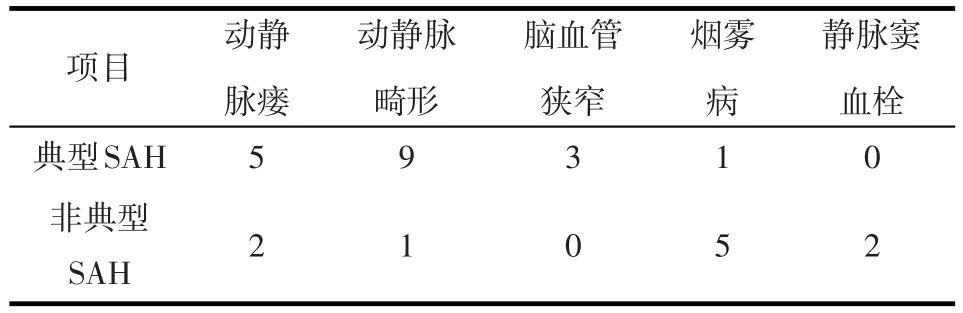
表1 蛛网膜下腔出血CT表现及其病因
[1]宋剑平,冷冰,宋冬雷,等.自发性蛛网膜下腔出血的病因诊断(附1550例分析)[J].中国微侵袭神经外科杂志,2009,14(9):410-413.
[2]赵欣春.自发性蛛网膜下腔出血1000例病因及CT估价方法[J].中风与神经疾病杂志,2003,20(3):74-75.
[3]MARDER CP,NARLA V,FINK JR,et al.Subarachnoid hemor⁃rhage:beyond aneurysms[J].AJR Am J Roentgenol,2014,202(1):25-37.
[4]吕新兵,王长江,尹连虎,等.动脉瘤性蛛网膜下腔出血形态分析[J].中国卒中杂志,2010,5(10):826-832.
[5]刘嘉晖,何志义,欧阳嶷.中脑周围非动脉瘤性蛛网膜下腔出血[J].中国医科大学学报,2011,40(5):475-476.
[6]罗望池,李贵福,李铁林,等.以蛛网膜下腔出血为表现的颅内静脉窦血栓形成4例报告[J].中国神经精神疾病杂志,2011,37(2):114-116.
[7]万明,韩聪,咸鹏,杨伟中,李德生,段炼.蛛网膜下腔出血型烟雾病的临床特征和手术疗效分析[J].中国脑血管病杂志,2015,12(3):125-129.
[8]郭烈美,周洪语,徐纪文,等.以蛛网膜下腔出血为起病的枕大孔区硬脑膜动静脉瘘的诊治[J].中国脑血管病杂志,2009,6 (8):425-427.
(责任编辑:甘章平)
10.3969/j.issn.1002-0152.2016.07.014
☆国家临床重点专科建设经费资助项目(编号:[2011]170号)
*重庆医科大学附属第一医院神经外科(重庆 400016)
(E-mail:sunxch1445@gmail.com)
R651.1
2015-12-18)
A
