单绒毛膜双胎胎儿生长受限合并脐带帆状附着一例
2016-09-06陈嫦娥
陈嫦娥
·综合病例研究·
单绒毛膜双胎胎儿生长受限合并脐带帆状附着一例
陈嫦娥
单绒毛膜双胎妊娠合并脐带帆状附着在临床较为少见。该文报道了一例单绒毛膜双胎胎儿生长受限合并脐带帆状附着的病例。该例孕妇停经35周、下腹疼痛5 h,在外院及入院B超均显示为双胎妊娠、胎儿生长受限,未报告脐带异常;经积极保胎、营养治疗2周后,B超检查仍显示胎儿生长受限,胎儿2羊水过少、脐动脉舒张期血流消失,不排除双胎脐带受压及胎盘血流异常,即予急诊剖宫产术,先后娩出2活女婴及胎盘,胎盘为一脐带帆状附着,2条脐带并列一处,呈V型附着胎膜。2女婴分别为低体重儿及极低体重儿,其中极低体重儿经无创呼吸机辅助通气无效,于住院第3日因MODS死亡,低体重儿及产妇分别于住院10 d、20 d好转出院。该例提示,产前超声应密切监测双胎的生长发育及羊水量差异,仔细观察脐带插入点、脐动脉血流等指标,为产前咨询和临床决策提供更多依据,以改善单绒毛膜双胎妊娠的围生期结局。
单绒毛膜双胎妊娠;宫内生长发育受限;脐带帆状附着;超声诊断
正常情况下,脐带附着在胎盘中央或一侧。脐带帆状附着为脐带异常的一种,即脐带附着于胎膜上,脐血管经过羊膜与绒毛膜之间进入胎盘,就像船帆的缆绳一样,又称帆状胎盘。脐带帆状附着在单胎的发生率较低,在双胎或多胎妊娠中的发生率相对较高,其对孕妇的影响甚微,对围生儿的影响较大。单绒毛膜双胎合并脐带帆状附着较为少见,近年我院收治了一例单绒毛膜双胎胎儿生长受限合并脐带帆状附着,现将其诊治过程总结报告如下,以供同行参考。
病例资料
一、病史及体格检查
患者女, 29岁。因停经35周、下腹疼痛5 h于2013年8月26日入院。患者停经35周,孕期产检数次,行超声检查示胎头双顶径(BPD)每2周增长少于2 mm,均提示胎儿生长受限。患者平素月经规律,孕1产0,既往无特殊病史,其丈夫健康,无遗传性疾病。入院当日凌晨,患者下腹部出现疼痛,外院B超提示妊娠晚期、子宫存双活胎、胎盘功能Ⅲ级。遂至我院门诊就诊。门诊拟“孕1产0,孕35周,先兆早产,双胎妊娠”入院。
入院体格检查:体温36.6℃,脉搏100次/分,血压120/69 mm Hg(1 mm Hg= 0.133 kPa)。孕妇发育正常,皮肤、巩膜无黄染,心、肺未见异常。妊娠腹形,肝、脾未见异常,腹部无压痛及反跳痛,双下肢无水肿。
二、产科检查及辅助检查
产科检查:宫高34 cm,腹围104 cm,胎位分别为骶左前位、骶右前位,均为臀先露,未入盆,胎心音分别为130次/分、140次/分,监测见不规律子宫收缩。内诊检查:子宫颈管消退20%,子宫口开大1 cm,质软,位置居中,胎儿先露部位坐骨棘上3 cm。
急查彩色多普勒超声(彩超),结果示:①妊娠晚期,双活胎,臀位,胎儿1大小约孕31周,胎儿2大小约孕29周;②胎盘Ⅱ级。
血常规示:血红蛋白97 g/L,白细胞10.1×109/L,红细胞10.9×1012/L,中性粒细胞0.87。凝血功能、肝肾功能、电解质、随机血糖、尿常规均未见异常。
三、诊治过程
初步诊断:①孕1产0,孕35周,先兆早产;②双胎妊娠;③胎儿生长受限。鉴于胎儿B超孕周比实际孕周减少及胎儿生长受限,入院后行积极保胎、营养支持治疗14 d,孕妇一般情况好,阴道无流水及流血,无腹痛,自感胎动正常,监测未见子宫收缩,无应激试验(NST)结果正常。2013年9月9日再次行彩超,结果示:羊膜腔内见纤细带状分隔,胎儿1的胎头位于脐左下,BPD 85 mm,头围297 mm,肱骨长度57 mm,股骨长度61 mm,腹围293 mm,胎心率161次/分,脐带宽径约15.6 mm,插入点位置显示不清,羊水最深径34 mm,羊水指数68 mm;胎儿2的胎头位于脐右上,BPD 76 mm,头围283 mm,肱骨长度46 mm,股骨长度49 mm,腹围264 mm,胎心率162次/分,脐带宽径约9.2 mm,插入点位于胎盘边缘,羊水最深径26 mm;双胎颅骨光环完整,颅内结构无异常,胎儿1上唇线连续性完整,胎儿2颜面部显示不清,脊柱排列均整齐,连续无中断,胎儿2颈部见“U”形压迹,四腔心均有显示,搏动规则,胎儿呼吸运动、肌张力、胎心、胎动均正常;胎盘附着于子宫体左侧及后壁至子宫底,绒毛板出现切迹,呈不完全环状强回声未达基底层;胎儿2颈部见环绕的血流信号,脐动脉血流舒张期缺如(图1A),胎儿1脐动脉多普勒频谱的收缩期峰值与舒张末期流速之比(S/D)为2.9(图1B)。超声检查结果提示:①妊娠晚期,双活胎,胎儿1臀位、胎儿2横位,超声孕周小于临床孕周;②胎盘Ⅱ级;③胎儿2羊水过少;④胎儿2脐带绕颈1周;⑤胎儿2脐动脉舒张期血流消失,不排除脐带受压及胎盘血流异常。
孕妇因胎儿宫内生长受限、胎儿窘迫、羊水过少、双胎输血综合征待排,于2013 年9月9日21时45分在腰麻-硬膜外联合阻滞下行新式剖宫产急诊手术,打开腹膜进入腹腔,探查子宫增大如孕足月,下段形成良好,切开子宫全肌层,刺破羊膜囊,见羊水色清,吸尽羊水量约300 ml,徒手以臀位娩出一活女婴,新生儿阿普加评分1、5 min均为9分,体质量1.85 kg;刺破另一羊膜囊,见羊水色清,羊水量200 ml,以臀位助娩方式娩出一活女婴,新生儿阿普加评分1、5 min 分别为7分、8分,体质量1.07 kg。胎盘及胎膜自然完整娩出,检查胎盘为一脐带帆状附着,2条脐带并列一处,呈V型附着胎膜(图2),胎膜表面血管呈网状分布,连接较大胎儿脐带直径约20 cm,连接较小胎儿脐带直径约4 cm,手术顺利。产妇神志清晰,血压稳定。术中诊断:①孕1产2,孕37周,剖宫产2活女婴;②双胎妊娠;③胎儿宫内生长受限;④羊水过少;⑤低体重儿;⑥脐带帆状附着;⑦臀位(大胎儿);⑧横位(小胎儿)。随后低体重儿(即胎儿1)转儿科住院观察,予以加强抗感染、防出血、促肺成熟及营养支持等对症处理;极低体重儿(即胎儿2)予无创呼吸机辅助通气无效,于住院第3日因MODS死亡。低体重儿住院10 d、产妇住院20 d后康复出院。

图1 一例双羊膜腔单绒毛膜双胎胎儿的彩超血流图
A:胎儿2脐动脉血流舒张期消失;B:胎儿1脐动脉血流正常
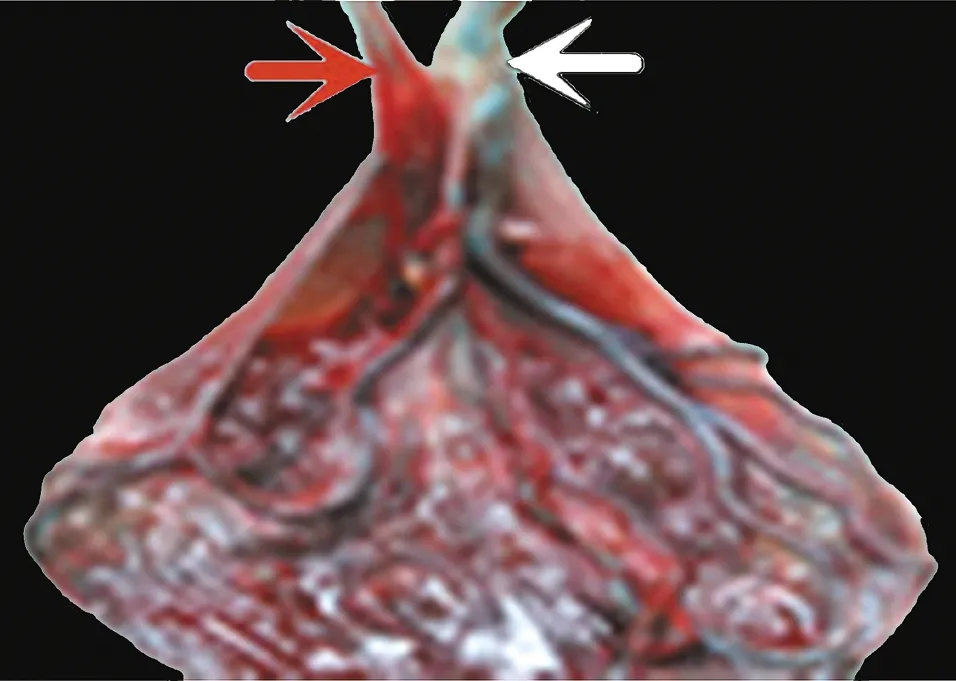
图2 一例双羊膜腔单绒毛膜双胎的胎盘胎膜外观
胎儿脐带并列一处呈V 型附着胎膜;白色箭头:胎儿1脐带;红色箭头:胎儿2脐带
讨 论
脐带帆状附着即脐带附着于胎膜上,脐带血管经过羊膜与绒毛膜之间进入胎盘,帆状附着的血管越过子宫下段或跨过子宫颈内口[1]。脐带帆状附着在双胎妊娠中的发生率远远高于单胎妊娠[2]。目前脐带帆状附着的病因未明,有学者认为多胎妊娠可导致胚胎细胞团竞争空间,从而使胎盘生长偏移原有的中心,导致脐带帆状附着形成[2]。脐带帆状附着对孕妇的影响甚微,对围生儿的影响较大。因脐带与胎盘附着处的脐血管表面缺乏华通氏胶,又无胎盘保护,连接薄弱,如合并前置血管,子宫收缩或破膜时容易受压或牵拉破裂出血,而在分娩中若前置血管受压迫,容易导致脐血循环受阻,胎儿可出现窘迫或死亡。脐带帆状附着已被证实为预测双胎输血综合征的其中一项指标[3]。本例小胎儿有羊水过少,但血常规正常;大胎儿未出现血容量增加、膀胱充盈及羊水过多及因循环血量超负荷而水肿的表现,故不支持双胎输血综合征。
单绒毛膜双胎的胎盘是一个低效、危险且不可靠的结构,较双绒毛膜囊双胎具有更高的围生期发病率和病死率[4-5]。在单绒毛膜双胎中,脐带胎盘附着不一致占半数以上,其中有三分之一可发生脐带帆状附着,但在脐带胎盘附着一致者中,合并脐带帆状附着极为罕见[6]。一般认为,妊娠16~28周是产前超声检查脐带附着与胎盘关系的最佳时期。在此时期,胎儿大小适中,羊水量相对较多,胎盘的全貌易于显示,有利于观察脐带附着点与胎盘的关系,同时彩超影像可观察胎盘血管走形及脐带附着情况。本例患者停经35周,下腹疼痛,在外院B超及入院B超均显示为双胎妊娠、胎儿生长受限,未报告脐带异常;经保胎治疗2周后,B超检查显示胎盘附着于子宫体左侧及后壁至子宫底,绒毛板出现切迹,呈不完全环状强回声未达基底层,胎儿2脐动脉舒张期血流消失,不排除双胎脐带受压及胎盘血流异常。经急诊剖宫产术后,先后娩出2活女婴及胎盘,胎盘为一脐带帆状附着,2条脐带并列一处,呈V型附着胎膜,确诊为脐带帆状附着。分析本例,因脐带帆状附着时胎盘边缘的胎膜下血管受压,脐血循环受阻,可能加重血管交通的不平衡,严重影响宫内胎儿的生长发育。本例娩出2个女婴,一个为低体重儿,另一为极低体重儿,其中极低体重儿在无创呼吸机辅助通气无效后死亡。
因此,临床在接诊单绒毛膜双胎妊娠的产妇时,应加强产前超声检查,动态观察2个胎儿生长是否一致、羊水量有无差异,仔细观察脐带的插入点、脐动脉血流频谱、静脉导管血流频谱等指标,为临床提供准确的产前咨询和临床处理依据,这对改善双胎妊娠的围生期结局具有重要临床意义。
[1]张颖,谭丽. 血管前置性帆状胎盘2例报告. 新医学,2000,31(2):98-99.
[2]Sepulveda W, Rojas I, Robert JA, Schnapp C, Alcalde JL. Prenatal detection of velamentous insertion of the umbilical cord: a prospective color Doppler ultrasoundstudy.Ultrasound Obstet Gynecol,2003,21(6):564-569.
[3]韩晴,颜建英.帆状胎盘发生相关因素和围生结局的分析. 实用妇产科杂志,2013,29(9):694-697.
[4]Machin GA.The monochorionic twin placenta in vivo is not a black box.Ultrasound Obstet Gynecol,2001,17(1):4-6.
[5]甘晗靖,王慧芳,林琪,焦阳,刘涛,熊奕,张辉. 超声监测单绒毛膜双羊膜囊双胎脐带胎盘附着预测胎儿预后的价值. 中国医学影像技术,2012,28(6):1170-1173.
[6]夏红卫,田晓先.双胎妊娠的绒毛膜性质与围产儿预后的观察分析.中国妇幼保健,2008,23(27):3825-3829.
(本文编辑:林燕薇)
Intrauterine growth restriction in monochorionic twin pregnancy complicated with velamentous placenta: report of one case
Chen Change.
Central Hospital of Hefeng County, Enshi 445800, China
Monochorionic twin pregnancy complicated with velamentous insertion of umbilical cord is rarely reported in clinical practice. In this article, we reported one case of fetal growth restriction in monochorionic twin pregnancy complicated with velamentous insertion of umbilical cord. The pregnant woman experienced menolipsis for 35 weeks and inferior abdominal pain for 5 h. She was diagnosed with fetal growth restriction in twin pregnancy by repeated B-ultrasound in another hospital and upon admission to our hospital. No abnormality of umbilical cord was reported. After active fetal protection therapy and nutrition enrichment for 2 weeks, B-ultrasound revealed the signs of fetal growth restriction, oligohydramnios of the second fetus and absent end-diastolic flow of umbilical artery. The possibility of umbilical cord compression of the twins and placental flow abnormality was not excluded. She delivered two female infants and placenta with velamentous insertion by caesarean section in the Department of Emergency. Two umbilical cords were aligned and adhered to the fetal membrane in V-shape. Two female infants had low- and extremely-low birth weight. After ineffective non-invasive ventilation, the infant with extremely-low birth weight died from MODS at the 3rdday after hospitalization. The woman and the other infant were recovered and discharged at 20 and 10 days after hospitalization. This case prompts that the growth and development of the twins and the changes of amniotic fluid quantity should be closely monitored by prenatal ultrasound. The insertion point of umbilical cord, umbilical artery blood flow and alternative parameters should be explicitly observed to provide more evidence for prenatal consultation and clinical decision-making and improve the clinical prognosis of monochorionic twin pregnancy during perinatal period.
Monochorionic twin pregnancy; Intrauterine growth restriction;Velamentous insertion; Ultrasonic diagnosis

10.3969/j.issn.0253-9802.2016.08.014
445800 恩施,湖北省恩施自治州鹤峰县中心医院功能科
2014-02-04)
