经皮椎体成形术和后凸成形术治疗老年骨质疏松性椎体爆裂骨折的对比研究
2016-09-05郭振鹏尚晖黄润强李兵奎邓磊杨棋
郭振鹏 尚晖 黄润强 李兵奎 邓磊 杨棋
·临床研究论著·
经皮椎体成形术和后凸成形术治疗老年骨质疏松性椎体爆裂骨折的对比研究
郭振鹏尚晖黄润强李兵奎邓磊杨棋
目的探讨经皮椎体成形术(percutaneous vertebroplasty,PVP)和经皮椎体后凸成形术(percutaneous kyphoplasty,PKP)治疗老年骨质疏松性椎体爆裂骨折(osteoporotic vertebralburst fracture,OVBF)的临床疗效及安全性。方法回顾性分析2008年2月至2015年2月我院收治的63例单节段老年OVBF患者的临床资料,按照治疗方法分为PVP组(37例)和PKP组(26例),对比两组患者的手术时间、住院时间、骨水泥注入量、骨水泥渗漏率、住院费用及手术前后的疼痛视觉模拟量表(visualanalogue scale,VAS)评分、Oswestry功能障碍指数(Oswestry disability index,ODI)、后凸Cobb角、椎体前缘及中央高度、椎管占位程度以及SF⁃36量表评分。结果PVP组在手术时间、骨水泥注入量及住院费用方面明显低于PKP组,差异均具有统计学意义(均P<0.05)。PVP组和PKP组的骨水泥渗漏率分别为10.8%、3.8%,差异具有统计学意义(χ2=4.212,P=0.034)。两组患者术后及末次随访时的各项指标均较术前有明显改善;PKP组患者术后及末次随访时的椎体前缘和中间高度、后凸Cobb角及椎管占位程度的改善显著优于PVP组,差异均具有统计学意义(均P<0.05)。结论采用PVP和PKP治疗椎管占位程度小于20%且无神经症状的老年OVBF安全可行,各有优势,应根据具体情况选择。
骨质疏松;脊柱骨折;经皮椎体成形术;经皮椎体后凸成形术
随着我国社会的老龄化进程加剧,骨质疏松症的发病率逐年增高,伴骨质疏松的脊柱骨折发生率也逐渐升高,而骨质疏松性椎体爆裂骨折(osteopo⁃rotic vertebralburst fracture,OVBF)则是一种比较严重的骨质疏松性椎体骨折。目前,经皮椎体成形术(percutaneous vertebroplasty,PVP)和经皮椎体后凸成形术(percutaneous kyphoplasty,PKP)是手术治疗骨质疏松性椎体骨折两种主要的手术方法[1]。为避免骨水泥渗漏与椎管骨块占位程度进一步加重,OVBF被作为PVP和PKP的相对禁忌证,因此,关于PVP与PKP治疗OVBF的临床报道相对少见[2]。
本研究回顾分析采用PVP或PKP治疗椎管占位程度小于20%且不伴神经症状的OVBF老年患者,对比两种手术治疗方法的疗效和安全性,以期为老年OVBF患者的临床治疗提供一定思路。
资料与方法
一、一般资料
2008年2月至2015年2月于我院治疗的老年OVBF患者作为研究对象。
纳入标准:①有明确外伤史,以腰背部疼痛为主要症状,但并无神经损害症状;②骨密度检查确诊骨质疏松;③影像学检查确诊为椎体爆裂骨折且椎管占位<20%;④年龄≥60岁;⑤随访时间>1年;⑥临床及随访资料完整。
排除标准:①排除骨肿瘤、骨髓瘤等造成的病理性骨折;②年龄<60岁;③椎体爆裂骨折椎管占位≥20%;④临床及随访资料不完整者。
共63例患者纳入本研究,按照治疗方法分为PVP组(37例)和PKP组(26例)。比较两组患者的性别、年龄等指标,差异均无统计学意义(均P>0.05,表1)。
二、手术方法
患者俯卧于透X线的手术台,采用1%利多卡因5~10 ml作穿刺部位全层浸润麻醉。
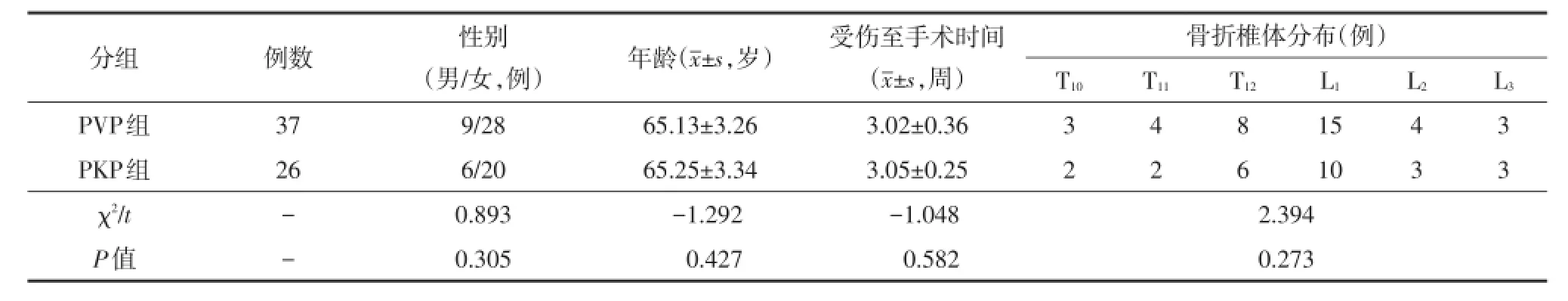
表1 两组患者的一般资料
1.PVP组在“C”型臂X线机下完成穿刺,透视方向平行于椎体终板。在正位透视下将穿刺针针尖放置于椎弓根影外上缘,采取左10点钟,右2点钟位置。在侧位透视下,钻入穿刺针,以针尖进入椎体前中1/3处为佳。注入骨水泥前,先对患者进行造影检查,预测渗漏,检查是否与大静脉相通,必要时中止手术。连接注射装置,制备骨水泥至拉丝期,透视下注入椎体,注射量约5 ml(图1)。
2.PKP组PKP组患者的椎弓根定位与穿刺方法同PVP组。“C”型臂X线机下钻入穿刺针,超过椎体后壁2~3 mm为宜。而后立即拔出针芯,插入导针,退出穿刺针,沿导针依次置入扩张套管及工作套管,工作套管前端置于椎体后缘皮质前方约2~3 mm为宜。经工作套管钻入精细钻,X线侧位透视显示钻头到达椎体前缘,正位透视显示钻头靠近棘突边缘时取出精细钻,置入可扩张球囊,侧位透视显示其位于椎体前3/4处。“C”型臂X线机透视下扩张球囊,观察球囊扩张及骨折复位情况,当骨折复位满意或球囊达到骨皮质时停止扩张,压力通常不超过300 psi。将球囊取出后,注入骨水泥(图2)。
术后患者平卧2 h,监测其生命体征,并观察其感觉和运动功能变化,术后12 h允许患者下地行走。
三、观察指标
观察并记录两组患者的手术时间、骨水泥注入量、治疗费用、住院时间,以及骨水泥渗漏、神经损伤、肺栓塞等并发症发生情况。
患者出院后门诊随访复查,出院后1个月复查,以后每3个月复查,1年后每6个月复查。于术后即刻及随访时观察并记录患者的以下指标:①疼痛视觉模拟量表(visualanalogue scale,VAS)评分;②Os⁃westry功能障碍指数(Oswestry disability index,ODI),包括腰背部疼痛、个人生活料理情况、提举重物情况、行走情况、坐立情况、站立情况、睡眠情况、社会生活状况及旅行状况9个方面,每个方面有6个选项,分别为0~5分,分数越高,越严重,ODI=实际得分/(5×回答问题数)×100%,指数越高,表明功能障碍越严重;③椎体前缘及中央高度,即在复查侧位X线片上测量的骨折椎体前缘和中央高度;④后凸Cobb角,为患者侧位X线片上椎体上缘和下缘划线的交角;⑤椎管占位程度,椎管占位程度=在CT片上测量突入椎管骨块最大前后径/椎管最大前后径× 100%;⑥生活质量SF⁃36评分,从生理机能、生理职能、躯体疼痛、一般健康状况、精力、社会功能、情感职能以及精神健康8个方面评价患者的生存质量,总分为100分,分值越低表示生活质量越差。
四、统计学方法
以SPSS 22.0统计软件包进行数据处理与分析。计数资料以率(%)表示,年龄、椎体分布情况、骨水泥渗漏率等指标的组间比较采用χ2检验;计量资料以±s表示,手术时间、骨水泥注入量、住院时间、VAS评分等指标的组间比较采用独立样本t检验;采用配对t检验比较同一组不同时间点的VAS评分、ODI、SF⁃36评分等指标。检验水准取双侧α= 0.05。

图1 患者,男,66岁,因L1椎体OVBF行PVP治疗
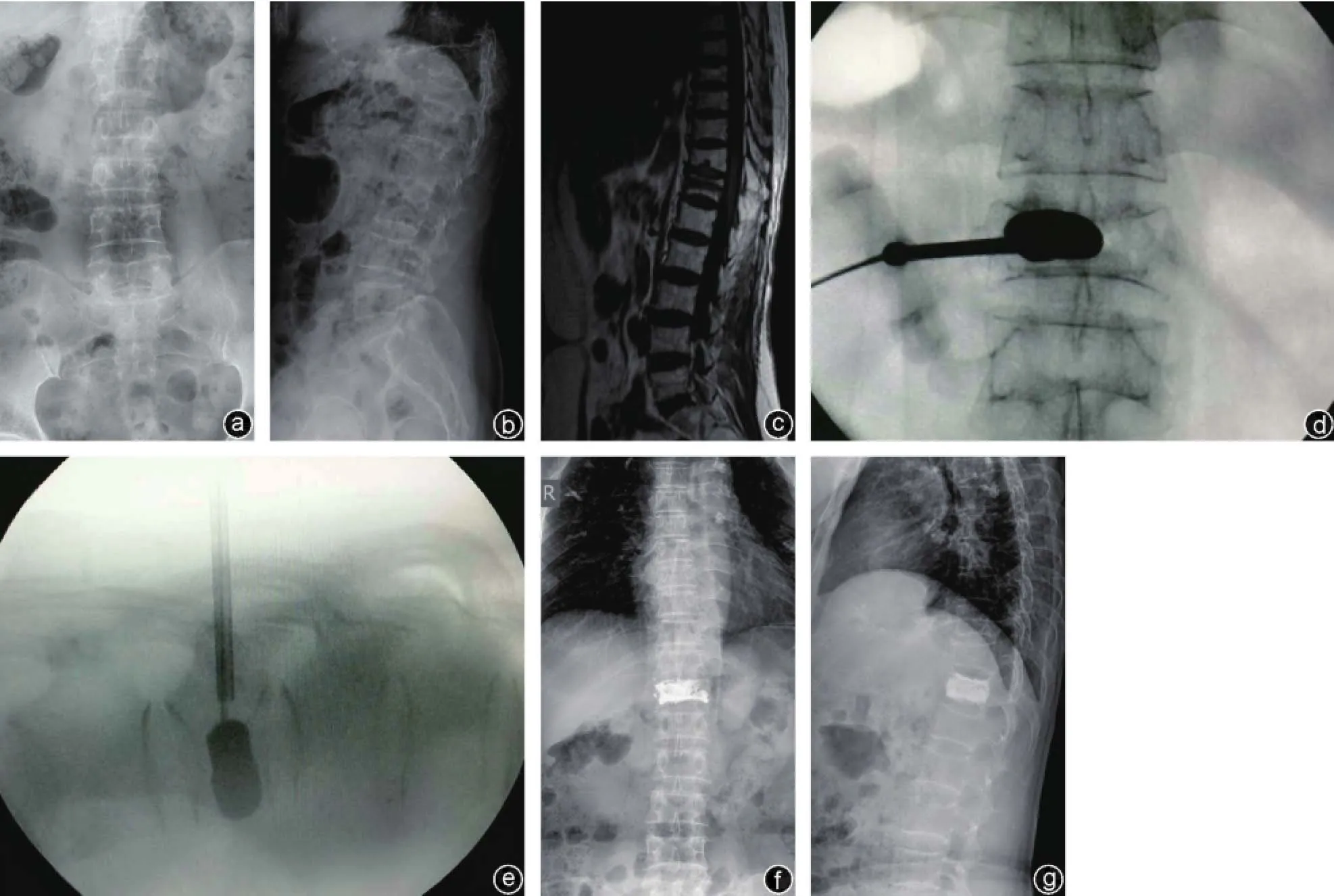
图2 患者,男,64岁,因T12椎体 OVBF行PKP治疗
结果
一、手术相关情况
两组患者均顺利完成手术,PVP组的手术时间为(26.36±6.38)min、骨水泥注入量为(3.46±1.20)ml、住院费用为(7 832.36±1 283.37)元,均明显低于PKP组,差异具有统计学意义(均P<0.05,表2)。
PVP组有4例发生骨水泥渗漏,2例渗漏到椎间盘,2例渗漏到椎体前方,骨水泥渗漏率为10.8%;PKP组仅有1例骨水泥渗漏至椎体前方,骨水泥渗漏率为3.8%,明显低于PVP组,差异有统计学意义(χ2=4.212,P=0.034,表2)。两组均未发生神经损伤、肺栓塞等严重并发症。
二、随访情况
术后随访12~35个月,平均(16.4±6.7)个月。术前两组患者的VAS评分、ODI、椎体高度、后凸Cobb角、椎管占位程度及SF⁃36评分等指标的差异均无统计学意义(均P>0.05);术后及末次随访时,两组患者的上述指标均较术前显著改善,且PKP组患者在椎体高度、后凸Cobb角及椎管占位程度改善等方面显著优于PVP组,差异均具有统计学意义(均P<0.05,表3)。
表2 两组患者的手术情况(±s)

表2 两组患者的手术情况(±s)
分组PVP组PKP组χ2/t P值例数37 26 --手术时间(min)26.36±6.38 57.29±12.35 -3.282 0.013骨水泥注入量(ml)3.46±1.20 5.37±1.32 -2.348 0.025住院时间(d)5.37±1.32 4.93±1.14 0.025 0.372住院费用(元)7 832.36±1 283.37 12 849.56±1 103.36 -3.094 0.015骨水泥渗漏率(%)10.8 3.8 4.212 0.034
表3 两组患者的各项随访指标结果(±s)

表3 两组患者的各项随访指标结果(±s)
分组PVP组PKP组t值 P值例数37 26 --VAS评分(分)术前7.76±2.15 7.72±2.34 1.086 0.536术后2.05±1.13 2.12±1.22 -0.758 0.352末次随访2.14±1.45 2.25±1.29 -0.083 0.112 ODI(%)术前75.37±12.62 74.62±13.54 1.274 0.662术后25.32±6.82 25.56±5.78 -1.172 0.594末次随访14.87±4.56 15.52±4.21 -0.683 0.184前缘高(cm)术前1.62±0.52 1.68±0.45 -0.984 0.372术后1.99±0.64 2.23±0.56 -2.183 0.043末次随访1.92±0.55 2.22±0.45 -2.483 0.032分组PVP组PKP组t值P值中央高(cm)术前1.74±0.49 1.77±0.50 -1.174 0.473术后2.13±0.57 2.35±0.56 -2.473 0.025末次随访2.12±0.52 2.32±0.54 -2.329 0.032后凸Cobb角(°)术前27.63±8.13 27.78±8.25 -0.874 0.281术后25.14±6.32 20.34±5.57 2.473 0.021末次随访24.98±5.92 20.65±5.34 2.384 0.023椎管占位程度(%)术前16.65±4.34 16.83±4.26 -0.984 0.328术后12.44±3.35 10.53±3.05 2.312 0.022末次随访12.27±3.43 10.62±3.36 2.675 0.019 SF⁃36评分(分)术前56.27±4.96 53.28±4.92 1.022 0.437术后82.84±5.83 84.65±5.78 -0.874 0.371末次随访94.26±3.87 95.64±3.54 -0.763 0.285
讨论
一、疗效及安全性
近年来,学术界尝试以PVP及PKP治疗OVBF,且论证了其可行性及安全性[3]。Masala等[4]采用PVP治疗OVBF,发现骨水泥渗漏及椎管占位程度加重的手术风险并未增加。朱科军等[5]发现,以PKP治疗OVBF,术后患者的疼痛症状迅速得到缓解,脊柱功能明显改善,骨水泥渗漏率明显降低,且未见骨折块的移位风险增加。根据本研究结果,两种技术治疗OVBF均能缓解患者疼痛,改善患者的脊柱功能,患者的骨水泥渗漏率均较低(PKP略有优势),有利于患者生活质量的改善;在矫正椎体畸形方面,PKP明显优于PVP,而PVP的手术时间及手术费用低于PKP。
二、适应证和手术时机
目前,学术界对PVP及PKP用于OVBF治疗的适应证及手术时机尚无统一标准。杨占辉等[6]认为病椎椎管占位应<矢状径的1/3;而王旭等[7]研究认为,胸椎骨折块的椎管占位需<10%,腰椎骨折块的占位应<20%。我们总结临床经验及文献报道认为PVP和PKP技术治疗OVBF的手术适应证有:①椎体上缘不完全性骨折,椎体后柱及后方韧带复合体均无损伤;②椎体压缩<75%,椎管占位<20%;③主要表现为疼痛症状,但少见伴有神经损伤;④保守治疗无效,伤后3周内进行治疗。在手术时机选择方面,Ko等[8]认为在伤后3周进行可明显降低骨水泥渗漏率,但也有人认为在伤后早期进行更有利于椎体高度的恢复与后突畸形矫正[9]。本研究中选择伤后3周进行手术,主要是考虑3周时骨折处有纤维骨痂形成,骨折块活动度减小,可降低术中骨水泥渗漏及骨折块移位风险,增加手术的安全性。
三、风险分析
采用PVP和PKP技术治疗OVBF的主要风险为患者骨水泥渗漏及骨折块椎管占位加重[10]。因此,本研究选择聚甲基丙烯酸甲酯型骨水泥,其具有稀释期短,拉丝期长的特点。另外,在注入骨水泥之前先行注入造影剂,若发现有渗漏,则在拉丝期的后期注射骨水泥。PVP和PKP技术均有出现骨折块向后移位致椎管占位加重的风险,尤其是PKP球囊扩张挤压骨折块向后移位容易造成椎管占位加重[11]。本研究采用以下措施进行预防:①术中垫高胸部、髂嵴,悬空腹部,起到间接复位的作用[12];②在局部麻醉下操作,通过患者的自我感受来判断术中有无神经损伤,出现神经症状后立即停止扩张球囊并将球囊回抽,如果神经症状持续不能缓解,再转开放减压手术治疗[13];③球囊的前标记点距离球囊的顶端大约有0.5 cm支撑杆在X线下不显影,可将此作为离椎体前壁的距离,从而减少球囊扩张对椎体后壁的影响[14];④不可过分追求球囊撑开效果,应保持扩张压力<180 psi,从小压力开始,每次递增<50 psi[15]。刘红光等[16]报道采用PKP治疗OVBF,球囊充气压力保持在180 psi以下,并保留球囊5 min以弥补压力较小对撑开效果的影响。
综上所述,严格筛选患者,合理选择手术时机,术中谨慎操作,预防骨水泥渗漏及骨折块向椎管内移位,采用PVP和PKP治疗老年OVBF是安全可行的,两种手术方式各有优势,对于身体情况不能耐受长时间手术的老年患者而言,可选择手术时间较短的PVP。测定椎管内骨块占位的安全范围及术中CT扫描以提高手术安全性是将来需要解决的问题。
[1]陈明,喻恒锋,韩智敏,等.体位复位、围手术期鲑鱼降钙素及延期经皮椎体后凸成形术治疗骨质疏松性腰椎爆裂骨折[J].中国骨质疏松杂志,2013,19(10):1059⁃1063.
[2]Farrokhi MR,Alibai E,Maghami Z.Randomized controlled trial of percutaneous vertebroplasty versus optimal medical management for the relief of painand disability inacute osteoporotic vertebral compression fractures[J].J Neurosurg Spine,2011,14(5):561⁃ 569.
[3]何双华,丁亮华,王能,等.经皮微创椎体支柱块治疗胸腰椎骨折45例[J].中华创伤杂志,2011,27(10):877⁃878.
[4]Masala S,Chiocchi M,Taglieria,etal.Combined use of percuta⁃neous cryoablationand vertebroplasty with 3D rotationalangio⁃graph in treatment of single vertebral metastasis:comparison with vertebroplasty[J].Neuroradiology,2013,55(2):193⁃200.
[5]朱科军,何登伟,盛孝永,等.微创内固定结合经皮椎体后凸成形术治疗老年胸腰椎爆裂骨折[J].中华创伤杂志,2013,29(9):849⁃852.
[6]杨占辉,乔金环,史宏伟,等.应用不同手术方式治疗中老年骨质疏松性胸腰椎爆裂骨折[J].中国矫形外科杂志,2013,21 (22):2249⁃2254.
[7]王旭,陈继良,刘寿坤,等.椎体后凸成形术治疗骨质疏松性脊柱爆裂性骨折12例[J].中华创伤杂志,2011,27(10):879⁃880.
[8]Ko YK,Kim YH.Percutaneous vertebroplasty for painful spinal metastasis:a good option forbetter quality of life[J].Korean Jan⁃esthesiol,2013,64(3):201⁃203.
[9]Llanos RA,Viana⁃Tejedora,Abella HR,etal.Pulmonaryand in⁃tracardiac cement embolismaftera percutaneous vertebroplas⁃ty[J].Clin Res Cardiol,2013,102(5):395⁃397.
[10]Walter J,Haciyakupoglu E,Waschkea,etal.Cement leakageasa possible complication ofballoon kyphoplasty——is therea differencebetween osteoporotic compression fractures(AO typea1)and incompleteburst fractures(AO typea3.1)?[J].Acta Neu⁃rochir(Wien),2012,154(2):313⁃319.
[11]Radcliff K,SubW,Kepler CK,etal.Correlation of posterior liga⁃mentous complex injuryand neurological injury to loss of vertebralbody height,kyphosis,and canal compromise[J].Spine(Phila Pa 1976),2012,37(13):1142⁃1150.
[12]SaxenabP,ShahbV,Joshi SP.Outcome of percutaneousballoon kyphoplasty in vertebral compression fractures[J].Indian J Or⁃thop,2015,49(4):458⁃464.
[13]Jurczyszyna,Czepko R,Banach M,etal.Percutaneous vertebro⁃plasty for pathological vertebral compression fractures secondary to multiple myeloma——medium⁃termand long⁃termassessment of pain reliefand quality of life[J].Adv Clin Exp Med,2015,24 (4):651⁃656.
[14]ZhongbY,Wu CG,He SC,etal.ANVCFV Score System:assess⁃ment for probability of new vertebral compression fracturesafter percutaneous vertebroplasty in patients with vertebral compression fractures[J].Pain Physician,2015,18(6):E1047⁃1057.
[15]Guo SM,Luo WJ,Huang YM,etal.Percutaneous vertebroplastyand percutaneousballoon kyphoplasty for osteoporotic vertebral compression fracture:a metaanalysis[J].Indian J Orthop,2015,12(4):377⁃387.
[16]刘红光,吴小涛,张文捷,等.经皮椎体后凸成形术在骨质疏松性胸、腰椎爆裂性骨折中的应用[J].江苏医药,2011,37(20):2437⁃2439.
Comparison of curative effect of PVP vs.PKP in treatment of osteoporotic vertebralburst fracture in senile patients.
GUO Zhenpeng*,SHANG Hui,HUANG Runqiang,LIbingkui,DENG Lei,YANG Qi.*The Third Department of Orthopaedics,Taihe Hospital of Shiyan(Taihe Hospitalaffiliated to Hubei Medical University),Shiyan 442000,China
SHANG Hui,E⁃mail:shanghui_1977@163.com
ObjectiveTo compare the curative effect of the percutaneous vertebroplasty(PVP)vs.per⁃cutaneous kyphoplasty(PKP)in treatment of osteoporotic vertebralburst fracture(OVBF).MethodsRetro⁃spectiveanalysis on 63 senile patients with single segmental OVBF from February 2008 to February 2015 was done.The patients were divided into PVP group(37 cases)and PKP group(26 cases)according to the different surgical methods.Operation time,bone cement injection volume,length of hospital stay,hospital expensesandbone cement leakage rate,the visualanalogue scale(VAS),Oswestry disability index(ODI),vertebral height,ky⁃photic Cobbangle,and degree of vertebral canal placeholder were comparedbetween the two groups.SF⁃36 questionnaire was used to evaluate the quality of life of the patients.ResultsThe operation time was shorter,bone cement injection volume was lessand hospital expenses were significantly lower in PVP group than in PKP group(P<0.05 forall).Thebone cement leakage rate in PVP groupand PKP group respectively was 10.8%and 3.8%,with the differencebeing statistically significant(χ2=4.212,P=0.034).All the items were obviously improved inboth two groups.The improvements in kyphotic Cobbangle,vertebral height,and degree of verte⁃bral canal placeholder in PKP groupafter the surgeryandat the time of the last follow⁃up werebetter than in PVP group(P<0.05).ConclusionPVPand PKP in treatment of the senile osteoporotic vertebralburst fracture (spinal canal placeholder is less than 20%and no neurologic symptoms)were safetyand feasibility.PVPand PKP have their ownadvantages,and canbe chosenaccording to specific situations.
Osteoporosis;Spinal fractures;Percutaneous vertebroplasty;Percutaneous kyphoplasty
10.3969/j.issn.1674⁃8573.2016.03.004
湖北省自然科学基金(W2014ZT292)
442000湖北十堰,十堰市太和医院(湖北医药学院附属医院)骨3科(郭振鹏、尚晖、李兵奎、邓磊、杨棋),妇科(黄润强)
尚晖,E⁃mail:shanghui_1977@163.com
2015⁃09⁃29)