急性胰腺炎与肠内营养
2016-09-01林燕青林连捷郑长青
林燕青 林连捷 郑长青
急性胰腺炎与肠内营养
林燕青林连捷郑长青
急性胰腺炎(AP)是一种发病率和病死率均较高的暴发性疾病,营养支持在AP中的应用受到越来越广泛的关注。大量研究表明,肠内营养(EN)优于全肠外营养(TPN),但对EN的时机选择仍存在争议。近年来的研究对超早期EN的疗效提出了质疑,而鼻胃管与鼻空肠管用于EN具有相同疗效的观点正逐渐被接受。
急性胰腺炎;肠内营养;鼻胃管;鼻空肠管
急性胰腺炎(AP)是一种由多种病因引起的胰酶激活,继而以胰腺局部炎性反应为主要特征,伴或不伴有其他器官功能改变的疾病。AP患者,尤其是重症急性胰腺炎(SAP)患者,机体处于负氮平衡状态,蛋白质分解、糖原异生和脂肪动员增加,导致机体内环境紊乱,免疫功能低下和营养不良。通过营养支持治疗,机体的总蛋白、总水分、总脂肪可以得到较好的保留,在部分患者中甚至含量有所增加,因此营养支持已成为治疗AP的重要措施之一。
不同地区关于AP营养支持的指南差异较大。2012年国际指南协会(ICGC)基于11个地区的诊治指南总结发布了《急性胰腺炎营养治疗的国际共识指南》[1],2013年国际胰腺病协会/美国胰腺协会(IAP/APA)发布了最新的AP诊治指南[2],中国也于2013年修订了新的诊治指南[3]。三个指南在营养支持的适应证方面达成了共识,在其他方面则分歧较多(具体见表1)。主要的争论点在于:(1)肠内营养(EN)与肠外营养(PN)的选择;(2)EN时机的选择;(3)鼻胃管(NG)与鼻空肠管(NJ)的选择。

表1 三个诊治指南的比较
注:MAP轻症急性胰腺炎;MSAP中重症急性胰腺炎
1 营养支持的适应证
近年来发布的指南在营养支持的适应证方面已基本达成共识,即对于MAP患者只需短期禁食后便可恢复经口进食,而对SAP患者则强烈推荐实施营养支持。美国胃肠病学会(AGA)推荐,若患者无恶心呕吐症状,腹痛缓解后即可经口进食少渣、低脂软食,无需从流食过渡[4]。
然而一项包括35例轻、中度(AP国际多学科分型:轻度无胰腺坏死与器官衰竭;中度有无菌性胰腺坏死和/或一过性器官衰竭)AP患者的随机对照研究表明,给予NG营养可以减轻腹痛,缩短腹痛持续时间,进而减少阿片类止痛药的使用,并且可以降低经口进食的不耐受风险[5]。但因其为小样本试验,确切疗效有待大型临床试验进一步验证。近期也有研究尝试在SAP患者入院72 h内即予低流量(248~330 kcal/d)经口进食,发现其也可促进肠道功能的早期恢复[6],为AP的营养支持提供了新的方式。
2 EN与PN的选择
过去认为,PN期间胰腺的外分泌功能是“减少和静止”的,能达到“胰腺休息”的目的。但全肠外营养(TPN)本身可以导致胆汁淤积、代谢紊乱加剧、肠道细菌移位、导管脓毒症等并发症,且费用昂贵。相比而言,EN的营养物质经门静脉系统吸收并输送至肝脏,符合生理状态,有助于维持肠道黏膜结构和功能的完整性,减少肠道菌群移位,促进SAP患者营养状态的改善。另有研究认为EN可以降低高血糖的发生率[7]。EN与PN相比还能减少感染性并发症的发生[8]。2012年的一项包括8个随机对照试验共381例pSAP(预测可能进展为SAP)患者的Meta分析表明,EN组患者在病死率、感染性并发症发生率、器官功能衰竭发生率及外科干预率方面均低于PN组[9]。目前EN用于AP的治疗已得到了普及。
3 EN时机的选择
何时开始EN才能发挥较好的治疗作用一直未有定论。近期发布的胰腺炎诊治指南也只建议EN优于PN,对于开始EN的具体时间并没有明确规定。近年来有研究建议早期实施EN,并得到了许多临床研究的支持(见表2)。然而关于“早期”的概念,争议颇多,有研究提议入院72 h内给予EN,也有提议入院48 h内给予EN,更有提出超早期EN,即入院24 h内给予EN。一项包括93例患者的随机对照试验提示,早期EN(EEN)组(入院72 h内行EN)的病死率较低,住院时间较短,需要机械通气的患者数与胰腺感染发生率都小于延迟进行EN(DEN2)组(入院3~7 d行EN)。因此该研究建议在入院72 h内开始实施EN[10]。另有一项在动物SAP模型上完成的随机对照实验进一步证实了入院72 h内行EN的有效性与安全性[11]。
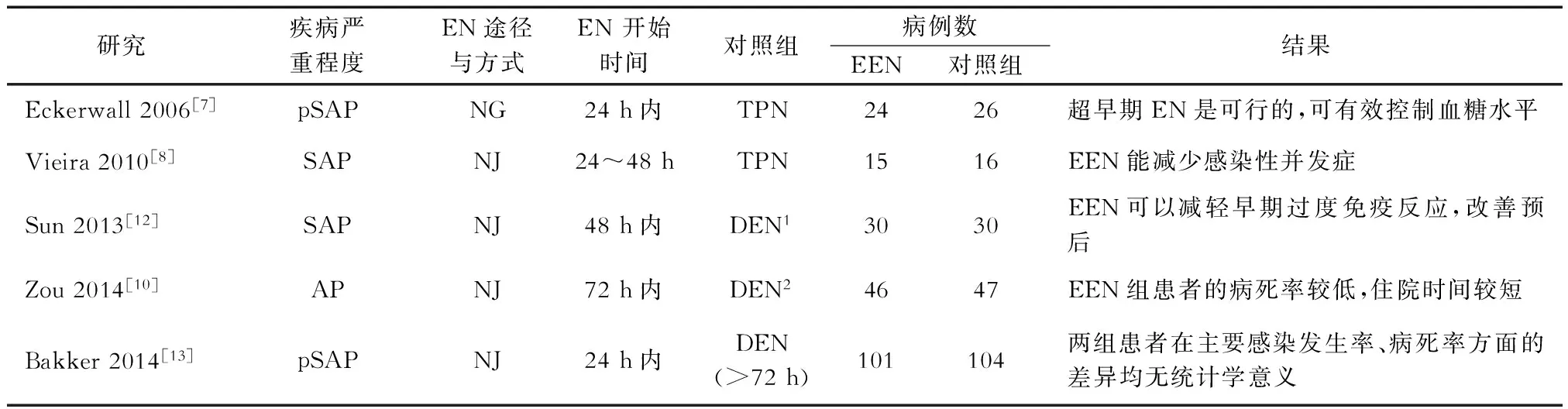
表2 有关EEN的研究
注:DEN1延迟进行EN(>8 d);DEN2延迟进行EN(入院3~7 d)
Sun等[12]完成的一项包括60例SAP患者的随机对照试验提示,入院48 h内给予EN可以减轻SAP患者早期的过度免疫反应,且不会引起免疫抑制,可改善预后。另有一项囊括11个随机对照研究共775例患者的Meta分析也证实,入院48 h内实施EN可以减少各种并发症的发生[14]。目前尚无相关报道表明入院48 h内行EN有负面作用。
一项囊括12个临床随机对照试验的Meta分析表明,相较于TPN和DEN,入院24 h内给予EN可以降低胰腺感染、器官功能衰竭、高血糖症、导管相关性感染等并发症的风险,降低病死率;然而,相较于入院24~72 h内给予EN,则差异无统计学意义[15]。为了进一步寻找支持EEN的循证依据,荷兰开展了一项为期3年的临床随机对照试验(PYTHON试验),选取了208例符合SAP诊断标准(亚特兰大分型)的AP患者,随机分为两组,一组患者24 h内给予NJ营养(EEN组),另一组患者72 h后经口进食(按需组,不耐受者给予NJ营养)。事件终点为主要并发症(感染性胰腺坏死、菌血症、肺炎等)的发生或随访6个月内死亡。结果提示,EEN组的101例患者中有30例发生终点事件(30%),按需组则为28例(104例患者,27%),差异无统计学意义。两组患者在主要感染发生率、病死率方面的差异也无统计学意义。因此认为,对于高危的AP患者,在降低感染率或病死率方面,EEN并不优于72 h后经口进食[13]。
4 EN的部位与途径
早期有大量研究倡议使用NJ,认为其一方面能很好地抑制胰腺外分泌,实行“胰腺休息”;另一方面还具有胃肠减压功能。然而越来越多的研究表明,NG与NJ在疗效方面的差异并无统计学意义。Eatock等[16]将50例SAP患者随机分为NG组与NJ组,结果提示两组患者在急性生理功能和慢性健康状况评分系统Ⅱ(APACHE Ⅱ评分)、C反应蛋白(CRP)水平、视觉模拟疼痛评分及镇痛需求方面的差异无统计学意义,在住院时间及病死率方面的差异亦无统计学意义。另一项包括78例SAP患者的随机对照试验发现,使用NG与NJ在感染性并发症方面的差异也无统计学意义[17]。2014年的一项关于NG的疗效与不良反应的系统评价指出,在147例接受NG的患者中,有133例耐受(90%),87%达到了能量给予目标(75%),与NJ相比较,差异无统计学意义。在腹胀腹泻、恶心呕吐、腹痛恶化、导管脱落、误吸等并发症方面,两者的差异也没有统计学意义[18]。目前国外的指南已基本达成一致意见,认为NG与NJ同样有效安全,考虑到操作难度的差异,NG一般作为首选,部分患者无法耐受NG时可改用NJ,但国内的诊治指南依然将NJ作为首选。NG与胰腺外分泌之间的关联,NG与“胰腺休息”的治疗理论之间的矛盾都有待进一步的研究。
对于AP患者,无论使用NJ还是NG,均推荐采用连续滴注,目前关于滴注速度的研究较少,有研究表明,经NG或NJ低速(1~1.5 mL/min)滴注半要素营养制剂具有相同的可耐受性[19]。临床上可参考危重患者的NG滴注速度,一般为100 mL/h,每24 h增加10~20 mL/h。IAP/APA推荐能量输入应控制在25~35 kcal·kg-1·d-1或1.5~1.8倍基础能量消耗。
在SAP早期行EN大多选择要素制剂,之后逐渐过渡到整蛋白型,但关于AP患者行EN时谷氨酰胺、益生菌等辅助成分的添加尚未达成共识。ICGC循证指南认为,在PN时可静脉补充谷氨酰胺,国内的指南也建议添加谷氨酰胺,但对添加方式未明确规定。国内外指南都没有关于添加益生菌的推荐,其中IAP/APA循证指南特意指出不推荐使用益生菌。
5 小结与展望
营养支持在SAP的治疗过程中是必不可少的,EN治疗AP可明显降低感染发生率、缩短住院时间并减少住院费用,明显降低患者的病死率。但不是所有的AP患者均需EN,MAP患者只需短暂禁食后便可恢复饮食。SAP患者的机体处于高分解与代谢状态,EN可以纠正机体的负氮平衡,增强免疫力,改善预后,且行EN应注意选择适当的时机。NG与NJ的选择不能仅仅依据临床研究,还需考虑患者的耐受性。综上所述,临床上AP患者行EN时,要从适应证、时机、途径、制剂、输入方式和速度以及是否添加辅助成分等多方面进行考虑。
1 Mirtallo JM, Forbes A, McClave SA, et al. International consensus guidelines for nutrition therapy in pancreatitis[J]. JPEN J Parenter Enteral Nutr, 2012, 36: 284-291.
2 Working Group IAP/APA Acute Pancreatitis Guidelines. IAP/APA evidence-based guidelines for the management of acute pancreatitis[J]. Pancreatology, 2013, 13 (4 Suppl 2): e1-e15.
3 中华医学会消化病学分会胰腺疾病学组, 中华胰腺病杂志编辑委员会, 中华消化杂志编辑委员会. 中国急性胰腺炎诊治指南(2013年,上海)[J]. 中华消化杂志, 2013, 33: 217-222.
4 Tenner S, Baillie J, DeWitt J, et al. American College of Gastroenterology guideline: management of acute pancreatitis[J]. Am J Gastroenterol, 2013, 108: 1400-1415.
5 Petrov MS, McIlroy K, Grayson L, et al. Early nasogastric tube feeding versus nil per os in mild to moderate acute pancreatitis: a randomized controlled trial[J]. Clin Nutr, 2013, 32: 697-703.
6 Pupelis G, Plaudis H, Zeiza K, et al. Oral feeding in necrotizing pancreatitis[J]. Acta Chir Belg, 2014, 114: 34-39.
7 Eckerwall GE, Axelsson JB, Andersson RG. Early nasogastric feeding in predicted severe acute pancreatitis: A clinical, randomized study[J]. Ann Surg, 2006, 244: 959-965; discussion 965-957.
8 Vieira JP, Araújo GF, Azevedo JR, et al. Parenteral nutrition versus enteral nutrition in severe acute pancreatitis[J]. Acta Cir Bras, 2010, 25: 449-454.
9 Yi F, Ge L, Zhao J, et al. Meta-analysis: total parenteral nutrition versus total enteral nutrition in predicted severe acute pancreatitis[J]. Intern Med, 2012, 51: 523-530.
10 Zou L, Ke L, Li W, et al. Enteral nutrition within 72 h after onset of acute pancreatits vs delayed initiation[J]. Eur J Clin Nutr, 2014, 68: 1288-1293.
11 Yan Q, Ni J, Zhang GL, et al. Effects of combined enteral nutrition support on hemorrheologic parameters and the level of inflammatory factors in rabbits with severe acute pancreatitis[J]. Zhonghua Yi Xue Za Zhi, 2011, 91: 2006-2010.
12 Sun JK, Mu XW, Li WQ, et al. Effects of early enteral nutrition on immune function of severe acute pancreatitis patients[J]. World J Gastroenterol, 2013, 19: 917-922.
13 Bakker OJ, van Brunschot S, van Santvoort HC, et al. Early versus on-demand nasoenteric tube feeding in acute pancreatitis[J]. N Engl J Med, 2014, 371: 1983-1993.
14 Li JY, Yu T, Chen GC, et al. Enteral nutrition within 48 hours of admission improves clinical outcomes of acute pancreatitis by reducing complications: a meta-analysis[J]. PLoS One, 2013, 8: e64926.
15 Li X, Ma F, Jia K. Early enteral nutrition within 24 hours or between 24 and 72 hours for acute pancreatitis: evidence based on 12 RCTs[J]. Med Sci Monit, 2014, 20: 2327-2335.
16 Eatock FC, Chong P, Menezes N, et al. A randomized study of early nasogastric versus nasojejunal feeding in severe acute pancreatitis[J]. Am J Gastroenterol, 2005, 100: 432-439.
17 Singh N, Sharma B, Sharma M, et al. Evaluation of early enteral feeding through nasogastric and nasojejunal tube in severe acute pancreatitis: a noninferiority randomized controlled trial[J]. Pancreas, 2012, 41: 153-159.
18 Nally DM, Kelly EG, Clarke M, et al. Nasogastric nutrition is efficacious in severe acute pancreatitis: a systematic review and meta-analysis[J]. Br J Nutr, 2014, 112: 1769-1778.
19 Kumar A, Singh N, Prakash S, et al. Early enteral nutrition in severe acute pancreatitis: a prospective randomized controlled trial comparing nasojejunal and nasogastric routes[J]. J Clin Gastroenterol, 2006, 40: 431-434.
(本文编辑:周骏)
10.3969/j.issn.1673-534X.2016.02.002
110004沈阳,中国医科大学附属盛京医院消化内科
林连捷,Email: linlj@sj-hospital.org
2015-05-12)
