高龄冠心病患者行PCI术后发生并发症的危险因素
2016-08-26陈侃陈鹏飞王丹宁黄颖王磊廖德宁
陈侃,陈鹏飞,王丹宁,黄颖,王磊,廖德宁
· 论著 ·
高龄冠心病患者行PCI术后发生并发症的危险因素
陈侃1,陈鹏飞1,王丹宁1,黄颖1,王磊1,廖德宁1
目的 研究行经皮冠状动脉介入治疗(PCI)的75岁及以上高龄冠心病患者临床特征并分析术后6个月发生并发症的危险因素。方法 回顾分析2011年1月~2014年2月因冠心病收治入长征医院心内科并接受PCI的患者1228例,其中男性936例,女性292例,年龄30~92岁(60±10岁)。按年龄分为≥75岁组(n=261)和<75岁组(n=967)。分析比较两组患者入院时基本资料、实验室数据、手术相关治疗数据及围手术期和术后6个月并发症的情况。结果 与<75岁组比较,≥75岁组患者年龄、住院天数、合并高血压比例、合并慢性肾衰竭比例、合并慢性阻塞性肺疾病比例、既往卒中比例、入院时合并急性心力衰竭比例、入院时合并恶性心律失常比例增加,差异有统计学意义(P均<0.05)。与<75岁组比较,≥75岁组患者血红蛋白、血小板、白蛋白、三酰甘油下降,而凝血酶原时间、高密度脂蛋白胆固醇、血肌酐、血尿酸、血尿素氮、pro-BNP升高,RCA和LAD病变比例、三支及以上病变比例、左主干病变比例、钙化病变比例、长病变比例增加,桡动脉入路比例减少,差异有统计学意义(P均<0.05)。与<75岁组比较,≥75岁组患者院内死亡、出血相关并发症、造影剂肾病、PCI术中心肌梗死、PCI相关心力衰竭比例增加,术后6个月全因死亡比例增加,非致死性心肌梗死比例减少,差异具有统计学意义(P均<0.05)。多因素回归分析表明吸烟(OR=3.677,95%CI:1.561~8.622)、入院时合并急性心力衰竭(OR=4.086,95%CI:1.733~9.636)、入院时合并恶性心律失常(OR=9.286,95%CI:3.864~22.316)、既往卒中史(OR=3.517,95%CI:1.524~8.116)与高脂血症(OR=4.996,95%CI:1.278~19.530)是PCI术后并发症的独立危险因素。结论 高龄冠心病患者合并症更多,冠状动脉病变更复杂,PCI术后并发症更多。吸烟、入院时合并急性心力衰竭或恶性心律失常、既往卒中史、高脂血症患者PCI术后发生并发症风险更高。
高龄;经皮冠状动脉介入治疗;危险因素
[Key words]Elderly; Percutaneous coronary intervention; Risk factors
随着医疗护理水平的提高,老年人群的预期寿命也随之提高,同时老年冠状动脉粥样硬化性心脏病(冠心病)患者的数量也大大增加[1]。根据西方国家的人口统计数据显示,高龄人群成为快速增长的人群,而冠心病已经成为该群体的主要死因[2],冠心病死亡人群中81%年龄在65岁以上[3]。而经皮冠状动脉介入治疗(PCI)是冠心病的主要治疗措施。目前关于冠心病患者行PCI的临床研究中,针对高龄人群的研究较少[1,4],且不同研究结果也大相径庭,无法准确评估高龄患者PCI治疗的风险以及预后情况。本研究以75岁及以上接受PCI的冠心病患者为研究对象,旨在探讨行PCI术的高龄患者临床特征并分析术后并发症发生的危险因素,为提高手术的安全性和成功率,改善预后提供科学依据。
1 资料和方法
1.1研究对象和分组 回顾分析2011年1月~2014年
2月因冠心病收治入长征医院心内科并接受PCI的患者1228例,其中男性936例,女性292例,年龄30~92岁(60±10岁)。纳入标准:①参照2013年美国和欧洲冠心病指南[5,6],包括稳定型心绞痛、不稳定型心绞痛(UA)、急性ST段抬高型心肌梗死(STEMI)、非急性ST段抬高型心肌梗死(NSTEMI);②接受PCI治疗的患者。排除住院病历资料不全影响统计分析的患者。按年龄分为≥75岁组(n=261)和<75岁组(n=967)。
1.2资料收集 入院时的疾病史、既往史与基本资料,入院期间的实验室检查数据,PCI相关治疗数据,围手术期与术后6个月并发症。
1.3相关定义 ①造影剂肾病:应用造影剂后72 h内血肌酐升高≥44.2μmol/L(0.5 mg/ml)或较基线升高25%以上。②急诊PCI:从发现心肌缺血症状到行PCI术不超过6 h。③PCI相关恶性心律失常:PCI术中及术后24 h内发生的持续性室速、室颤、持续性房颤、房扑、高度房室传导阻滞与严重的心动过缓(心率<45 次/min)。④PCI相关心肌梗死:基线肌钙蛋白正常的患者,行PCI术后生物标志物(主要为肌钙蛋白)升高超过正常值(0.16 ng/ml)上限的3倍。⑤PCI相关急性心力衰竭:入院时未合并急性心力衰竭患者,在PCI术中及术后24 h内发生急性心力衰竭。⑥院内不良事件:院内死亡、出血相关并发症、造影剂肾病、PCI术失败、PCI相关恶性心律失常、PCI相关急性心力衰竭。出血相关并发症:出血、急性血管闭塞、假性动脉瘤、动静脉瘘、深静脉血栓、内膜撕裂、冠状动脉穿孔。PCI术后6个月不良事件:全因死亡、非致死性心肌梗死、血运重建。
1.4统计学处理 所有数据均用SPSS 19.0进行统计分析。计量资料以均数±标准差(±s)表示,组间比较用t检验。计数资料以例数/百分比表示,组间比较利用Chi-Square检验或Fischer确切概率法(当样本资料不足时),对PCI手术并发症相关可疑因素进行单因素分析,然后对单因素分析中P<0.20的因素纳入logistic多因素回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1两组患者基本临床资料比较 与<75岁组比较,≥75岁组患者年龄、住院天数、合并高血压比例、合并慢性肾衰竭比例、合并慢性阻塞性肺疾病比例、既往卒中比例、入院时合并急性心力衰竭比例、入院时合并恶性心律失常比例增加,体重减轻、吸烟和男性比例减少,差异有统计学意义(P均<0.05)。两组在糖尿病、外周血管疾病、高脂血症、既往晕厥史、既往心肌梗死病史、既往PCI/CABG史方面比较,差异无统计学意义(P均>0.05)。
2.2两组患者实验室检查指标比较 与<75岁组比较,≥75岁组患者血红蛋白、血小板、白蛋白、三酰甘油下降,而凝血酶原时间、高密度脂蛋白胆固醇、血肌酐、血尿酸、血尿素氮、NT-proBNP升高,差异有统计学意义(P均<0.05)(表2)。
2.3两组患者PCI相关资料比较 与<75岁组比较,≥75岁组患者RCA和LAD病变比例、三支及以上病变比例、左主干病变比例、钙化病变比例、长病变比例增加,桡动脉入路比例减少,差异具有统计学意义(P均<0.05)(表3)。
2.4两组患者围手术期及术后6个月内并发症比较与<75岁组比较,≥75岁组患者院内死亡、出血相关并发症、造影剂肾病、PCI术中心肌梗死、PCI相关心力衰竭比例增加,术后6个月全因死亡比例增加,非致死性心肌梗死比例减少,差异具有统计学意义(P均<0.05)(表4)。
2.5≥75岁组患者PCI术后并发症的单因素和多因素分析 单因素分析结果显示,吸烟、入院时合并急性心力衰竭、入院时合并恶性心律失常、既往卒中史、既往行PCI/CABG和高脂血症与≥75岁组患者PCI术后并发症相关。上述因素纳入logistic多因素回归分析表明吸烟(OR=3.677,95%CI:1.561~8.622)、入院时合并急性心力衰竭(OR=4.086,95%CI:1.733~9.636)、入院时合并恶性心律失常(OR=9.286,95%CI:3.864~22.316)、既往卒中史(OR=3.517,95%CI:1.524~8.116)与高脂血症(OR=4.996, 95%CI:1.278~19.530)是PCI术后并发症的独立危险因素(表5)。

表1 两组患者基本临床资料比较

表2 两组患者入院时实验室检查指标比较
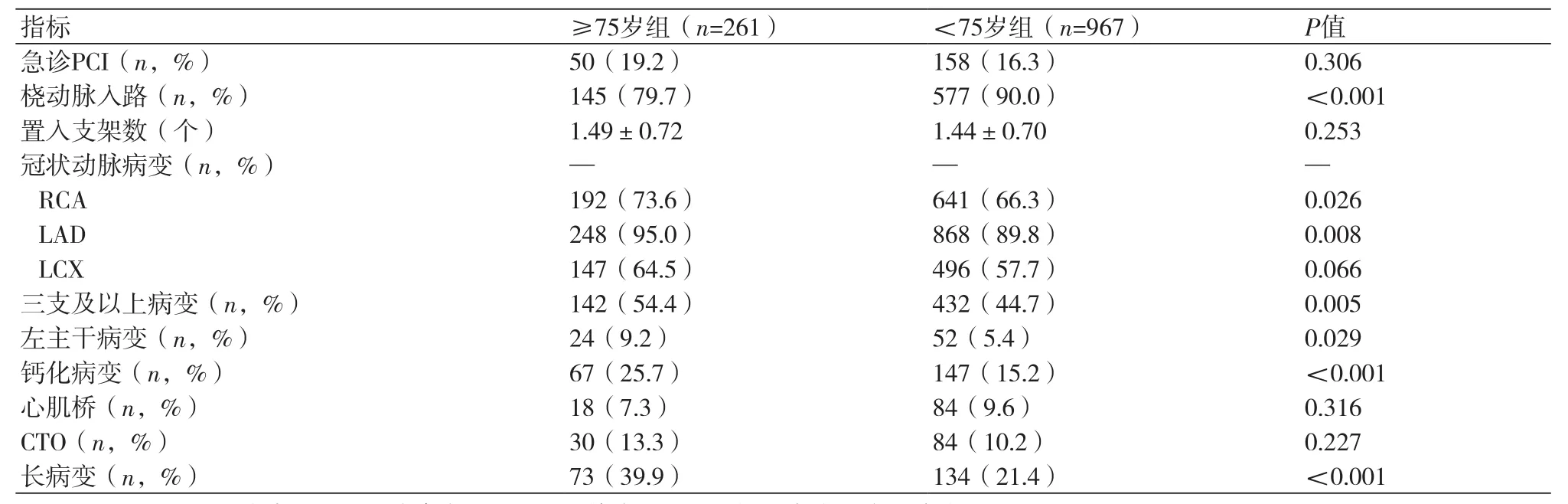
表3 两组患者PCI相关资料比较
3 讨论
在过去十年间,PCI技术飞速发展。根据Western Denmark Heart Registry等[7]研究数据显示80岁以上接受PCI治疗的冠心病患者占所有人数的11.6%。而另一项在美国全国范围开展的大样本、多中心研究数据显示,在2001年至2010年,年龄在65~79岁的STEMI患者共有863 757例,其中265 791(30.8%)例接受了PCI治疗,年龄在80岁以上的STEMI患者共有570 822例,其中90 567 (15.9%)例接受了PCI治疗[8]。尽管大样本随机试验显示[9],介入治疗使老年冠心病受益。但是高龄患者接受PCI治疗与低龄患者相比,仍有诸多不同之处。本研究中行PCI治疗的高龄冠心病患者具有更多的合并症,如高血压、慢性阻塞性肺疾病、既往卒中史、入院时合并恶性心律失常和急性心力衰竭等,住院天数更长,这与既往多个临床研究结果相符[10-13],同时,血红蛋白、血小板和血浆白蛋白含量更低,血肌酐、血尿酸和血尿素氮含量更高,其中后者指示了高龄冠心病患者肾功能低下,容易在术后出现造影剂肾病[8]。

表4 两组患者围手术期及术后6个月并发症比较

表5 ≥75岁组患者PCI术后并发症的单因素和多因素分析
从冠状动脉病变表现来看,本研究中75岁以上行PCI术冠心病患者左主干病变、钙化病变、多支病变、长病变更容易出现,提示此类人群病变复杂、手术难度大。预后及并发症方面比较,75岁以上行PCI术冠心病患者院内不良事件及术后6个月不良事件发生率显著高于75岁以下患者。据美国的一项大样本研究[11]显示,<70岁、70~79岁、80~84岁、85~89岁、>90岁STEMI患者PCI术后在院全因死亡率分别是2.75%,7.85%,11.82%,14.04%,14.19%,另有研究认为对于行PCI手术治疗的80岁以上冠心病患者,术后30 d和术后1年死亡率可分别达到9.2%和18.1%[14],其中稳定型心绞痛患者预后最好,急性ST段抬高型心肌梗死预后最差。多因素回归分析表明吸烟、入院时合并急性心力衰竭、入院时合并恶性心律失常、既往卒中与高脂血症是PCI术后并发症的独立危险因素。故而在PCI术前,应当充分考虑这些危险因素,对于手术风险较高的患者,应当谨慎选择治疗方式。
[1] de Belder A,de la Torre Hernandez JM,Lopez-Palop R. A prospective randomized trial of everolimus-eluting stents versus bare-metal stents in octogenarians: the XIMA Trial (Xience or Vision Stents for the Management of Angina in the Elderly)[J]. J Am Coll Cardiol,2014,63(14):1371-5.
[2] Berglind Libungan,Thomas Karlsson,GeirHirlekar,et al. Delay and inequality in treatment of the elderly with suspected acutecoronary syndrome[J]. Int J Cardiol,2014,176(3):946-50.
[3] Roger VL,Go AS,Lloyd-Jones DM,et al. Heart disease and stroke statistics -2012 update: a report from the American Heart Association[J]. Circulation,2012,125(1):e2-e220.
[4] Lei Gao,Xin Hu,Yu-Qi Liu,et al. Percutaneous coronary intervention in the elderly with ST-segment elevation myocardial infarction[J]. Clin Interv Aging,2014,9(3):1241-6.
[5] Task Force M,Montalescot G,Sechtem U,et al. 2013 ESC guidelines on the management of stable coronary artery disease: the task force on the management of stable coronary artery disease of the European Society of Cardiology[J]. Eur Heart J,2013,34(38):2949-3003.
[6] American College of Emergency Physicians,Society for Cardiovascular Angiography and Interventions,O'Gara PT,et al. 2013 ACCF/AHA guideline for the management of ST-elevation myocardial infarction:a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines[J]. J Am Coll Cardiol,2013,61(4):78-140.
[7] Antonsen L,Jensen LO,Terkelsen CJ,et al. Outcomes after primary percutaneous coronary intervention in octogenarians and nonagenarians with ST-segment elevation myocardial infarction:from the Western Denmark Heart Registry[J]. Catheter Cardiovasc Interv,2013,81(6):912-9.
[8] Sahil Khera,Dhaval Kolte,Chandrasekar Palaniswamy,et al. ST-elevation myocardial infarction in the elderly — Temporal Trends in incidence, utilization of percutaneous coronary intervention and outcomes in the United States[J]. Int J Cardiol,2013,168(4):3683-90.
[9] Bach RG,Cannon CP,Weintraub WS,et al. The effect of routine, early invasive management on outcome for elderly patients with non-ST-segment elevation acute coronary syndromes[J]. Ann Intern Med,2004,141(3):186-95.
[10] Hafiz AM,Jan MF,Mori N,et al. Contemporary Clinical Outcomes of Primary Percutaneous Coronary Intervention in Elderly versus Younger Patients Presenting with Acute ST-Segment Elevation Myocardial Infarction[J]. J Interv Cardiol,2011,24(4):357-65.
[11] Thomas MP,Mauro M,Smith DE,et al. Outcome of contemporary percutaneous coronary intervention in the elderly and the very elderly: insights from the Blue Cross Blue Shield of Michigan Cardiovascular Consortiu[J]. Clin Cardiol,2011,34(9):549-54.
[12] Timm Bauer,Helge Möllmann,Franz Weidinger,et al. Predictors of hospital mortality in the elderly undergoing percutaneous coronary intervention for acute coronary syndromes and stable angina[J]. Int J Cardiol,2011,151(2):164-9.
[13] Ernesto Oqueli,Ron Dick. Percutaneous Coronary Intervention in Very Elderly Patients. In-hospital Mortality and Clinical Outcome[J]. Heart Lung Circ,2011,20(10):622-8.
[14] Antonsen L,Jensen LO,Thayssen P,et al. Comparison of outcomes of patients >/= 80 years of age having percutaneous coronary intervention according to presentation (stable vs unstable angina pectoris/non-ST-segment elevation myocardial infarction vs ST-segment elevation myocardial infarction)[J]. Am J Cardiol,2011,108 (10):1395-400.
Risk factors of complications after percutaneous coronary intervention in elderly patients with coronary heart disease
CHEN Kan*, CHEN Peng-fei, WANG Dan-ning, HUANG Ying, WANG Lei, LIAO De-ning.*Department of Cardiology, Changzheng Hospital, Second Military Medical University, Shanghai 200003, China.
LIAO De-ning, E-mail: liao6007@163.om
Objective To study the clinical characteristics in elderly patients (aged 75 or over) with coronary heart disease (CHD) undergone percutaneous coronary intervention (PCI) and risk factors of complications after 6 m. Methods CHD patients under gone PCI (n=1228, male 936, female 292, aged from 30 to 92 and average age=60± 10) were chosen from Jan. 2011 to Feb. 2014, and divided, according to age, into ≥75 group (n=261) and <75 group (n=967). The basic materials, laboratory data, PCI-related data and perioperative complications and complications after 6 m were analyzed and compared in 2 groups. Results The age, hospital days and percentages of patient complicating hypertension, chronic renal failure, chronic obstructive pulmonary disease, past stroke, and acute heart failure and malignant arrhythmia at hospitalization time increased in ≥75 group compared with <75 group (all P<0.05). Compared with <75 group, the levels of hemoglobin, platelet, albumin and triglyceride decreased, and prothrombin time, high-density lipoprotein-cholesterol, serum creatinine, blood uric acid, blood urea nitrogen and NT-proBNP increased, and the percentages of patients with RCA and LAD lesions, 3 or more vessels lesions, left main coronary artery lesion, calcified lesions and long-term diseases increased, and radial artery approach decreased in ≥75 group (all P<0.05). Compared with <75 group, the percentages of patients with in-hospital mortality, bleedingrelated complications, contrast-induced nephropathy, myocardial infarction during PCI, PCI-related heart failure and all-cause mortality after 6 m increased, and percentage of non-fatal myocardial infarction decreased (all P<0.05). The results of multi-factor regression analysis showed that smoking (OR=3.677,95%CI:1.561~8.622), acute heart failure at hospitalization time (OR=4.086,95%CI:1.733~9.636), malignant arrhythmia at hospitalization time (OR=9.286,95%CI:3.864~22.316), stroke history (OR=3.517,95%CI:1.524~8.116) and hyperlipidemia (OR=4.996,95%CI:1.278~19.530) were independent risk factors of post-PCI complications. Conclusion The complications are common, coronary artery diseases are more complicated and post-PCI complications are more inelderly patients with CHD. At the same time, smoking, acute heart failure or malignant arrhythmia at hospitalization time, stroke history and hyperlipidemia are independent risk factors of post-PCI complications.
· 论著 ·
R816.2
A
1674-4055(2016)04-0428-04
上海市科学技术委员会科研计划项目(13411950202)
1200003 上海,第二军医大学长征医院心内科
廖德宁,E-mail:liao6007@163.com
10.3969/j.issn.1674-4055.2016.04.13
