剖宫产瘢痕妊娠处理中刮宫术的应用
2016-08-22山东省惠民县妇幼保健院山东惠民251700
马 娟(山东省惠民县妇幼保健院,山东 惠民 251700)
剖宫产瘢痕妊娠处理中刮宫术的应用
马 娟
(山东省惠民县妇幼保健院,山东 惠民 251700)
目的 探讨刮宫术在剖宫产瘢痕妊娠处理中的应用价值。方法 随机选择2010年10月至2014年5月我院收治的46例CSP患者,根据患者的个人意愿分为刮宫组20例和栓塞+刮宫组26例,刮宫组患者行B超引导下刮宫术,栓塞+刮宫组患者行子宫动脉栓塞术联合刮宫术。观察两组患者术中出血量、血β-HCG下降至正常范围的时间、住院天数及不良反应的发生情况。结果 两组患者治疗后β-HCG均显著下降,孕囊明显缩小,分别与治疗前对应指标相比较,差异有统计学意义(P<0.05),但两组之间差异无统计学意义(P>0.05)。与刮宫组相比,栓塞+刮宫组术中出血量与β-HCG恢复正常时间之间差异有统计学意义(P<0.05),但两种治疗方法的住院时间、不良反应的发生率之间差异无统计学意义(P>0.05)。结论 结果表明,刮宫术在处理早期剖宫产瘢痕妊娠中安全有效,可降低患者治疗费用,在患者无刮宫术禁忌证的情况下值得临床应用。
刮宫术;剖宫产瘢痕妊娠;子宫动脉栓塞
剖宫产瘢痕妊娠(CSP)作为一种异位妊娠,其发生主要是由于孕囊、绒毛或胎盘着床于剖宫产术切口瘢痕处,甚至出现穿透子宫侵袭至膀胱的情况,该病发生率较低[1]。然而近些年来随剖宫产率的上升,CSP的发生率也逐渐增加。由于该病早期并无特异性临床表现,容易发生误诊、误治。一旦盲目行清宫术,常引起较为严重的后果,导致大出血的发生,甚至切除子宫,危及患者的生育功能及生命安全。近年来,医疗诊断水平的快速发展以及医师对该病认知水平的提高,使得CSP的早期诊断率得到大幅提升。CSP治疗以减少出血、防止子宫破裂、保留生育功能为目标。传统刮宫术对于CSP的治疗存在缺陷,容易引发大出血、子宫穿孔等并发症。随着介入技术的发展,子宫动脉栓塞术(UACE)可预防CSP治疗过程中发生大出血,且栓塞术后行刮宫术能提高患者的治愈率以及治疗的安全性。本研究探讨剖宫产瘢痕妊娠患者采取B超引导下刮宫治疗的疗效及安全性,报道如下。
1 资料与方法
1.1一般资料:随机选择2010年10月至2014年5月我院收治的46例CSP患者,年龄25~39岁,平均(30.58±5.64)岁,既往均有剖宫产史,此次妊娠距离上次住院时间平均54个月。CSP的诊断标准为[2]:①有剖宫产手术史,本次早孕出现阴道流血,子宫下部增大膨胀的症状;②尿或血β-HCG阳性,范围在100~10000 IU/L;③未在宫腔、宫颈管、附件区域发现孕囊,彩超提示子宫下段切口部位处有典型的孕囊声像,孕囊周边探及明显的环状血流信号,血供来源于子宫下段前壁肌层,下段前壁肌层变薄或连续性中断,回声紊乱,切口与基层分界不清。根据患者的个人意愿分为刮宫组20例和栓塞+刮宫组26例,两组患者临床资料比较差异无统计学意义(P>0.05),具有可比性。
表1 两组患者治疗前后β-HCG水平和孕囊大小比较
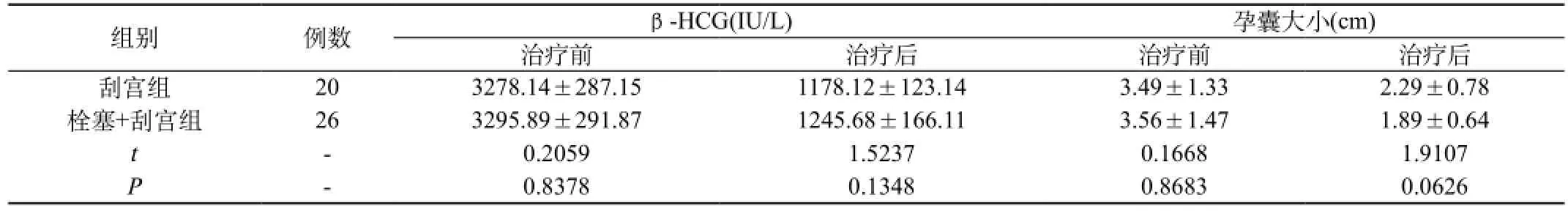
表1 两组患者治疗前后β-HCG水平和孕囊大小比较
组别 例数 β-HCG(IU/L) 孕囊大小(cm)治疗前 治疗后 治疗前 治疗后刮宫组 20 3278.14±287.15 1178.12±123.14 3.49±1.33 2.29±0.78栓塞+刮宫组 26 3295.89±291.87 1245.68±166.11 3.56±1.47 1.89±0.64 t -0.2059 1.5237 0.1668 1.9107 P -0.8378 0.1348 0.8683 0.0626
表2 两组患者治疗效果比较

表2 两组患者治疗效果比较
组别 例数 术中出血量(mL) β-HCG恢复正常时间(d) 住院时间(d) 不良反应发生率(%)刮宫组 20 103.26±24.21 15.98±3.65 18.24±4.96 10.00栓塞+刮宫组 26 57.99±13.85 13.17±3.78 16.69±3.72 11.54 t或χ2 - 7.9988 2.5367 1.2121 0.0276 P -0.0000 0..0148 0.2320 0.8680
1.2治疗方法:刮宫组患者行B超引导下刮宫术。给予患者1 mg/kg的甲氨蝶呤肌内注射。若患者7 d后血β-HCG下降程度不足50%,可再次肌内注射甲氨蝶呤,但总量不能超过200 mg。定期监测患者的血β-HCG和B超情况,待血β-HCG下降至100 IU/L,同时B超显示子宫局部血流明显减少或无血流迹象时,在B超引导下刮宫治疗。
栓塞+刮宫组患者行UACE联合刮宫术。在DSA机的辅助下,采用Seldinger技术穿刺右侧股动脉后置入5F动脉导管鞘,在黑泥鳅导丝引导下于腹主动脉末端安置5F导管造影,观察髂内动脉分支及子宫动脉的起始位置、走行和供血情况。借助导丝引导将导管选择性置入髂内动脉,再超选择性进入右侧子宫动脉,导管尖端进入子宫动脉开口2.0~3.0 cm。反复应用DSA造影确定靶血管,向每侧子宫动脉中缓慢灌注甲氨蝶呤后,明胶海绵颗粒栓塞末梢小动脉,而后再用直径更大的吸收性明胶海绵颗粒栓塞分支动脉及子宫动脉主干,直至动脉主干远端呈杆状改变。采用同样的方法栓塞右侧子宫动脉,直至子宫动脉血流停止。栓塞后,造影复查显示孕囊血管及染色消失。术中监测患者生命体征、下腹部疼痛情况、阴道流血表现,发生紧急情况及时处理。于子宫动脉栓塞术后1周内实施刮宫术,收集钳刮组织进行病理学检查,栓塞术后3 d及出院后每周1次检测患者血清β-HCG水平,直至降至正常,同时行B超检查。
1.3观察指标:观察两组患者术中出血量、血β-HCG下降至正常范围的时间、住院天数及不良反应的发生情况。
1.4统计学方法:本研究数据资料应用SPSS 20.0软件进行处理,所有的计量资料均采用均数±标准差表示。统计处理采用χ2和t检验。P <0.05表示差异显著,具有统计学意义。
2 结 果
2.1两组患者治疗前后β-HCG水平和孕囊大小比较:两组患者治疗前血β-HCG和孕囊大小差异无统计学意义(P>0.05),治疗后β-HCG均显著下降,孕囊明显缩小,两组分别与治疗前对应指标相比较,差异有统计学意义(P<0.05)。同时经子宫动脉栓塞术联合刮宫术治疗后,栓塞+刮宫组的血β-HCG、孕囊大小与甲氨蝶呤注射加刮宫术治疗的刮宫组相比,差异无统计学意义(P>0.05),表明刮宫术与UACE联合刮宫术在剖宫产瘢痕妊娠治疗中对血β-HCG和孕囊大小的效果类似,具体结果见表1。
2.2两组患者治疗效果的比较:由表2可知,与刮宫组相比,栓塞+刮宫组术中出血量与β-HCG恢复正常时间之间差异有统计学意义(P <0.05),表明子宫动脉栓塞联合刮宫术治疗效果更好,能够减少术中出血量,同时降低β-HCG恢复至正常水平的时间。但两种治疗方法对住院时间的影响差异较小,无统计学意义(P>0.05)。刮宫组发生2例不良反应,不良反应发生率为10.00%;栓塞+刮宫组发生3例不良反应,不良反应发生率为11.54%,主要表现为腰痛不适,两组比较差异无统计学意义(P>0.05)。
3 讨 论
随着社会观念和医疗技术的发展,我国产妇的剖宫产比例居高不下,伴随而来的是剖宫产瘢痕妊娠发生率的上升。由于该病的早期诊断较为困难,易被误诊为早孕,而继续妊娠或盲目行人工流产刮宫极易导致患者出现大出血或子宫破裂,严重的甚至导致患者死亡,威胁患者的生命健康。因此,一经确诊应及时终止妊娠。然而随着医疗水平的不断发展,人们在面对疾病治疗方面有了更多的选择,越来越多的患者倾向于损伤较低的保守治疗以保留生育能力。因此在病情允许的情况下,患者多避免子宫切除术,防止器官丧失,造成身心的创伤和痛苦。现阶段临床上通常将子宫动脉栓塞、全身或局部甲氨蝶呤治疗及清宫术作为治疗子宫切口妊娠的主要方式[3]。使用甲氨蝶呤等药物保守治疗由于疗程较长且疗效一般,部分患者仍免不了子宫切除的创伤和痛苦。近些年来,随着微创介入治疗技术的发展,子宫动脉栓塞术因其创伤小、不良反应小、手术精确、安全保宫、患者痛苦小、术中出血量少等优点逐渐应用于临床,具有良好的应用前景。
临床上既往使用的刮宫术被很多专家认为是剖宫产瘢痕妊娠的禁忌,本研究发现在B超引导下刮宫是可行的方法,并且该法相较于子宫动脉栓塞术联合刮宫术更简单、对患者造成的创伤小,费用低,且住院时间、不良反应的发生情况、术后血β-HCG的水平和孕囊大小也与栓塞+刮宫组之间不存在统计学意义上的差异(P>0.05),同时避免了子宫动脉栓塞的一系列并发症。本研究建议对于生命体征稳定的CSP患者,在B超提示为内生型的情况下,血β-HCG不足29000 IU/L,孕周不足7周,孕囊大小不足2.6 cm,种植部位存在不特别丰富的血流信号的情况下可施行B超引导下刮宫,但需做好备血和子宫动脉栓塞的准备。总的来说,越早诊断CSP,治疗方案就越有机会选择最简单的刮宫术。
[1] 任彤,赵峻,万希润,等.剖宫产瘢痕妊娠的诊断及处理[J].现代妇产科进展,2007,16(6):433-435.
[2] 王靖辉,刘玉侠,郭海鸥.子宫动脉灌注栓塞术在宫颈妊娠或子宫下段切口妊娠中的应用[J].宁夏医科大学学报,2010,32(1):114-115.
[3] 钟文新,曾志斌,明建中,等.经子宫动脉途径介入治疗子宫切口妊娠的效果观察[J].当代医学,2012,4(21):124-126.
1671-8194(2016)21-0033-02
R719.8
B
