特发性肾被膜下积液9例临床诊治分析
2016-08-03张中继毕晓军李学杰毕建斌孔垂泽
张中继,毕晓军,刘 炀,李学杰,毕建斌,孔垂泽
(中国医科大学第一附属医院泌尿外科,辽宁沈阳 110000)
·临床研究·
特发性肾被膜下积液9例临床诊治分析
张中继,毕晓军,刘 炀,李学杰,毕建斌,孔垂泽
(中国医科大学第一附属医院泌尿外科,辽宁沈阳110000)
摘要:目的探讨特发性肾被膜下积液的临床特点,为临床诊断及治疗提供更多经验。方法回顾性分析9例特发性肾被膜下积液患者的临床特点、诊断及治疗经过。所有患者均为女性,平均年龄为(42.7±11.8)岁。结果1例仅随访观察,5例行肾被膜开窗引流术,2例行穿刺引流术,1例行后腹腔镜开窗引流术治疗。所有接受手术治疗患者均顺利完成手术,术后随访2~15个月,中位随访时间8个月;复发者2例、积液量均较少,随访期间未出现相应临床症状,积液量未见明显增加且肾功能正常,故仅随访观察。结论特发性肾被膜下病因及病理机制尚不明确,治疗以对症治疗为主,穿刺引流及肾被膜开窗引流术等外科治疗可取得满意疗效。
关键词:肾被膜下积液;引流术;治疗
特发性肾被膜下积液病因及发病机制不清楚,且为临床少见疾病,治疗方案尚存在争议。2010年3月至2014年9月,我科收治了9例特发性肾包膜下积液患者,现报告如下。
1治疗与方法
1.1一般资料本组9例,均为女性, 平均年龄(42.7±11.8)(24~61)岁。初发者8例,复发者1例;右侧5例,左侧2例,双侧2例。6例以患侧腰部胀痛不适就诊(其中1例2年前曾行患侧肾包膜下穿刺引流);2例以高血压为主要表现,血压波边在160~180/100~120 mmHg,于门诊行上腹部B 超检查发现肾包膜下积液收住入院;1例以发热就诊。4例空腹血糖调节受损或为糖尿病。所有患者术前均通过彩超、静脉肾盂造影(intravenous pyelography, IVP)、计算机断层扫描(computed tomography, CT)等影像学检查证实患侧存在不同程度的肾被膜下积液以及肾实质受压(图1),并排除结石、肿瘤、泌尿系梗阻、缺血性疾病、感染及外伤或医源性损伤等病史。
1.2治疗方法①5例患者在全麻下行开放手术治疗—肾被膜开窗引流术:麻醉成功后,患者取侧卧位,腰部经11肋或12肋,逐层切开皮肤及各层组织,分离并显露肾被膜,取最低点将积液全部清除,电刀切除多余被膜,留置引流管,术毕。②1例在全麻后腹腔镜下行肾被膜开窗引流术+肾被膜大部切除术,患者取侧卧位,腰部取3个穿刺入路,于3个切口内均置入10 mm trocar,CO2气腹压力为10~15 mmHg,放入腹腔镜,进入已建立的腹膜后腔,于被膜最薄处切开,吸尽积液,切除增厚被膜约7 cm×3 cm,留置引流管,术毕。③2例在超声引导下行肾被膜下积液穿刺引流术,患者取俯卧位,于腋后线11肋或12肋在超声引导下定位穿刺,留置引流管并抽尽被膜下积液(200 mL、400 mL)。④1例以发热为主要症状患者因体型较肥胖,超声无法定位,拟于介入科行CT定位下穿刺引流,复查增强CT示病灶较入院前明显缩小,故继续给予抗炎治疗至血象正常及症状消失,定期门诊复查。
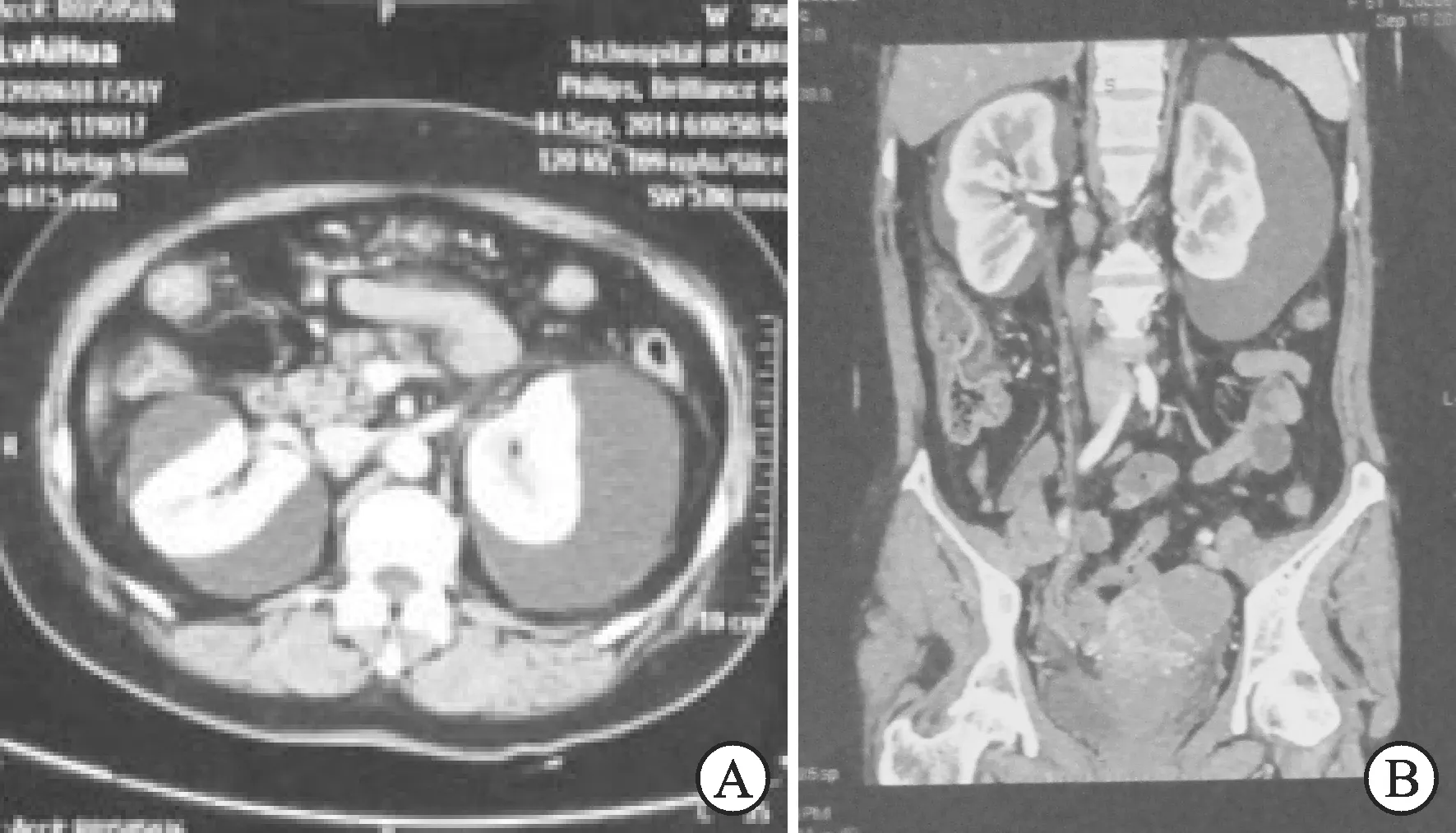
图1 双肾被膜下积液影像学表现
2结果
本组1例在院保守治疗期间,复查CT示被膜下积液明显减少,未予特殊处置,仅随访观察,随诊3个月后发现积液基本消失。其余8例均顺利完成手术,术中见被膜下积液为黄褐色或陈旧血性、伴或不伴血凝块;行后腹腔镜开窗引流术及开放手术切除之被膜行病理检查均提示:肾被膜纤维组织增生。术后第1天引流管平均引流量为108 mL(45~300 mL),术后第2天所有患者引流管引出量均明显减少,平均引流量为25 mL(17~48 mL)。引流管引出液连续3 d小于10mL,夹闭引流管,准患者出院,所有术后患者出院前复查彩超,均取得满意效果。2~4周复查彩超或CT未见或仅少量积液,且无相应临床症状,拔除引流管,定期随访观察。以血压升高为主要症状的患者,术后监测血压,在未服用降压药情况下血压基本恢复正常,波动于135~150/85~95 mmHg。
所有患者治疗后1~3个月复查彩超或CT,随访2~15个月,中位随访时间8个月。6例以腰痛为主诉患者术后2~4周,腰部不适症状基本消失;2例因高血压就诊患者,于术后1个月随访时,患者在未服用降压药情况下监测血压波动于(110~130)/(80~85)mmHg,且无头晕、头痛、恶心、呕吐等不适症状;1例发热就诊患者术后3个月复查时积液基本消失。1例行肾被膜穿刺引流术患者,于术后3个月复查彩超发现右肾下极被膜下可见无回声区,大小约3.4 cm×1.1cm;1例行开放性肾被膜开窗引流术患者于术后7个月复查彩超发现右肾下极可见少量无回声,大小约1.8 cm×0.6 cm。上述2例复发患者在此后复查中,均未见积液明显增加,行血尿生化检查及影像检查均未发现肾功能受损,故仅临床随访观察。
3讨论
在病理情况下液体积聚于包膜和肾实质之间形成肾包膜下积液。可分为继发性与特发性肾被膜下积液,前者通常有明确病因,而后者形成机制尚不明确。本组研究未做引流液成分分析,通过复习文献及本组患者的临床观察可知,特发性肾被膜下积液引出液可为浆液性、血性(陈旧性)等。浆液性积液考虑为原尿可能性大,形成机制可能与肾脏近曲小管瘘有关,或由肾脏血管变态反应性病变有关。血性积液形成的机制多认为是因患者患有肿瘤、肾血管疾病或全身出血性等疾病引起的自发性出血[1],当出血较多时,可出现镜下血尿或肉眼血尿。有学者认为随着被膜下积液量增加,肾被膜与肾实质分离,造成叶间动脉延续为放射动脉穿囊支处受牵拉而破裂,从而形成陈旧性出血的现象[2]。
肾被膜下积液无特异性临床表现,多以患侧腰部胀痛不适为主要症状,部分患者可有患侧肾区叩击痛,也可表现为发热、血尿或无任何自觉症状等,长期压迫肾脏后,可出现肾灌注不足,引起肾素分泌增加及RAAS系统激活,导致水钠潴留及全身微动脉收缩,进而表现为血压升高,临床中称作Page肾病(Page kidney)[3]。本组以腰部胀痛不适就诊6例,因高血压就诊2例,以发热就诊1例。所有患者均为女性,之前亦有学者观察到此种相同现象,其原因可能与女性激素代谢或某种女性自身免疫因素有关[4]。本组4例存在血糖异常:隐匿的糖尿病病史本身是该病的重要诱因[5],可能机制为糖尿病导致血管通透性改变及炎症渗出反应。
对该病的诊断可通过B超、CT及静脉肾盂造影表现的特殊积液征象,在排除肿瘤、肾血管性疾病、炎症、血液病、肾结石、输尿管结石梗阻、肾囊肿以及外伤等疾病的前提下,结合症状与体征,一般不难诊断。CT检查对诊断特发性肾被膜下积液具有重要意义,不仅可以进一步明确出血部位及范围,还可了解是否合并尿路梗阻、梗阻的部位及原因,对肿瘤敏感性明显高于B超,因此可作为鉴别与诊断特发性肾被膜下积液的常规检查(图1)。
由于病因及病理机制不明确,治疗尚无统一模式,疗效也不尽相同。治疗以解除压迫、对症治疗、保留肾功能为主。对于无自觉症状、影像学检查显示肾压迫不重、肾功能良好者,给予单纯临床观察随诊[4]。当被膜下积液较少且(或)考虑肾周有炎症存在时,可给予抗炎治疗,同时可尝试应用四环素等硬化剂治疗,有学者提出可适当应用糖皮质激素,机制为:①可降低血管通透性,减少液体渗出,从而减少被膜下积液;②应用抗生素的同时应用激素,可以控制体温,缩短治疗时间[6]。本组中1例以发热就诊患者,经抗炎治疗后积液明显较少,随访期间未见复发;血压高者可给予血管紧张素转换酶抑制剂控制血压[7]。对于保守治疗效果不佳或积液较重者,应及时给予外科手术治疗,早期治疗可避免肾功能损害、肾萎缩。对初发患者首选肾被膜下穿刺引流术;对穿刺引流术后效果不满意、短期内复发需反复穿刺引流者,可采用开放性或腹腔镜下肾被膜开窗引流术,有报道可在被膜切除后向肾周注入聚维酮碘以缩短病程及减少复发[8];还可联合大网膜包裹术[9],利用大网膜具有延展性和吸收性的两大特点, 以大网膜包裹肾脏, 使积液被大网膜重吸收,进入体循环, 形成内引流, 既避免了大量体液及电解质的丢失, 又可防止持续外引流造成的感染和不便, 从而提高了患者的生活质量, 使病情得以控制。对于双侧肾被膜下积液患者可分次分侧穿刺引流,若双侧积液均较重且肾功能损害明显者,可同时行双侧肾被膜下穿刺引流术。本组8例手术患者术后均取得满意效果,1例行肾被膜下穿刺引流术、1例行开放性肾被膜开窗引流术患者分别于术后3、7个月复发,但肾被膜下积液较少,尚不能压迫肾实质、影响肾功能,随访期间积液未见明显增加,肾功能正常,故其治疗方式及疗效值得肯定。若复发需再次手术治疗,可行肾被膜切除术+大网膜包裹术。有作者认为肾被膜切除可作为该病的根治性治疗方案[10],但本组1例行开窗引流术后仍有复发,考虑为术中切除被膜范围不足所致,故术中应尽可能多地切除多余肾被膜。
特发性肾被膜下积液临床极为少见,笔者暂无检索到关于该病开放手术与腹腔镜手术优越性比较的研究,但通过复习文献及结合本组研究,腹腔镜手术在该病治疗上可取得满意效果,考虑腹腔镜手术具有创伤小、恢复快等优点,如持续引流量多,每天超过500 mL以上,且长时间引流效果不佳时,可考虑手术开窗治疗[11]。此时可优先选择腹腔镜下开窗引流术,若考虑存在粘连、出血等因素,腹腔镜手术难度较大、术后效果不理想时,可行开放手术治疗。
参考文献:
[1] ZHANG JQ,FIELDING JR,ZOU KH. Etiology Of spontaneous perirenal hemorrhage: aMeta-analysis[J].J Urol,2002,167(4):1593-1596.
[2] 唐琦,杨恺惟,郝翰,等.腹腔镜治疗双肾被膜下积液致Page肾一例及文献回顾[J].中华临床医师杂志,2013,7(3):1278-80.
[3] CIFTCI S, STUART WOLF J JR. Laparoscopic treatment of Page kidney: a report of two cases and review of the literature[J]. Turk J Urol,2013, 39(2): 126-130.
[4] 郝瀚,虞巍,肖云翔,等.特发性肾被膜下积液的临床治疗体会(附10例报告)[J].北京大学学报,2012,44(4):579-581.
[5] 王翰博,刘洪波,郭旭,等. 右侧肾脏被膜下巨大积脓合并肝周盆腔多发脓肿1例讨论[J/OL].泌尿外科杂志,2014,6(2):48-50.
[6] 于德海,李黎明.肾包膜下积液的外科治疗[J].亚太传统医药,2012,08(4):137-138.
[7] 杨志尚,吴大鹏,宋文斌. 肾包膜下积液的外科治疗(附7例报告)[J].现代泌尿外科杂志,2010,15(6):433-435.
[8] MAJID ALIASGARI, SHAHNAZ ATABAK, ALEREZA LASHAY,et al. bilateral perirenal subcapsular fluid collection: a rare presentation of renal parenchymal disease[J]. Urol J,2010,7(1):61-62.
[9] 范兴超,张孝斌,程帆,等. 经腹腹腔镜联合带蒂大网膜包裹治疗特发性肾包膜下积血[J].临床外科杂志,2013,281,46-47.
[10] SCOFFONE CM, CRACCO CM, POGGIO M,ET AI.Treatment of the pyelocalyceal tumors with laser[J].Arch Esp Urol,2008,61(9):1080-1087.
[11] 应向荣,徐国强.特发性肾包膜下积液的诊断与治疗[J].现代中西医结合杂志,2008,17(24):3875-3876.
(编辑何宏灵)
收稿日期:2015-03-16修回日期:2015-10-17
通讯作者:毕建斌,教授.E-mail:bijianbin@yahoo.com
作者简介:张中继(1988-),男(汉族),研究生在读.E-mail:418551610@qq.com
中图分类号:R692
文献标志码:A
DOI:10.3969/j.issn.1009-8291.2016.01.013
Clinical analysis of idiopathic renal subcapsuler effusion in 9 cases
ZHANG Zhong-ji, BI Xiao-jun, LIU Yang, LI Xue-jie, BI Jian-bin, KONG Chui-ze
(Department of Urology, the First Hospital of China Medical University, Liaoning 110000, China)
ABSTRACT:ObjectiveTo explore the clinical characteristics of idiopathic renal subcapsular fluid effusion, in order to provide more experience for its clinical diagnosis and treatment. MethodsClinical data of 9 cases of idiopathic renal subcapsular fluid effusion were reviewed in terms of clinical features, diagnosis and treatment. All patients were women, and the average age was (42.7±11.8) years. ResultsOf all cases, 1 case was just followed up, 5 cases were treated with renal capsule fenestration operation, 2 cases were treated with percutaneous drainage, 1 case underwent back laparoscopic fenestration and drainage treatment. All operations were successfully completed. During the follow-up of 2~15 months (median 8 months), recurrence occurred in 2 cases, with little effusion, but without clinical symptoms, and the renal function was normal. ConclusionThe etiology and pathological mechanism of idiopathic renal subcapsular fluid effusion still remains unclear. The aim of therapy is to relieve symptoms. Percutaneous drainage and renal capsule fenestration surgery can obtain satisfactory curative effect.
KEY WORDS:Rrenal subcapsular effusion; drainage; treatment
