双极人工股骨头治疗老年股骨转子间骨折围手术期隐性失血的分析
2016-07-31王军李龙杰苏柯马世云
王军 李龙杰 苏柯 马世云
双极人工股骨头治疗老年股骨转子间骨折围手术期隐性失血的分析
王军 李龙杰 苏柯 马世云
目的加强对双极人工股骨头治疗老年股骨转子间骨折围手术期隐性失血量的探讨,分析其原因并提高对隐性失血的重视。方法选择2008—2012采取双极人工股骨头治疗的63例股骨转子间骨折患者,依据Gross方程,根据患者身高、体质量及手术前后血细胞比容(Hct)变化计算围手术期隐性失血量。结果围手术期未输血的患者6例(占9.5%),术中出血及术后引流量共380~740 mL,平均596 mL。患者术前平均Hb为119.6 g/L,术后为92.4 g/L,平均下降了27.2 g/L;术前平均Hct为34.84%,术后为27.36%,平均下降了7.48%,患者手术前后Hb、Hct均有统计学差异(P<0.05)。隐性失血量为680.25~1 105.74 mL,平均(814.43±4.95)mL;总失血量为620~1 190 mL,平均(962.34±5.74)mL,隐性失血占总失血量的84.63%。采取输血支持的患者57例(占90.5%),术中出血及术后引流量共350~740 mL,平均554.5 mL。患者术前平均Hb为108.2 g/L,术后为103.3 g/L,平均下降了4.9 g/L;术前平均Hct为32.34%,术后为30.87%,平均下降了1.47%。由于采取输血治疗,补充围手术期失血,输血量为400~1 600 mL,平均740 mL,手术前后Hb、Hct均无统计学差异(P>0.05)。隐性失血量为792.48~1 384.62 mL,平均(891.15±5.23)mL;总失血量为620~1 710 mL,平均(1 078.35±5.74)mL,隐性失血占总失血量的82.64%。结论双极人工股骨头治疗老年股骨转子间骨折,围手术期隐性失血量较多,临床上应予以足够的重视。
双极人工股骨头;股骨转子间骨折;围手术期;隐性失血
股骨颈基底至小转子水平以上部位所发生的骨折称为股骨转子间骨折,为老年人常见骨折。有文献报道,股骨转子间骨折约占全身骨折的3%~4%,占髋部骨折的35.7%[1],几乎占股骨近端骨折的50%,且发病年龄高出股骨颈骨折患者10~20岁[2]。有报道[3]老年股骨转子间骨折保守治疗死亡率高达34.7%,因此老年股骨转子间骨折执行手术治疗已成为骨科届的共识。股骨转子间骨折虽然可以采用内固定方法治疗,但对于老年不稳定转子间骨折患者,内固定治疗失败率可高达28%~56%[4-5]。近年来,临床多采用人工关节置换治疗股骨转子间骨折[6-7]。但该类骨折手术治疗后多出现患者严重贫血,其贫血程度与术中失血量并不相符。2000年Sehat等[8]提出隐性失血这一概念。本研究回顾性分析行人工股骨头置换手术的患者围手术期血红蛋白(Hb)和血细胞比容(Hct)变化,计算总失血量,初步探讨其原因,以加强临床医师对该手术隐性失血的重视。
1 资料与方法
1.1 一般资料回顾性分析2008—2012我院实施双极人工股骨头手术患者的临床资料。纳入标准:符合股骨转子间骨折诊断标准;年龄大于60岁,有较好依从性;术前化验血凝常规正常,血糖及血压控制在稳定水平;既往无血液系统疾病史;记录中有患者的身高、体质量;术前及术后1、3、7 d均行血常规检查;手术当日补液量<2 000 mL。排除标准:术前血红蛋白水平低于80 g/L;合并糖尿病者经治疗后血糖仍高于10 mmol/L;凝血功能障碍;术中或术后因各种原因短期内丢失血液过多者(>1 000 mL);术后24 h补液总量超过2 000 mL者;术后生命体征不稳,并发全身系统疾病者;排除感染、老年痴呆及患有精神疾病的患者。共63例患者符合纳入标准,其中男24例,女39例;年龄61~93岁,平均74.6岁;左侧34例,右侧29例;根据Evns-Jerson分类方法,Ⅰ型14例,Ⅱ型29例,Ⅲ型9例,Ⅳ型8例,Ⅴ型3例;所有患者均为闭合性骨折,致伤原因均为摔伤,伤后距手术时间1~6 d。所有患者经X线检查显示均有不同程度的骨质疏松。
1.2 手术方法及围术期处理
1.2.1 术前处置入院后即予患髋牵引制动,完善各项检查,包括凝血功能、肾功能、血液生化。糖尿病患者空腹血糖控制在8.0 mmol/L以下,高血压患者尽量控制在140/90 mmHg(1 mmHg=0.133 kPa)以下,纠正水电解质紊乱,加强营养支持,对有心肺疾病和机体功能衰弱患者,常规行动脉血气分析,积极处理相关内科并发症。所有患者均在完备术前评估后尽早手术,所有患者术前1 d使用抗生素。术前Hb<100 g/L的患者,术中密切观察,视情况输血。
1.2.2 手术方法患者采用全麻或持续硬膜外阻滞麻醉,取侧卧位,患肢处于上侧,经髋关节外侧切口入路,经大转子切口为弧形,长6~8 cm,将大转子骨折处完全暴露,尽量多地保留臀中肌在股骨转子顶部的附着点,于小转子上1.5 cm处行股骨颈截骨,取出股骨头和小的碎骨片,留有大小转子内附有肌肉的较大骨折块,骨折块复位,用克氏针或钢丝固定[9]。以小转子方向确定前倾角,髓腔锉由小到大依次扩髓,在扩髓中尽量避免股骨近端骨折移位及再次骨折。用标准骨水泥技术向髓腔内填充骨水泥,参照股骨距植入股骨柄,保持前倾10°~15°。选择适宜长度的双动头安装。放骨水泥时予心电监护,注意血压变化。骨水泥完全凝固前加强固定大小转子骨折块,人工髋关节复位后,假体股骨头中心应与复位好的大转子顶处于同一水平线上,并测试关节各方向活动情况。置换后常规放置1根负压引流管。术中以纱布湿重法估计出血量。
1.2.3 术后处置术后患肢穿“丁”字防脱位鞋并保持外展中立位。术后24~48 h常规使用抗生素预防感染7~10 d,使用奥美拉唑预防胃肠道应激性出血,于术后12 h至术后10 d应用低分子量肝素钠5 000 U,1次/d皮下注射并行患肢按摩以预防深静脉血栓。记录引流量,并根据引流量多少在术后2~3 d拔除引流管。所有患者术后及术后1、3、7 d复查血常规,对术后Hb<90.0 g/L的患者进行输血。最终Hct、Hb以术后(未输血者)或输血后最低值为准。
1.3 数据整理与计算公式根据Gross[10]提出的线性方程,使用围手术期平均Hct计算红细胞容量和围手术期失血量。总血红细胞丢失量=术前血容量×(术前Hct-术后Hct);术前血容量=k1×h+k2×w+k3,k为常数(h为身高,w为体质量,男性k1=0.366 9,k2=0.032 19,k3=0.604 1;女性k1=0.356 1,k2=0.033 08,k3=0.183 3);理论失血总量=总血红细胞丢失量/术前Hct;实际失血量=隐性失血量+显性失血量=理论失血总量+输血量。
1.4 统计学方法采用SPSS 16.0软件进行统计学分析,计数资料以n表示,计量资料以(±s)表示,采用t检验,P<0.05为差异有统计学意义。
2 结果
围手术期未输血的患者6例(占9.5%),男4例,女2例;平均身高1.69 cm;平均体质量62.45 kg;手术时间为65~106 min,平均83.5 min;术中出血及术后引流量共380~740 mL,平均596 mL。患者术前平均Hb为119.6 g/L,术后为92.4 g/L,平均下降了27.2 g/L;术前平均Hct为34.84%,术后为27.36%,平均下降了7.48%,患者手术前后Hb、Hct差异均有统计学意义(P<0.05,表1)。术中失血量为65.83~98.92 mL,平均(75.43±5.82)mL;隐性失血量为680.25~1 105.74 mL,平均为(814.43±4.95)mL;总失血量为620~1 190 mL,平均(962.34±5.74)mL,隐性失血占总失血量的84.63%。
表1 围手术期未输血患者手术前后Hb、Hct对比(±s)
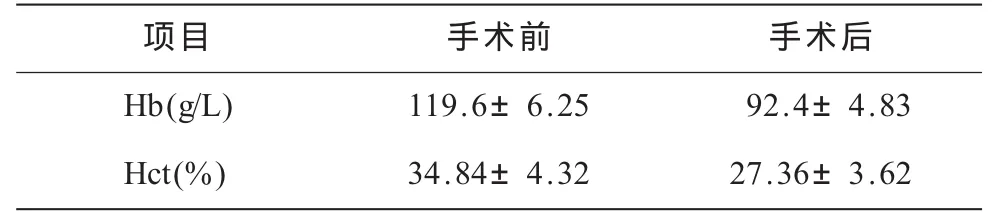
表1 围手术期未输血患者手术前后Hb、Hct对比(±s)
项目手术前手术后Hb(g/L)119.6±6.2592.4±4.83 Hct(%)34.84±4.3227.36±3.62
采取输血支持的患者57例(占90.5%),男20例,女37例;平均身高1.68 cm;平均体质量64.73 kg;手术时间为71~138 min,平均108.3 min;术中出血及术后引流量共350~740 mL,平均554.5 mL。患者术前平均Hb为108.2 g/L,术后为103.3 g/L,平均下降了4.9 g/L;术前平均Hct为32.34%,术后为30.87%,平均下降了1.47%。由于采取输血治疗,补充围手术期失血,平均输血量为400~1 600 mL,平均740 mL,手术前后Hb、Hct均无统计学差异(P>0.05,表2)。术中失血量为67.74~1 079.38 mL,平均(87.26±6.17)mL;隐性失血量为792.48~1 384.62 mL,平均为(891.15±5.23)mL;总失血量为620~1 710 mL,平均(1 078.35±5.74)mL,隐性失血占总失血量的82.64%。
表2 围手术期输血患者手术前后Hb、Hct对比(±s)

表2 围手术期输血患者手术前后Hb、Hct对比(±s)
项目手术前手术后Hb(g/L)108.2±5.74103.3±5.12 Hct(%)32.34±4.6230.87±3.75
3 讨论
围手术期失血的处理是影响患者术后恢复的重要因素。随着外科手术技术的不断发展,手术过程中显性出血得到了很好的控制,但隐性失血的问题并未受到足够重视。朱宝林等[10]通过研究发现,隐性失血不仅对患者的股四头肌功能恢复时间有影响,而且延长了患者的卧床时间,同时也使患者的抵抗力下降,从而易引发肺部感染、泌尿系感染和下肢深静脉血栓等并发症。Lawrence等[11]通过对5 793例60岁以上的患者病例的荟萃分析,发现随血红蛋白浓度的增高,患者步行距离有较大的提高,提示重视隐性失血,对患者术后功能的恢复有意义。本组实验未输血组总失血量为650~1 190 mL,平均(962.34±5.74)mL,隐性失血占总失血量的84.63%。输血组围总失血量为620~1 710 mL,平均(1 078.35±5.74)mL,隐性失血占总失血量的82.64%,如此大量的隐性失血说明我们对此类手术后患者必须提高重视,注意监测血红蛋白水平,不能只重视明显的显性失血,从而造成不良的后果。
目前尚不明确隐性失血产生的原因和机制,而手术对于隐性失血有叠加作用,使骨折后隐性失血量进一步增加。术中软组织分离显露,包括复位操作移动骨折端、髓腔开放和扩髓等增大了创伤范围,且扩髓操作容易致红细胞损伤性溶血;术中若止血不彻底,进一步加重隐性失血[12];老年人皮下、肌间脂肪以及肌肉萎缩,导致皮肤松弛,出血时血液就容易在组织间扩散;老年人凝血能力降低,出凝血时间相对延长,导致术后易继续出血;其他如应激性消化道出血均为隐性失血的原因。股骨近端骨折患者术前可能存在较多的隐性失血,而且囊外骨折的失血量较囊内股骨颈骨折明显增多,可能是由于囊外骨折如股骨转子间骨折时出血的骨小梁面积较大,因此隐性失血量较多。
综合文献显示[13-14],影响隐性失血量的因素包括患者年龄、性别、体质量、基础疾病、骨折类型、手术部位与麻醉方式等。结合本组研究结果,隐性失血尤其要注重患者的骨折类型和年龄。不稳定型骨折被认为是复杂、严重的骨折类型,其软组损伤较严重,与稳定型骨折相比,此类骨折组织间隙中红细胞的渗入更多,隐性失血显著提高。股骨转子间骨折多发于老年人,身体情况欠佳,代偿能力低,抗打击能力较差,纠正贫血的能力不足,机体大量失血后血容量减低,有效调节毛细血管床张力的能力差,不能促使组织间隙的体液及时进入血管补充循环血量,并且老年人由于红骨髓数量减少,隐性失血对老年患者的影响很大。Smith等[15]研究认为70岁以上的老年人血管硬化,发生玻璃样变,血管弹性减低,软组织松弛,肌肉组织萎缩,细胞凋萎以及组织间液减少,增加了隐性失血的储存空间,使手术过程中显性出血减少,而术后的隐性失血量增多。这就要求广大骨科医生对老龄患者给予足够的重视。
隐性失血预防措施包括尽可能不应用增加出血的药物,积极预防消化道失血,常规应用胃黏膜保护剂和抑酸剂,估计失血量较大的手术应采用自体血回输。对重度贫血患者,必须予以输血治疗。同时输血的作用在围手术期间对于降低隐性失血作用明显,输血能供给红细胞和血小板,刺激机体造血功能,同时血小板改善凝血功能
总之,对于采用双极人工股骨头治疗老年股骨转子间骨折的患者,围手术期要密切监测患者Hb、Hct的动态变化,对患者术后隐性失血进行全面而准确的评估,及时纠正贫血。另外还要提高对隐性失血的认识和加强术后综合管理等,从而促进术后患者的恢复。本组患者以入院时的身高、体质量替代,与实际情况有偏差,但对整体的数据分析对比无明显影响。本组的局限在于病例样本量较小,尚需更多样本进一步研究以获得更准确的结果。
[1]Dhanwal Dinesh K,Dennison Elaine M,Harvey Nick C,et al.Epidemiology of hip fracture:Worldwide geographic variation[J].Indian journal of orthopaedics,2011,45(1):15-22.
[2]A ElMaghraoui,ARNgbanda,N Bensaoud,etal.Age-adjustedincidenceratesofhipfracturesbetween2006and 2009 in Rabat,Morocco[J].Osteoporosis International,2013,24(4):1267-1273.
[3]LiZ,LiuY,LiangY,etal.Shortversuslongintramedullary nailsforthetreatmentofintertrochanterichip fractures in patients older than65 years[J].Int J Clin Exp Med,2015,8(4):6299-6302.
[4]Giannoudis PV,Tsiridis E.Proximal femoral fractures:Factors affecting mortality and outcoms[J].Injury,2006,37(8):677-678.[5]Sinno K,Sakr M,Girard J,et al.The effectiveness of primarybipolararthroplastyintreatmentofunstableintertrochanteric fracturs in elderly patients[J].N Am Med Sci,2010,2(12):561-568.
[6]ThomasARussell,RoySanders.PertrochantericHipFractures:Time forChange[J].Journal of Orthopaedic Trauma,2011,24(4):189-190.
[7]XudongLiu,XianlongZhang,YunsuChen,etal.Hidden blood loss after total hip arthroplasty[J].Journal of Arthroplasty,2011,26(7):1100-1105.
[8]Sehat KR,Evans R,Newman JH.How much blood is really lost in total knee arthroplasty?Correct blood loss management should take hidden loss into acconnt[J].Knee,2000,7(3):151-155.
[9]刘俊利,王桂峰,杜伟,等.人工股骨头置换术治疗高龄股骨转子间骨折的效果观察[J].中国当代医药,2014,21(5):168-170.
[10]朱宝林,王洪俊,谭诗平,等.股骨近段骨折围手术期隐性失血及其术后康复影响的研究[J].中国现代药物应用,2009,3(6):23-25.
[11]Lawrence VA,Silverstein JH,Cornell JE,et al.Higher Hb level is associated with better early functional recovery after hip feacture repair[J].Tmnsfusion,2003,43(12):1717-1722.
[12]郝斌昌.人工关节置换治疗老年股骨转子间骨折的临床疗效观察[J].实用中西医结合临床,2014,14(5):29-30.
[13]杨越华,蒋雷生.髋膝关节置换及髋部骨折内固定术后隐性失血[J].国际骨科学杂志,2011,32(5):289-292.
[14]张逸凌,沈景,毛智,等.股骨粗隆间骨折内固定手术隐性失血的相关因素分析[J].中国修复重建外科杂志,2014,28(5):610-614.
[15]GH Smith,J Tsang,SG Molyneux,et al.The hidden blood loss after hip fracture[J].Injury,2011,42(2):133-135.
ObjectiveTo study the hidden blood loss during perioperative period in the treatment of intertrochanteric fracture in the old with artificial bipolar femoral head,analyze the causes and enhance the attention to hidden blood loss.Methods63 sufferers with intertrochanteric fractures treated by artificial bipolar femoral head from 2008 to 2012 were selected,and Gross formula was adopted to measure the hidden blood loss during perioperative period according to the body height,body weight and changes of hematocrit(Hct)before and after the arthroplasty.Results6 sufferers had no blood transfusion during perioperative period(9.5%).The blood loss during arthroplasty and drainage after arthroplasty was 380~740 mL with an average of 596 mL.The mean hemoglobin(Hb)was 119.6 g/L and 92.4 g/L before and after arthroplasty,with an average decrease of 27.2 g/L.The mean Hct was 34.84%and 27.36%before and after arthroplasty,with an average decrease of 7.48%.The Hct and Hb had differences of statistical significance before and after arthroplasty(P<0.05).The hidden blood loss was 680.25~1 105.74 mL,with an average of(814.43±4.95)mL;The total blood loss was 620~1 190 mL with an average of(962.34±5.74)mL,with the hidden blood accounting for 84.63%of the total blood loss.57 sufferers had blood transfusion during perioperative period(90.5%).The blood loss during arthroplasty and drainage after arthroplasty was 350~740 mL with an average of 554.5 mL.The mean Hb was 108.2 g/L and 103.3 g/L before and after arthroplasty,with an average decrease of 4.9 g/L.The mean Hct was 32.34%and 30.87%before and after arthroplasty,with an average decrease of 1.47%.The blood transfusion volume to make up for the blood loss was 400~1 600 mL,with an average of 740 mL,and the Hct and Hb before and after arthroplasty showed no difference of statistical significance(P>0.05).The hidden blood loss was 792.48~1 384.62 mL with an average of(891.15±5.23)mL;The total blood loss was 620~1 710 mL with an the average of(1 078.35±5.74)mL,with the hidden blood accounting for 82.64%of the total blood loss.ConclusionHidden blood loss during perioperative period in the treatment of intertrochanteric fracture in the old with artificial bipolar femoral head is quite high,which should be paid enough attention in clinic.
Artificial bipolar femoral head;Intertrochanteric fracture;Perioperative period;Hidden blood loss
2016-02-23)
1005-619X(2016)06-0575-04
10.13517/j.cnki.ccm.2016.06.004
061000沧州市中心医院骨二科
