沙格列汀对血糖未达标的2型糖尿病患者的疗效
2016-07-24王兴珍王坤郑筱玮褚建平励丽
王兴珍,王坤,郑筱玮,褚建平,励丽
(宁波市第一医院 内分泌科,浙江 宁波 315010)
沙格列汀对血糖未达标的2型糖尿病患者的疗效
王兴珍Δ,王坤,郑筱玮,褚建平,励丽
(宁波市第一医院 内分泌科,浙江 宁波 315010)
目的 观察血糖未达标的2型糖尿病患者在原有药物的基础上加用沙格列汀的疗效。方法 选取2013年6月~2014年12月在宁波市第一医院内分泌科就诊的172例血糖控制不达标的患者经过8周的生活方式宣教后,在原有药物的基础上加用沙格列汀片,治疗12周。观察糖化血红蛋白(HbA1c),空腹血糖(fasting blood glucose,FBG),餐后2 h血糖(2-hours postprandial blood glucose,2hPBG)、体重指数(body mass index,BMI)、胰岛素用量及不良反应事件。结果 加用沙格列汀片治疗12周后FBG、HbA1c、2hPBG较加药前均明显下降[(7.1±2.0)vs. (8.3±1.6)mmol/L,(10.2±2.3)vs. (15.2±2.9)mmol/L,(7.0±1.5)vs. (8.0±1.7)%],差异具有统计学意义(均P<0.05),而BMI比较差异无统计学意义[(24.4±3.0)vs.(24.9±2.7)kg/m2]。治疗前使用胰岛素的患者加用沙格列汀12周治疗后胰岛素的日使用剂量明显减少[(22.6±7.9)vs.(32.3±8.2) U/d],且差异具有统计学意义(P<0.05)。治疗过程中,2例患者因消化道症状不能耐受而退出试验。结论 血糖未控制的2型糖尿病患者在原有降糖药物的基础上加用沙格列汀可以有效控制FBG、2hPBG、HbA1c,可减少胰岛素用量,不增加体质量。
DPP-IV抑制剂;沙格列汀;2型糖尿病;糖化血红蛋白;胰岛素
糖尿病是当前威胁全球人类健康的重要的非传染性疾病之一。2007~2008年中华医学会糖尿病分会(Chinese Diabetes Society,CDS)在我国部分地区开展的流行病学调查显示,20岁以上的人群中,糖尿病的患病率为9.7%,糖尿病前期的比例为15.5%[1]。在巨大的糖尿病人群中,我国糖尿病患者还存在血糖的达标率低和餐后血糖升高更明显等特点。二肽基肽酶IV(dipeptidyl peptidase IV,DPP-4)抑制剂是一类新型的口服降糖药物,为进一步观察血糖未达标的2型糖尿病患者在原有降糖药物基础上加用一种DPP-4抑制剂沙格列汀的有效性及安全性,报道如下。
1 资料与方法
1.1 一般资料 本研究为开放,单中心的自身前后对照试验。选取2013年6月~2014年12月在宁波市第一医院内分泌科就诊的原有药物治疗3个月以上血糖控制未达标的2型糖尿病患者172例,未完成试验的4例,实际完成随访的168例,男96例,女72例,平均年龄(48.0±9.4)岁,糖尿病病程(4.2±1.6)年。原来降糖药物的治疗方案:单药治疗68例,2种及以上药物治疗54例,预混胰岛素或基础胰岛素治疗46例。入选标准:所有患者符合1999年WH0糖尿病诊断标准及分型标准;糖尿病药物治疗病程大于3个月;年龄18~70岁; HbA1c≥7.0%;签署知情同意书,能够进行定期的血糖监测及定期的随访。排除标准:合并糖尿病急性并发症或严重的糖尿病慢性并发症;合并急性的感染性疾病;合并急性心脑血管疾病和心功能III级及以上患者;合并结缔组织疾病或血液系统等疾病需要糖皮质激素治疗;妊娠或哺乳期妇女。
1.2 方法 所有拟入组患者继续原降糖药物治疗,同时由糖尿病专职护士给予生活方式的指导,观察8周,测定糖化血红蛋白(HbA1c),空腹血糖(fasting blood glucose,FBG),餐后2h血糖(2-hours postprandial blood glucose,2hPBG)、体重指数(body mass index,BMI)等指标;符合入选标准的患者在原来降糖药物的基础上加用沙格列汀片(阿斯利康公司,批准文号H20160085)5 mg/d, 1次/天,随访观察12周,每4周进行1次门诊或电话随访。4例患者退出,其中2例由于消化道反应退出,1例老年患者合并肺炎住院,1例患者失访。采用伯乐生命医学产品公司(美国)生产试剂盒检测HbA1c含量,各生化指标检测采用全自动生化仪。
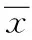
2 结果
2.1 用药前后血糖控制水平及体重指数比较 加用沙格列汀片治疗12周后FBG、HbA1c、2hPBG较加药前均明显下降[(7.1±2.0)vs. (8.3±1.6)mmol/L,(10.2±2.3)vs. (15.2±2.9)mmol/L,(7.0±1.5)vs. (8.0±1.7)%],差异具有统计学意义(均P<0.05),而BMI比较差异无统计学意义[(24.4±3.0)vs.(24.9±2.7)kg/m2]。见表1。

表1 沙格列汀用药前后的指标比较±s)
*P<0.05,与用药前比较,compared with pre-treatment
2.2 用药前后胰岛素剂量比较 治疗前使用胰岛素的患者加用沙格列汀12周治疗后胰岛素的日使用剂量明显减少[(22.6±7.9)vs.(32.3±8.2) U/d],且差异具有统计学意义(P<0.05)。见表2。

表2 沙格列汀联合胰岛素治疗的胰岛素用量比较
*P<0.05,与用药前比较,compared with pre-treatment
2.3 用药期间不良事件 治疗后有3例联合使用胰岛素治疗的患者各发生1次低血糖,通过减少胰岛素剂量后未再次发生;治疗开始时有4例患者有恶心等轻微的消化道反应,坚持口服后症状好转;2例患者因消化道症状明显不能耐受而退出试验。
3 讨论
人体内主要有2种肠促胰岛素,葡萄糖依赖性胰岛素释放肽(glucose dependent insulin releasing polypeptide,GIP)和GLP-1。肠促胰岛素促进胰岛素分泌能力占全部胰岛素分泌量的50%~70%[2],而且肠促胰岛素刺激胰岛素分泌的作用具有葡萄糖浓度依赖的特点,故在调节血糖的同时,引起低血糖的风险很低。GLP-1可抑制胰腺细胞α细胞分泌胰高血糖,并有减轻体质量,改善β细胞功能,并且可对2型糖尿病患者的代谢异常进行多方面的调控。沙格列汀是一种DPP-IV抑制剂,通过阻止DPP-4酶降解体内的GLP-1,使得GLP-1在生理浓度范围内有一定程度的升高而发挥作用[3]。本研究观察了168例使用口服降糖药物或胰岛素治疗的血糖未达标的2型糖尿病的患者,其中有联合使用1种或2种及以上的口服降糖药物的,也有使用预混胰岛素或基础胰岛素的。沙格列汀可以有效改善患者的空腹血糖,餐后2 h血糖及糖化血红蛋白,尤其餐后血糖的下降更明显;多个临床研究显示沙格列汀不论单药还是联合使用均可显著改善血糖的控制[4-8]。考虑到我国2型糖尿病患者餐后高血糖较西方患者更为明显,从这个角度看,我国患者使用沙格列汀尤有利于血糖的控制。本研究中观察到加用沙格列汀减少了胰岛素的使用剂量[(22.6±7.9)vs.(32.3±8.2) U/d],且差异具有统计学意义(P<0.05),该结果与一些针对中国人的研究结果一致[10-12];本研究观察12周患者BMI有下降但差异无统计学意义,因此沙格列汀联合其他降糖药物治疗不会增加患者体质量。从理论上来说沙格列汀不增加低血糖的风险,也有大量的安慰剂对照临床试验显示,沙格列汀的低血糖风险与安慰剂相当[12-13],本研究中出现的沙格列汀与胰岛素联合应用的患者中3例出现低血糖,考虑2者联合应用后血糖的下降同时与胰岛素减量不及时有关。同时也提示了对于沙格列汀联合用药尤其是与胰岛素联合使用的低血糖风险仍需关注。本观察中主要的不良反应为消化道反应。SAVOR-TIMI53研究是沙格列汀迄今为止最大规模,针对多样化患者人群的2型糖尿病心血管终点的研究,是评估在降糖药物的基础上加用沙格列汀治疗的心血管安全性,结果显示,与安慰剂相比,沙格列汀治疗不增加非致死性心梗、非致死性缺血性卒中及心血管死亡的复合终点的风险,但因心衰住院的发生率高于安慰剂组[14]。使用DPP-4抑制剂曾担心可能增加胰腺炎和胰腺癌的风险,SAVOR-TIMI53和 ECAMINE研究这2项大型的前瞻性研究显示DPP-4抑制剂不增加糖尿病患者的胰腺炎和胰腺癌的风险。
沙格列汀用于血糖控制不达标的2型糖尿病患者可以有效降低空腹血糖、餐后2h血糖和糖化血红蛋白;可以减少胰岛素使用剂量;不增加患者体质量。但是沙格列汀与胰岛素联合使用需关注低血糖风险。
[1] Yang W,Lu J,Weng J,et al. Prevalence of diabetes among men and women in China[J].N Engl J Med,2010,362(12):1090-1101.
[2] Nauck M, Stockman F, Ebert R, et al. Reduced incretin effect in type 2(non-insulin-dependent) diabetes[J]. Diabetologia, 1986(29):46-52.
[3] 陆菊明. 沙格列汀的临床研究进展[J].中国糖尿病杂志,2012,20(4):316-320.
[4] Pan CY, Yang W, Tou C, et al. Efficacy and safety of saxagliptin in drug-naïve Asian patients with type 2 diabetes mellitus: a randomized controlled trial[J]. Diaetes Metab Res Rev,2012,28(3):268-275.
[5] Rosenstock J, Aguilar-Salinas C,Klein E, et al. Effect of saxagliptin monotherapy in treatment-naïve patients with type 2 diabetes[J]. Curr Med Res Opin,2009,25(10):2401-2411.
[6] Fonseca V, Zhu T, Karyekar C, et al. Adding saxagliptin to extended-release metformin vs uptitrating metformin dosage[J]. Diabetes Obes Metab,2012, 14(4):365-371.
[7] Hollander PL, Li J, Frederich R, et al. Safety and efficacy of saxagliptin added to thiazolidinedione over 76 weeks in patients with type 2diabetes mellitus[J]. Diab Vasc Dis Res, 2011,8(2):125-135.
[8] Barnett AH, Charbonnel B, Donovan M, et al. Effect of saxagliptin as add-on therapy in patients with poorly controlled type 2 diabetes on insulin alone or insulin combined with metformin[J]. Curr Med Res Opin,2012, 28(4):513-523.
[9] 李英,朱红霞,王敏哲. 沙格列汀联合门冬胰岛素30注射液治疗老年2型糖尿病的临床研究[J]. 中国临床药理学杂志,2014,30(7):568-570.
[10] 侯丽萍. 沙格列汀联合二甲双胍与甘精胰岛素治疗老年2型糖尿病患者的疗效比较[J]. 中国老年医学杂志,2014,34(20): 5852-5853.
[11] 郑娟,潘珺,董华. 沙格列汀联合优泌乐25治疗2型糖尿病疗效观察[J]. 中国医师杂志,2014,16(10):1399-1401.
[12] Chacra AR, Tan GH, Apanovitch A, et al. Saxagliptin added to submaximal dose of sulphonylurea improves glycaemic control compared with uptitration of sulphonylurea in patients with type 2 diabetes: a randomized controlled trial[J]. Int J Clin Prac,2009,63(9): 1395-1406.
[13] Jadzinsky M, Pfützner A, Paz-Pacheco E, et al. Saxagliptin given in combination with metformin as initial therapy improves glycaemic control in patients with type 2 diabetes compared with either monotherapy : a randomized controlled trial[J]. Diabetes Obes Metab,2009, 11(6): 611-622.
[14] Scirica BM, Bhatt DL, Braunwald E, et al. The design and rationale of the saxagliptin assessment of vascular outcomes recorded in patients with diabetes mellitus-thrombolysis in myocardial infarction (SAVOR-TIMI) 53 study[J]. Am Heart J, 2011, 162(5): 818-825.
(编校:王俨俨)
Efficacy of saxagliptin in failed glycemic control of patients with type 2 diabetes mellitus
WANG Xing-zhenΔ, WANG Kun, ZHENG Xiao-wei, CHU Jian-ping, LI Li
(Department of Endocrinology, The First Hospital of Ningbo, Ningbo 315010, China)
ObjectiveTo explore the efficacy of saxagliptin in the treatment of failed glycemic control of patients with type 2 diabetes mellitus on the basis of established treatments. Methods172 cases of failed glycemic control of patients with type 2 diabetes mellitus from June 2013 to December 2014 in department of endocrinology of the first hospital of Ningbo were selected and
health education of 8 weeks, then received saxagliptin on the basis of established treatments for a consecutive treatment of 12 weeks. The HbA1c, fasting blood glucose (FBG), 2-hours postprandial blood glucose (2hPBG), body mass index (BMI), insulin dosage and adverse event were observed. ResultsThe FBG,HbA1c and 2hPBG after treatment of 12 weeks were significantly lower than those pre-treatment[(7.1±2.0)vs. (8.3±1.6)mmol/L,(10.2±2.3)vs. (15.2±2.9)mmol/L,(7.0±1.5)vs. (8.0±1.7)%], with significant difference (allP<0.05), while there was no significant difference in BMI between pre-and post- treatment[(24.4±3.0)vs.(24.9±2.7)kg/m2]. The insulin dose after treatment of 12 weeks was significantly lower than that pre-treatment[(22.6±7.9)vs.(32.3±8.2) U/d], with significant difference (P<0.05). There were two patients dropout because of the intolerable digestive tract symptom. ConclusionThe adding of saxagliptin could control FBG,2hPBG and HbA1c effectively and decrease insulin dose, without gaining weight in the treatment of failed glycemic control of patients with type 2 diabetes mellitus on the basis of established treatments.
DPP-IV inhibitor; saxagliptin; type 2 diabetes mellitus; HbA1c; insulin
宁波市社会发展项目(2014C50023)
王兴珍,通信作者,女,副主任医师,研究方向:糖尿病及其并发症的基础及临床研究,E-mail:wanxingzhen@126.com。
R587.1
A
10.3969/j.issn.1005-1678.2016.04.13
