腋窝淋巴结阴性的T2中危组乳腺癌患者术后放疗的价值探讨*
2016-07-15贺春钰司马义力买买提尼亚孜木妮热木沙江
贺春钰,司马义力·买买提尼亚孜,木妮热·木沙江
(新疆医科大学附属肿瘤医院乳腺放疗科,乌鲁木齐 830011)
腋窝淋巴结阴性的T2中危组乳腺癌患者术后放疗的价值探讨*
贺春钰,司马义力·买买提尼亚孜,木妮热·木沙江△
(新疆医科大学附属肿瘤医院乳腺放疗科,乌鲁木齐 830011)
[摘要]目的探讨放疗对PT2N0M0中危组乳腺癌患者预后的影响。方法按危险因素的个数将PT2N0M0中危组患者101例分为A组(含1个危险因素,n=45)和B组(含有2个或2个以上危险因素,n=56),B组又随机分为未行放疗的B0组(n=32)和行放疗的B1组(n=24),比较A、B两组及B亚组间5年的生存指标,并进一步分析影响预后的危险因素。结果5年随访率92.3%,A、B两组及B亚组间5年局部复发率(LR)、远处转移率(DM)、无病生存期(DFS)、总生存率(OS)差异均无统计学意义。单因素分析显示年龄、脉管侵犯、免疫组织化学与生存指标相关,多因素分析显示年龄为5年无瘤生存率的独立危险因素。结论PT2N0中危组乳腺癌患者需要个体化放疗,尤其是综合考虑年龄与免疫组织化学等危险因素。
[关键词]乳腺肿瘤;放射疗法;中危组;腋窝淋巴结阴性;预后
乳腺癌是一类分子水平上具有高度异质性的疾病,以生物学差异为划分依据的乳腺癌分子分型对个体化治疗方案的选择具有重要的参考价值。因此如何将其用于指导乳腺癌术后放疗也是放疗医生关注的问题。在临床中观察到这样一类患者:改良根治术后分期为PT2N0M0的中危组(至少合并有1项危险因素)患者,尤其是三阴性或Her-2基因过表达的,部分很快也发生转移或复发,乳腺癌的放射治疗指南中对这部分患者并未做出明确的规定,那这类患者是否能从放疗中获益呢?笔者通过回顾性研究来探讨放疗对三阴性合并有多个危险因素的PT2N0M0乳腺癌患者预后的影响。
1资料与方法
1.1一般资料搜集本院2008年1月至2014年6月行改良根治术的病理确诊为乳腺浸润癌且腋窝淋巴结阴性的患者资料,共101例入组,均为女性,年龄31~72岁,中位年龄46岁,均为首次就诊并可行手术治疗。根据2009年美国癌症联合会(American Joint Committee on Cancer,AJCC)乳腺癌分期(第7版)[1]纳入的患者均为术后病理分期PT2N0M0,T2指肿瘤最大径(T)>20 mm且≤50 mm,N0指组织学检查无区域淋巴结转移(包括腋窝和内乳区),且淋巴结检出个数均大于10个。M0指无远处转移的临床或影像学证据。根据患者临床病理资料所含危险因素的个数分为A组(含1个危险因素)和B组(含有2个或2个以上危险因素)。B组再分为B0组(未做放疗)和B1组(行放疗)。
1.2方法
1.2.1治疗方法(1)手术:所有患者均行全乳切除加腋窝淋巴结清扫术。(2)化疗:所有患者均行辅助化疗4~6个周期,其中C+E+F 43例,C+M+F 7例,T+A 47例、T+C 4例(A:阿霉素;C:环磷酰胺;M:甲氨蝶呤;E:表阿霉素;F:5-氟尿嘧啶;T:紫杉醇或多西紫杉醇)。(3)放疗:B1组患者接受术后调强放疗,靶区为患侧胸壁,内乳区及腋窝均不做放疗。调强放疗时靶区剂量PTV,每次2 Gy,5次/周。(4)靶向治疗:纳入患者均未行靶向治疗。(5)内分泌治疗:所有ER和(或)PR为阳性者均行内分泌治疗。口服三苯氧氨19例,口服来曲唑31例,口服阿那曲唑6例。
1.2.2危险度分组乳腺癌术后复发危险参考指标中危组的确定是根据2005年Goldhirsch共识的分组判别要点[1]。该研究参考的危险因素为:年龄小于或等于35岁、组织学分级2~3级、有瘤周脉管癌侵犯、ER、PR、HER-2均缺失(三阴性)、HER-2基因过表达作为危险因素。HER-2蛋白结果判读标准[2],(1)免疫组织化学HER-2表达状态判定:0为无染色或小于10%细胞膜弱阳性;1+为超过10%细胞膜不完整阳性;2+为10%~30%细胞膜弱阳性;3+为超过30%细胞膜强阳性,3+为过度表达。(2)FISH HER-2表达状态判定:1+或2+时需做FISH检测,计数细胞核内红色的HER-2基因荧光信号和绿色的CEP17荧光信号的数目比值,即Ratio值(Ratio=30个细胞核中红色信号总数/30个细胞核中绿色信号的总数)。Ratio<1.8为阴性,提示HER-2基因未扩增(HER-2阴性);Ratio>2.2提示HER-2基因扩增(HER-2阳性);若Ratio值为1.8~2.2,则视为临界值,需再计数30个细胞核中的信号。中危组指在病理分期为PT2N0M0的基础上至少具有一项下列特征:组织学分级Ⅱ~Ⅲ级;有广泛的肿瘤周围脉管浸润;ER和(或)PR阴性,HER-2/neu基因扩增或蛋白过表达;年龄小于35岁。

表1 各组一般临床资料比较(n)
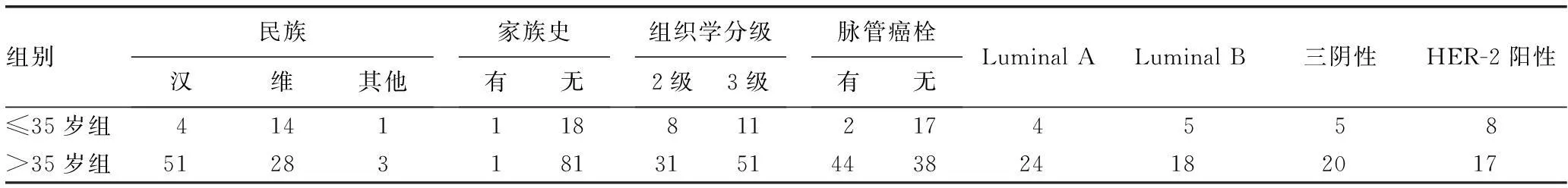
表2 患者一般临床资料的比较(n)
1.2.3判定标准局部复发定义为首次出现同侧胸壁、腋窝、锁骨上下或内乳淋巴结复发,远处转移定义为首次出现局部外其他部位复发。各项观察时间从第1次治疗开始至随访终止或肿瘤引起死亡。
1.3统计学处理采用SPSS16.0软件对组间数据分布比较行χ2检验,Logrank法检验单因素预后分析,Cox回归模型进行多因素预后分析。以P<0.05为差异有统计学意义。
2结果
2.1101例乳腺癌患者一般临床资料分布情况A组为含有1个危险因素,B组患者至少含有2个危险因素。腋窝淋巴结检出总数中位数17个(12~35个)。病理类型为浸润性导管癌 93例、浸润性小叶癌6例、其他2例。组织学分级中2级39例、3级62例。B亚组间在民族构成、绝经状态、家族史、年龄及临床病理学因素方面差异无统计学意义(P>0.05),见表1。≤35岁组在民族构成上维吾尔族患者比例和分子分型中HER-2阳性比例较高,差异有统计学意义(P<0.05),见表2。

表3 A、B两组的5年预后指标比较(%)
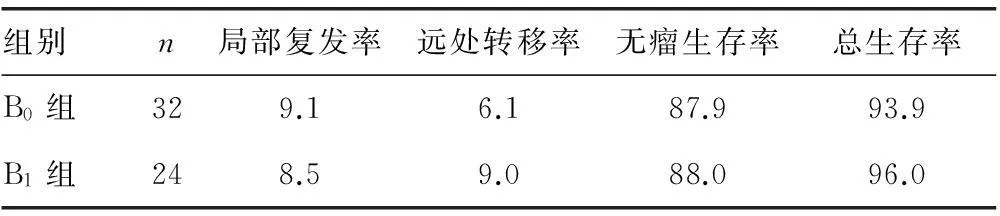
表4 B组两亚组的5年预后指标比较(%)
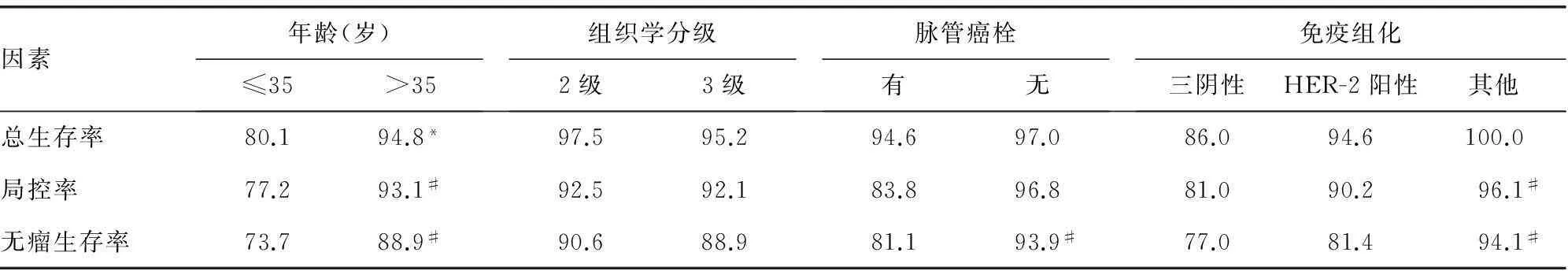
表5 101例乳腺癌患者5年预后指标单因素分析
*:P<0.01,#:P<0.05,组间比较。
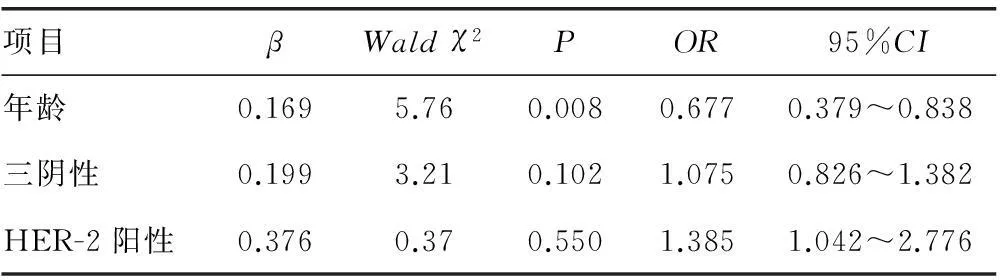
表6 103例乳腺癌患者5年无瘤生存率
2.2预后分析A、B组均随访60个月以上,5年随访率92.3%。A、B两组比较,B亚组B0、B1组间比较,5年局部复发率、远处转移率、无瘤生存率、总生存率差异均无统计学意义(P>0.05),见表3、4。
2.35年预后单因素分析年龄对总生存率、局部控制率、无瘤生存率均有影响;脉管侵犯与无瘤生存率有关;免疫组织化学情况对局部控制率、无瘤生存率均有影响。Cox多因素回归分析显示:年龄小于35岁是影响5年无瘤生存率的独立危险因素,见表5、6。
3讨论
根据早期乳腺癌国际协作组Meta分析结果:每降低4个局部或区域复发,可避免1个死亡,总生存率的提高同局部或区域复发率降低密切相关[3]。因此术后正确选择放疗对改善乳腺癌的预后有着至关重要的作用。2009年瑞士圣加仑会议后达成共识认为高危组可通过放疗获益,而T1~2N0患者如果接受了正规手术及化疗后,并不能从术后放疗中获益[4]。但目前有研究表明T1~2N0患者合并有3个或3个以上危险因素时10年局部复发率会由无危险因素时的2.0%明显升高至19.7%[5]。那该类患者是否有放疗价值呢?
本研究进行前瞻性研究发现:总体分析A、B两组间5年局部复发率、远处转移率、无瘤生存率、总生存率差异均无统计学意义。国内乔广东等[6]报道术后5年局部复发率为4.4%,总生存率为90.4%,均显示Ⅰ、Ⅱ期乳腺癌在行手术、化疗或(和)放疗的综合治疗后5年可获得很好的生存期,这与本研究相似。近期欧洲癌症治疗研究组织(EORTC)对868例早期乳腺癌的20年随访结果显示,20年的生存率可高达42%左右[8],可见早期乳腺癌的预后是非常好的。
本研究显示B1组未从放疗中获益,分析原因可能为以下几点:(1)B1亚组中三阴性乳腺癌较多,转移复发较多,而且研究表明三阴性从放疗中获益不大[9-10];(2)因为早期乳腺癌患者复发或转移时间推后[11],可能研究10年生存指标更有意义,需要继续对以上患者进行随访;(3)本研究客观存在B组病例总数较少,其中接受放疗的比例更低。因此腋窝淋巴结阴性的中危组患者是否有放疗的价值仍需要进一步的大样本前瞻性研究。
本研究的单因素及多因素分析显示:年龄、脉管侵犯、免疫组织化学与5年无瘤生存率均密切相关,而年龄为最主要的影响因素。该研究中35岁以下的患者共19例,三阴性乳腺癌患者5例,HER-2基因扩增阳性8例,复发转移中三阴性乳腺癌患者为2例,HER-2基因扩增阳性的2例,无ER/PR阳性者,可见年龄和免疫组织化学是影响预后的主要因素。这与国外研究结果一致。研究发现对于早期患者来说,T、N状态不是影响局部复发的危险因素,而激素受体情况是主要的危险因素,尤其是三阴性乳腺癌和HER-2基因扩增阳性患者预后极差[12]。而且对于早期的腋窝淋巴结阴性的乳腺癌患者,年龄是独立且非常重要的预后因素,与40~49岁患者相比,死亡风险高出2.2倍[13]。2011年AGO乳腺协会达成共识:对于腋窝淋巴结阴性的患者,年龄是影响预后最重要的指标。因此,对于早期的乳腺癌患者来说放疗的决策需要结合诸多危险因素尤其是要综合考虑年龄、免疫组织化学的结果。
因此,分子生物学分型指导个体化的治疗任重道远,需要从循证医学角度选择诊断和治疗模式,结合病理和分子生物学方法预测预后和复发风险,将会进一步拓宽早期乳腺癌患者的个体化治疗模式,给患者带来更广阔的生存获益。
参考文献
[1]Goldhirsch A,Glick JH,Gelber RD,et al.Meeting highlights:international expert consensus on the primary therapy of early breast cancer 2005[J].Anna Oncol,2005,16(10):1569-1583.
[2]Wolff AC,Hammond ME,Schwartz JN,et al.American society of clinical oncology/college of American pathologists guideline recommendations for human epidermal growth factor receptor 2 testing in breast cancer[J].J Clin Oncol,2007,25(1):118-145.
[3]Clarke M,Collins R,Darby S,et al.Effects of radiotherapy and of differences in the extent of surgery for early breast cancer on local recurrence and 15-year survival:an overview of the randomised trials[J].Lancet,2005,366(953):2087-2106.
[4]江泽飞,王永胜.2009年第11届St.Gallen国际早期乳腺癌治疗研讨会:争议与共识[J/CD].中华乳腺病杂志(电子版),2009,3(4):381-386.
[5]Abi-Raad R,Boutrus R,Wang R,et al.Patterns and risk factors of locoregional recurrence in T1-T2 node negative breast cancer patients treated with mastectomy:implications for postmastectomy radiotherapy[J].Int J Radiat Oncol Biol Phys,2011,81(3):E151-157.
[6]乔广东,朱世光,林骏,等.保乳手术与全乳切除治疗T1N0期乳腺癌的疗效对比分析[J].中国实用医药,2013,20(1):49-50.
[7]郑瑞.改良根治术与保乳手术治疗早期乳腺癌的近远期疗效比较[J].临床和实验医学杂志,2012,11(9):678-679.
[8]Litiere S,Werutsky G,Fentiman IS,et al.Breast conserving therapy versus mastectomy for stage Ⅰ-Ⅱ breast cancer:20 year follow-up of the EORTC 10801 phase 3 randomised trial[J].Lancet Oncol,2012,13(4):412-419.
[9]Ck A,Biology CL,Patterns M.And treastment of patients with triple-negative breast cancer[J].Clin Breast Cancer,2009,9(Suppl 2):73-81.
[10]List C.Breast cancer:radiotherapy can improve the Disease-Free survival rate in Triple-Negative breast cancer patients with T1-T2 disease and one to three positive lymph nodes after mastectomy[J].Oncologist,2013,18(2):141-147.
[11]温戈,张玉晶,祝喻甲,等.分子分型对 1~3 个腋窝淋巴结转移早期乳腺癌患者局部或区域复发风险的预测价值[J].中华放射肿瘤学杂志,2013,22(2):89-93.
[12]Trovo M,Durofil E,Polesel J,et al.Locoregional failure in Early-Stage breast cancer patients treated with radical mastectomy and adjuvant systemic therapy:which patients benefit from postmastectomy irradiation[J].Int J Radiat Oncol Biol Phys,2012,83(2):E153-157.
[13]Stickeler E.Prognostic and predictive markers for treatment decisions in early breast cancer[J].Breast Care,2011,6(3):193-198.
Study on value of postmastectomy radiotherapy in intermediate-risk breast cancer patients with stage T2and negative axillary nodes*
He Chunyu,Simayili·Maimaitiniyazi,Munire·Mushajiang△
(DepartmentofBreastRadiotherapy,AffiliatedTumorHospital,XinjiangMedicalUniversity,Urumqi,Xinjiang830011,China)
[Abstract]ObjectiveTo investigate the effect of radiotherapy on the prognosis of intermediate-risk breast cancer patients with PT2N0M0and negative axillary nodes.MethodsAccording to the number of containing risk factors,totally 101 intermediate-risk patients with PT2N0were assigned to the group A(containing 1 risk factor,45 cases) and B(containing 2 risk factors or more,56 cases),then the group B was redivided into the radiotherapy group(B1,24 cases) and non-radiotherapy group(B0,32 cases).The 5-year survival indexes were compared between the group A and B with B subgroups,furthermore the risk factors affecting prognosis were further analyzed.ResultsThe 5-year follow-up rate was 92.3%,the 5-year local recurrence (LR) rate,distant metastasis(DM) rate,disease free survival(DFS) and overall survival(OS) had no statistical differences between group A and B and between B subgroups.The single factor analysis showed that age,vascular invasion and immunohistochemistry were related with the survival indexes.The multivariate analysis revealed that age was independent risk factor for 5-year DFS rate.ConclusionThe the intermediate-risk breast cancer patients with PT2N0M0need the individualized radiotherapy,especially giving the overall consideration to the risk factors of age and immunohistochemistry.
[Key words]breast neoplasms;radiotherapy;intermediate-risk categories;negative axillary node;prognosis
doi:论著·临床研究10.3969/j.issn.1671-8348.2016.17.015
*基金项目:自治区科技援疆项目资助项目(201491178)。
作者简介:贺春钰(1977-),副主任医师,硕士,主要从事肿瘤放射治疗。△通讯作者,Tel:13899983611;E-mail:806863212@qq.com。
[中图分类号]R730.55
[文献标识码]A
[文章编号]1671-8348(2016)17-2352-03
(收稿日期:2016-01-16修回日期:2016-02-26)
