持续气道正压通气治疗OSAHS合并咳嗽性晕厥的临床观察
2016-07-14韩梅香曹洁王彦周宁陈宝元
韩梅香,曹洁 ,王彦,周宁,陈宝元
应用研究
持续气道正压通气治疗OSAHS合并咳嗽性晕厥的临床观察
韩梅香,曹洁 ,王彦,周宁,陈宝元
摘要:目的研究持续气道正压通气(CPAP)治疗对阻塞性睡眠呼吸暂停低通气综合征(OSAHS)合并咳嗽性晕厥患者相关症状的改善程度。方法收集我院呼吸内科收治的OSAHS合并咳嗽性晕厥患者43例,收集其病历资料和睡眠问卷,分析OSAHS各项指标与晕厥次数的相关性,予患者CPAP治疗,半年后根据CPAP依从性不同将患者分为依从性好组(26例),依从性差组(17例);比较2组治疗前后的睡眠呼吸暂停低通气指数(AHI)及C-反应蛋白(CRP)改善情况。结果OSAHS患者的AHI、体质指数、CRP、嗜睡评分、颈围、腹围均与咳嗽性晕厥累计发生次数呈正相关(r分别为0.612、0.431、0.224、0.654、0.435、0.344,均P<0.05)。所有患者经过CPAP及药物治疗1~2周后,均未再发生咳嗽性晕厥。出院半年后随访,CPAP依从性好的患者未再发生咳嗽性晕厥,CPAP依从性差的患者中少数患者咳嗽性晕厥仍有发生,但发生次数减少。治疗前,2组AHI(45.00±15.69 vs.48.70±16.47)、CRP(3.46±1.15 vs. 3.38±0.72)无明显差异。治疗后依从性好组AHI(26.97±14.06 vs.48.18±15.96)、CRP(1.56±0.76 vs.3.18±0.78)均低于依从性差组(均P<0.01)。结论及时持续治疗睡眠呼吸暂停疾病有助于减少患者咳嗽性晕厥的发生,并明显改善患者的AHI、CRP及咳嗽等相关症状。
关键词:阻塞性睡眠呼吸暂停低通气综合征;呼吸暂停低通气指数;体质量指数;C-反应蛋白;持续气道正压通气;咳嗽性晕厥
阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea hypopnea syndrome,OSAHS)是一种临床常见睡眠呼吸障碍疾病,以夜间反复发生的上气道塌陷为特征,表现为睡眠时打鼾和呼吸暂停,目前国内外对OSAHS合并心血管病、脑血管病、高血压、糖尿病等方面的研究已经比较明确[1-3]。研究发现,睡眠呼吸暂停疾病能够导致咳嗽及咳嗽性晕厥的发生发展,OSAHS患者中慢性咳嗽的患病率约30%,可能与OSAHS导致的胃食管反流、咽喉炎等因素有关,但具体发病机制并不清楚[4]。咳嗽性晕厥是因连续剧咳后即刻发生的一过性意识丧失,能自行迅速恢复的一类综合征。咳嗽性晕厥通常易被误诊为癫痫,研究发现咳嗽性晕厥与睡眠呼吸暂停、体型肥胖等有关[5]。Dickinson等[6]研究发现有患者出现心动过缓、低血压,使用起搏器治疗后仍未彻底改善咳嗽性晕厥,进一步诊断发现该患者存在睡眠呼吸暂停,治疗睡眠呼吸暂停疾病后,咳嗽性晕厥得到控制。目前国内有关OSAHS合并咳嗽性晕厥的研究报道较少,且多为病例报告[7-9],大样本的分析研究较少。本文通过分析我院近5年诊治的OSAHS发生咳嗽性晕厥患者的临床资料,探讨两者之间的相关性,及使用持续气道正压通气(continuous positive airway pressure,CPAP)治疗后,患者咳嗽性晕厥的改善情况。
1 对象与方法
1.1研究对象2010年1月—2015年3月在天津医科大学总医院睡眠诊疗中心诊断为OSAHS的1 803例患者,其中因咳嗽性晕厥而住院治疗者43例,均为男性,年龄33~56岁,平均(44.5±6.5)岁。排除合并有急性心脑血管疾病、急性肺栓塞、肺炎、慢性阻塞性肺病及支气管哮喘等疾病者。本研究经我院医学伦理委员会批准,所有受试者均签署了知情同意书。
1.2方法
1.2.1资料收集患者基本信息:年龄、性别、体质指数(body mass index,BMI)、颈围、腰围、咽部特征等。记录患者住院前及住院期间累计发生咳嗽性晕厥的次数,有无伴随症状(呕吐、大小便失禁、抽搐、瘫痪、失语、感觉异常、发热、咳痰、发作性喘息、活动后胸闷、胸痛、反酸、烧心、口干、咽部不适等);辅助检查指标:血常规、C-反应蛋白(C-reactive protein,CRP)、肝功能、肾功能、凝血功能、血气分析,肺功能、胸部计算机断层扫描(computer tomography,CT)、头颅CT、经颅多普勒、肺动脉增强CT、心脏彩超、下肢深静脉彩超等。
1.2.2多导睡眠监测(PSG) 均行PSG监测确诊为OSAHS,根据睡眠呼吸暂停低通气指数(apnea-hypopnea index,AHI)评估患者睡眠呼吸暂停的严重程度(轻度:AHI 5~15次/h;中度:AHI>15~30次/h;重度:AHI>30次/h),并行CPAP压力滴定,从4 cmH2O(1 cmH2O=0.098 kPa)开始逐渐上升,直至呼吸事件被消除,血氧饱和度(blood oxygen saturation,SpO2)稳定维持在正常参考值范围。
1.2.3治疗及随访所有患者每日持续予CPAP治疗,均可耐受,同时给予镇咳等药物(复方甲氧那明胶囊2粒/次,3 次/d;愈美片2片/次,3次/d)治疗,住院1~2周,患者均未再发生咳嗽性晕厥好转出院。出院患者持续CPAP治疗,半年后随访。测量患者体质量、身高、颈围、腰围等,记录患者自觉咳嗽、咽部不适、反酸、烧心症状改善情况,并复查PSG、CRP。按CPAP治疗时间分组,持续戴机每周>5 d,每晚>3 h,视为依从性好(26例);不足视为依从性差(17例)。
1.3统计学方法使用SPSS 18.0软件进行分析,符合正态分布的计量资料采用±s表示,2组间比较采用独立样本t检验,相关分析用Pearson法;不符合正态分布的采用M(P25,P75)表示,相关分析用Spearman法。以P<0.05为差异有统计学意义。
2 结果
2.1患者一般资料所有患者咽部检查均有咽腔明显狭窄,充血、水肿、干燥不适,舌体肥大,其中29例患者合并反酸、烧心、嗳气等不适。均无发热、咳痰、喘息、胸痛、胸闷、口吐白沫、大小便失禁、强直抽搐等,患者晕厥持续时间不等,清醒后多感觉乏力、不能回忆晕厥发作时情况,未遗留言语、意识及肢体活动障碍等。入院前部分患者有不同程度的颜面部损伤,多为额头、四肢皮肤摔倒后擦伤,均未出现重要器官的损伤。所有患者住院期间予CPAP治疗后,咳嗽性晕厥发作逐渐减少至不再出现。
2.2相关性分析住院期间患者AHI、BMI、CRP、Epworth嗜睡量表(ESS)、颈围、腰围均与累计晕厥次数9(6,14)呈正相关(均P<0.05),见表1。

Tab.1 Correlations between outcomes of OSAHS and the total number of syncopes during hospitalization表1 住院期间OSAHS各项指标与晕厥次数的相关性 (n=43)
2.3CPAP治疗半年后随访26例依从性好患者未再发生咳嗽性晕厥,咽部充血干燥症状、反酸烧心症状及伴随的咳嗽症状、日间嗜睡症状较前明显减轻。17例依从性差患者中,5例患者再次发作咳嗽性晕厥,但次数较前减少;且咽部充血干燥、反酸烧心及伴随的咳嗽症状仍未消失,症状改善不明显。治疗前,2组AHI、CRP无明显差异。治疗后,依从性好组的AHI、CRP均低于依从性差组,依从性好组治疗前后AHI、CRP的改变值均大于依从性差组(P<0.01),见表2。
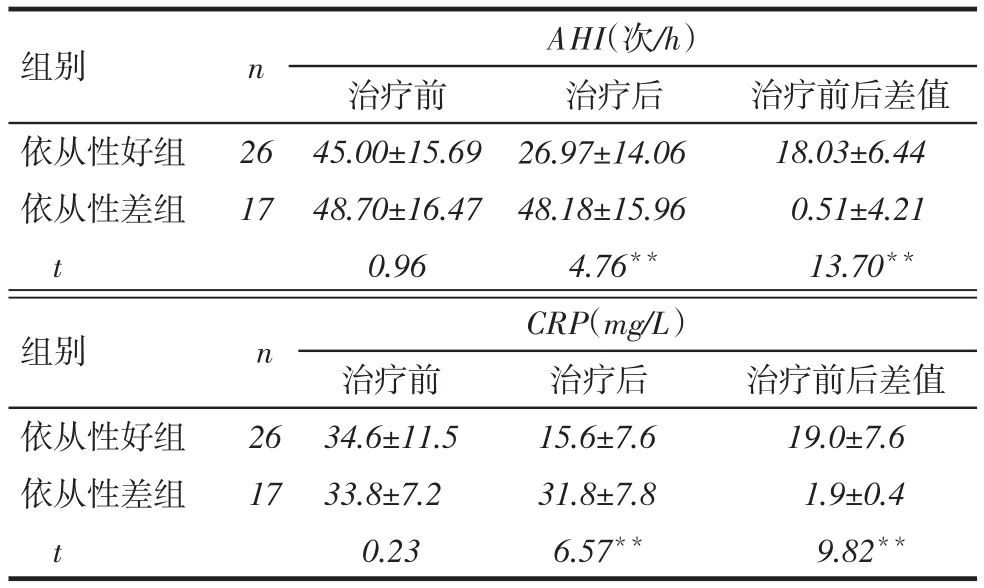
Tab.2 The effects of different therapeutic compliances of CPAP on AHI表2 不同CPAP依从性对AHI的影响 (x±s)
3 讨论
近三十年,咳嗽性晕厥的发生机制仍不明确,普遍被接受的机制是:脑循环学说,即剧烈咳嗽期间胸腹内压异常升高,使静脉血回流至右心房发生障碍,左心排血量下降,导致脑循环不足;剧烈咳嗽迅速升高胸腹内压时,通过硬脑膜使脑脊液压力升高,压迫颅内血管,造成脑组织缺血、脑循环障碍[10]。其他还包括脑震荡学说及反射学说、肺通气血流失调等。睡眠呼吸暂停合并咳嗽性晕厥的发病机制可能是:(1)睡眠呼吸暂停伴有反复发作的低氧,使血液黏稠、血流减慢,内皮受损,血管张力反复变化,使脑血管弹性减低[11]。患者长期打鼾,高频率鼾声震荡导致上呼吸道尤其是鼻咽部充血、水肿等,同时张口呼吸导致口腔干燥,长期物理刺激咽部等咳嗽反射区形成恶性循环,使OSAHS患者咳嗽迁延不愈。连续剧烈咳嗽期间胸腹压力增高使静脉回流障碍,回心血量减少,脑灌注减少,结合患者脑血管弹性明显减退,容易导致一过性脑血流灌注不足,使患者发生晕厥。(2)患者夜间发作睡眠中呼吸暂停到恢复呼吸期间,胸腔内压力波动明显,跨膈压增加,胸腔负压超过食管下段括约肌闭合压时会发生“吸吮”作用,引起胃食管反流,从而介导患者咳嗽时出现晕厥[12]。(3)Willis等[13]发现部分重度睡眠呼吸暂停患者日间嗜睡程度较重时,会间断发作一过性意识丧失,剧烈咳嗽可能增加日间严重嗜睡患者的晕厥次数。
本研究发现,咳嗽性晕厥患者睡眠呼吸暂停的严重程度、日间嗜睡程度、肥胖程度、全身炎症程度、颈围、腹围与患者发生咳嗽性晕厥次数具有一定的相关性,尤其是患者睡眠呼吸暂停严重程度、肥胖程度及日间嗜睡程度。通过CPAP治疗半年后,依从性好的患者炎症指标明显下降,与文献报道一致[14],提示咳嗽性晕厥可能与患者的全身炎症反应有关,同时该组患者咽部不适症状、反酸烧心症状及咳嗽症状持续缓解,较住院期间明显改善,咳嗽性晕厥未再出现。而依从性较差患者间断出现咽部不适、反酸烧心,咳嗽症状缓解不明显,其中5例再次出现咳嗽性晕厥,但较前次数均减少,说明OSAHS患者坚持呼吸机治疗可以明显减轻咳嗽,减少咳嗽性晕厥发作。笔者推测可能是由于坚持CPAP治疗能够改善呼吸道通气功能,明显减轻患者反复打鼾致咽部的机械损伤如:咽部充血、水肿、干燥、溃烂等及胃食管反流现象,从而使其诱发的咳嗽明显减轻,同时消除夜间气道阻塞及间歇低氧,从而改善患者血液循环过程中的张力和弹性,进一步减少咳嗽性晕厥的发生。因此对于睡眠呼吸暂停合并咳嗽性晕厥的患者,加强对CPAP治疗的认知,提高患者依从性,对患者的预后非常重要。
参考文献
[1]Wu BN,Liu WH,Xu GL,et al.Research progress about the relationship between Obstructive sleep apneasyndrome and cerebrovascular disease [J].Chin JGeriatr Heart Brain Vessel Dis,2010,12(2):188-190.[吴波娜,刘文华,徐格林,等.阻塞性睡眠呼吸暂停综合征与脑血管病的关系研究进展[J].中华老年心脑血管病杂志,2010,12(2):188-190].doi:10.3969/j.issn.1009-0126.2010.02.032.
[2]Liu R,Lu JM,Liu JF,et al.The prevalence and relative factors analysis of obstructive sleep apneasyndrome in patients with type 2 diabetes[J]. Chin JGeriatr Heart Brain Vessel Dis,2013,15(1):29-31.[刘然,陆菊明,刘剑锋,等.2型糖尿病患者阻塞性睡眠呼吸暂停综合征患病状况及相关因素分析[J].中华老年心脑血管病杂志,2013,15(1):29-31].doi:10.3969/j.issn.1009-0126.2013.01.009.
[3]Wang Y,Cao J,Yang QC,et al.Systematic and endothelial inflammation status and endothelial progenitor cell levels in peripheral blood in intermittent hypoxia and emphysema rat model[J].Tianjin Med J,2014,42(5):427-431.[王彦,曹洁,杨庆婵,等.间歇低氧合并肺气肿大鼠系统与内皮炎症状态及外周血内皮祖细胞水平研究[J].天津医药,2014,42(5):427-431].doi:10.3969/j.issn. 0253-9896.2014.05.008.
[4]Chan KK,Ing AJ,Laks L,et al.Chronic cough in patients with sleep-disordered breathing[J].Eur Respir J,2010,35(2):368-372. doi:10.1183/09031936.00/10409.
[5]Gelisse P,Genton P.Cough syncope misinterpreted as epileptic seizure[J].Epileptic Disord,2008,10(3):223-224.doi:10.1684/ epd.2008.0204.
[6]Dickinson O,Nijjar PS,Detloff BL,et al.Vasodepressor cough syncope maskedbysleep apnea-inducedasystole[J].JCardiovasc Elctrophysiol,2012,23(9):1024-1027.doi:10.1111/j.1540-8167.2012.02305.x.
[7]Li L,Xu YS.The close relationship between obstructive sleep apneasyndrome and cardiovascular disease-the case analysis of cough syncope、edema in both lower extremities and sleep apnea[J].China Medical News,2006,21(11):14.[李莉,许毓申.阻塞性睡眠呼吸暂停综合征与心血管疾病关系密切——咳嗽晕厥、双下肢浮肿、呼吸暂停病例分析[J].中华医学信息导报,2006,21(11):14].
[8]Hou HL,Nie XH.The discussion about risk factors and treatment strategies of cough syncope[J].Journal of Clinical Pulmonary Medicine,2009,14(2):175-176.[侯会玲,聂秀红.咳嗽性晕厥的危险因素及治疗策略的探讨(附6例报道)[J].临床肺科杂志,2009,14(2):175-176].doi:10.3969/j.issn.1009-6663.2009.02.017.
[9]Yan Q,Du Y,Chen H.The clinical analysis of cough syncope syndrome[J].Hebei Medical Journal,2012,34(7):1054-1054.[阎琦,杜宇,陈晔.咳嗽晕厥综合征临床分析[J].河北医药,2012,34 (7):1054-1054].doi:10.3969/j.issn.1002-7386.2012.07.056.
[10]Mcintosh HD,Estes EH,Warren JV.The mechanism of cough syncope[J].Am Heart J,1956,52(1):70-82.
[11]Song RH,Li YM,Yi YF,et al.SPECT imaging for evaluation of the changes of regional cerebral blood flow in patients with sleep apnea syndrome[J].Chinese Journal of Nuclear Medicine,2003,23(3):151.[宋人和,李亚明,尹雅芙,等.SPECT显像评价睡眠呼吸暂停综合征患者局部脑血流变化[J].中华核医学杂志,2003,23 (3):151].doi:10.3760/cma.j.issn.2095-2848.2003.03.024.
[12]Hu ZW,Wang ZG,Zhang Y,et al.Gastroesophageal reflux in chronic cough and cough syncope and the effect of antireflux treatment:case report and literature review[J].Ann Otol Rhinol Laryngol,2014,123(10):719-725.doi:10.1177/0003489414534011.
[13]Willis FB,Isley AL,Geda YE,et al.Resolution of syncope with treatment of sleep apnea[J].J Am Board Fam Med,2008,21(5):466-468.doi:10.3122/jabfm.2008.05.070274.
[14]Ishida K,Kato M,Kato Y.Appropriate use of nasal continuous positive airway pressure decreases elevated C-reactive protein in patients with obstructive sleep apnea[J].Chest,2009,136(1):125-129.doi:10.1378/chest.08-1431.
(2015-11-02收稿2015-12-04修回)
(本文编辑闫娟)
Clinical observation of continuous airway positive pressure ventilation in patients with obstructive sleep apnea hypopnea syndrome and cough syncope
HAN Meixiang,CAO Jie ,WANG Yan,ZHOU Ning,CHEN Baoyuan
Department of Respiration,Tianjin Medical University General Hospital,Tianjin 300052,China Corresponding AuthorE-mail:tjcaojie@sina.com
Abstract:ObjectiveTo observe the curative effect of continuous airway positive pressure ventilation(CPAP)in patients with obstructive sleep apneahypopneasyndrome(OSAHS)and cough syncope.MethodsForty-three hospitalized patients with OSAHS and cough syncope were collected in the Department of Respiration of Tianjin General Hospital,and analyzed the related information.They were given CPAPtreatment,and were divided into good compliance group(n=26)and poor compliance group (n=17)accordingto CPAPcompliance after ahalf-year treatment.The apneahypoventilation index(AHI)and c-reactive protein (CRP)were compared before and after treatment between two groups.ResultsThe positive correlation was found between the frequency of the cough syncope and indicators of OSAHS,such as AHI,body mass index(BMI),CRP,sleepiness score(ESS)and circumference of abdomen and neck(r=0.612,0.431,0.224,0.654,0.435 and 0.344,P<0.05).All these patients were cured after the treatment of both CPAPand medication for 1 or 2 weeks.Duringahalf-year follow-up,the cough syncope didn't occur in those patients of good compliance group,otherwise cough syncope still happened but with less frequency in patitents of poor compliance group.Before the treatment,there was no significant difference in AHI(45.00±15.69 vs.48.70±16.47)and CRP(3.46± 1.15 vs.3.38±0.72)between the two groups.After treatment,AHI(26.97±14.06 vs.48.18±15.96)and CRP(1.56±0.76 vs.3.18± 0.78)were significantly lower in the good compliance group than those of the poor compliance group(P<0.01).Conclusion Timely and sustained treatment of OSAHS may help reduce the incidence of cough syncope and significantly improve AHI,CRP and cough symptoms.
Key words:obstructive sleep apnea hypopnea syndrome;apnea-hypopnea index;body mass index;C-reactive protein;continuous positive airway pressure;cough syncope
中图分类号:R562
文献标志码:B
DOI:10.11958/20150350
基金项目:国家十二五科技支撑计划项目(2012BAIO5BO2)
作者单位:天津医科大学总医院呼吸科(邮编300052)
作者简介:韩梅香(1989),女,硕士在读,主要从事睡眠障碍性疾病相关研究
通讯作者E-mail:tjcaojie@sina.com
