单纯后路病灶清除植骨融合内固定术治疗腰椎布氏杆菌病
2016-07-13陈操吴兵盛文辉王春辉
陈操 吴兵 盛文辉 王春辉
单纯后路病灶清除植骨融合内固定术治疗腰椎布氏杆菌病
陈操 吴兵 盛文辉 王春辉
【摘要】目的探讨单纯后路病灶清除融合内固定术治疗腰椎布氏杆菌病的可行性及临床疗效。方法回顾性分析 2012 年 1 月至 2014 年 8 月,我院采用一期后路病灶清除植骨融合内固定治疗的 27 例腰椎布氏杆菌患者的临床资料,其中男 21 例,女 6 例;年龄 24~77 岁,平均 55 岁。病程 3~18 个月,平均 9 个月。术前、术后采用疼痛视觉模拟评分(visual analogue scale,VAS)、日本矫形外科学会(Japanese orthopedic association,JOA)功能评分以及 X 线片、MRI 影像学观察,评估该手术方式的临床疗效。结果 27 例均获得随访,平均随访 13 个月,术后植骨均达到骨性融合,无复发病例,术前及术后 3 次随访 VAS 评分分别为(8.6±0.4)分、(3.4±0.7)分、(2.1±0.2)分、(1.7±0.4)分,JOA 评分分别为(7.4±0.4)分、(11.2± 0.6)分、(14.4±0.2)分、(15.2±0.4)分,均较术前明显改善,差异有统计学意义(P<0.05)。结论 单纯后路病灶清除植骨融合内固定术治疗腰椎布氏杆菌可有效清除病灶、改善脊柱功能,达到满意临床疗效。
【关键词】腰椎;布氏杆菌;病灶清除;脊柱融合术
布氏杆菌病是人畜共患的传染性变态反应性疾病,主要流行于地中海地区及我国部分牧区。骨关节损害是布氏杆菌侵入机体后的主要体征之一,主要发生在膝关节、髋关节及脊柱,在脊柱发生率为2%~60%[1],其中以腰椎好发,其次为胸腰段,其病理改变以椎间盘炎症改变为主。新疆是该疾病高发地区,并且根据我院临床就诊病例分析,有逐渐爆发流行的趋势,而目前对于布氏杆菌性脊柱炎的治疗报道较少,探索有效的治疗方案对疫区该类疾病的防治及其重要。对 2012 年 1 月至 2014 年 8 月,我科收治的 27 例腰椎布氏杆菌性脊柱炎经单纯后路术治疗患者的诊断及疗效进行分析,报告如下。
资料与方法
1. 一般资料:本组 27 例,其中男 21 例,女6 例;年龄 24~77 岁,平均 55 岁。病程 3~18 个月,平均 9 个月。L2~3受累 8 例,L3~4受累 11 例,L4~5受累 6 例,L5~S1受累 2 例,9 例合并不同程度神经功能损伤,11 例有明显四肢关节疼痛史,均有发热伴夜间盗汗史。
2. 辅助检查:实验室检查:WBC 4.85×109~17.10×109/L,ESR 25~111 mm/h,CRP 9~54 mg/L,布氏杆菌血清凝集试验均>1∶200。影像学检查:27 例腰椎 MRI 均显示椎间盘变性,椎体骨质破坏及相应节段椎旁脓肿病变。
3. 治疗:(1)术前治疗:患者入院后严格卧床休息,加强营养,均给予口服多西环素 0.1 g,1 次 /天,利福平 0.45 g,1 次/天,连服 21 天;同时给予保肝对症治疗,定期复查血生化、ESR 及 CRP。(2)手术治疗:所有病例均行单纯后路手术:气管插管全麻,患者取俯卧位,以病灶节段为中心做脊柱后正中切口,常规显露病椎棘突、椎板、关节突,病变范围较大者暴露范围扩大至病灶上下正常椎体,C 型臂机透视下准确植入椎弓根螺钉。行病变节段全椎板减压,将正常棘突骨质浸泡于链霉素液中备用,暴露病变节段脊髓或硬膜囊及神经根,清除椎管内脓液,显露椎体后缘及椎间隙,切开后纵韧带前方及神经根周围有局限性呈梭形包裹的炎性肉芽肿或脓肿,并刮除椎体后缘骨破坏区,刮除两病椎之间纤维环、椎间隙感染的椎间盘组织及破坏的软骨面、死骨,切除明显硬化椎体骨,直至骨面有渗血。对于椎体前方及椎旁较大的脓肿,在 C 型臂机引导下,采用不同角度颈椎刮匙从椎间隙沿病椎与韧带间隙钝性分离,排除脓肿及简单清理炎性肉芽肿组织或椎体前缘骨破坏灶,压迫止血,用过氧化氢、生理盐水及庆大霉素反复冲洗创面,探查无明显活动性出血及脓性组织后,将链霉素粉植入病灶区,并将留取备用的正常骨块修整后植入椎间隙,如骨块不够,取合适髂骨植骨,取合适长度连接棒加压固定。病灶区植入负压引流管,逐层关闭手术切口,术中切除组织均行病理检查及细菌培养。(3)术后处理:术后患者卧床休息后 1 周佩戴胸腰椎支具坐起或下床活动,根据细菌培养及药敏结果选择抗生素,术后继续规范口服多西环素和利福平,定期复查血生化、ESR、CRP 及血清凝集试验,于术后每 3 个月复查 X 线及 CT。
4. 评价方法:术后每 3 个月随访 1 次,临床评价包括:疼痛视觉模拟评分(visual analogue scale,VAS)、日本矫形外科学会(Japanese orthopedic association,JOA)评分及 ESR、CRP 及血清凝集实验检测,复查 X 线及 CT,按照 Ozdemir 等[2]的临床和影像学标准评定植骨愈合情况:融合节段活动时无疼痛,无明显的纠正角度丢失,局部无异常活动,移植骨和椎体之间形成骨桥,移植骨和椎体骨结合界面无低密度区为植骨融合。
5. 统计学分析:采用 SPSS 15.0 软件进行统计学处理。计量资料以 x-±s 表示,组间比较采用重复测量方差分析,两两比较采用 q 检验;计数资料用 X2检验,等级资料组间比较采用 Ridit 分析;P<0.05为差异有统计学意义。
结 果
术后患者切口均一期愈合,无早期相关并发症发生,无窦道形成及复发。术中留取组织行病理学检查符合布氏杆菌病理学改变。所有患者植骨均融合良好,腰椎活动无疼痛不适感,脊柱功能明显改善,术后各时间点均较术前显著改善,差异有统计学意义(P<0.05)(表 1)。典型病例见图1。

表1 术前及术后临床评价结果(x- ± s,分)Fig.1 Preoperative and postoperative clinical evaluation results(x- ± s, point)
讨 论
由于新疆广阔的草原地理条件及生活习俗,日常生活中容易接触牛羊及疫区,导致布氏杆菌病的流行。骨关节损害是布氏杆菌的主要表现之一,好发于髋膝关节及脊柱,在脊柱病变中以腰椎好发,其次为胸腰段,患者往往表现为午后高热、盗汗及腰痛,其病理改变以椎间盘炎症改变为主[3-4],严重影响患者的日常生活。因此,早期准确的诊断及有效的治疗对患者的愈合尤为重要。
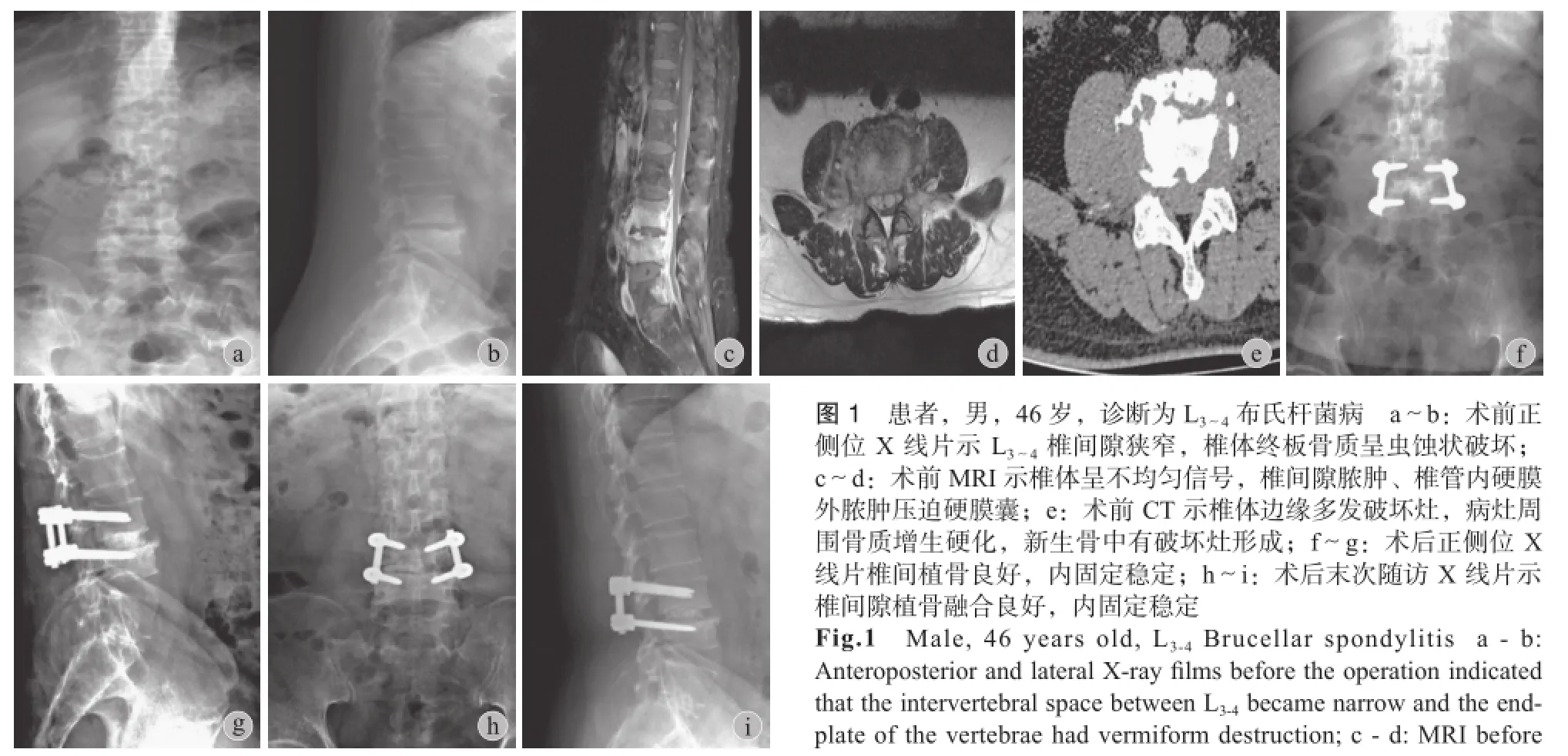
1. 诊断及鉴别诊断:由于该类疾病与结核病的临床表现极其相似,因此对疾病的诊断带来较大的困难,早期对该疾病认识较少,往往以腰椎结核收治,因此在治疗的过程中须通过流行病学、病史、the operation indicated that the signal of the vertebrae was uneven and intervertebral abscess and epidural abscess compressed the dural sac; e: CT before the operation indicated that there were multiple destruction focuses at the edge of the vertebrae, the sclerotin around the focuses proliferated and became sclerotized, and new destructive focuses formed in the new bone; f - g: Anteroposterior and lateral X-ray films 1 month after the operation showed that the bone graft location was good and the internal fxation stable; h - i: Final follow-up after the operation showed that the bone healed well and internal fxation stable实验室检查及影响检查进行鉴别。布氏杆菌病患者有明确牛羊或疫区接触史,典型午后高热、盗汗、腰痛,大部分患者伴有四肢关节疼痛,实验室检查ESR 增快、CRP 增高,布氏杆菌病血清凝集试验>1∶160,血液布氏杆菌培养阳性[5]。影像学在 CT 上表现为相应节段椎体破坏较轻,以骨质增生、硬化为主,MRI 上表现为椎体水肿、椎间盘变性,椎旁脓肿较少[6]。脊柱结核患者往往病程较长,发热以午后低热为特点,有结核病接触史,腰痛为主,不伴有四肢关节疼痛,实验室检查 ESC 增快、CPR 增高,但布氏杆菌病血清凝集试验<1∶160,血液布氏杆菌培养阴性,而结核抗体可为阳性,影像学在CT 上表现为相应节段椎体以骨质破坏为主,常引起椎体塌陷及死骨形成,MRI 上表现为椎体水肿、椎间盘变性及较大范围内的椎旁脓肿形成[7]。本组中所有患者均有明确牛羊接触史或疫区接触史、午后高热呈典型波状热,腰痛,其中 13 例合并关节疼痛,实验室检查布氏杆菌血清凝集试验>1∶200,血液布鲁氏杆菌培养阳性。术前影像学检查均有明确椎间盘变性,椎体终板炎性改变,但椎体破坏较轻,椎旁脓肿范围较小。其中 2 例初诊时的脊柱MRI 未见明确椎体水肿、椎间盘变性及椎旁脓肿形成,术后 2 个月复查脊柱 MRI 时可见椎体水肿及椎旁少量脓肿形成,说明患者早期在影像学检查上可出现阴性结果,在日常诊疗过程中须重视,以免漏诊及误诊。
2. 治疗:由于布氏杆菌病是一种反复发作性菌血症,具有明显的地区性,受医疗条件限制和对疾病的研究较少,目前缺乏统一的治疗方案,国内外仍以药物治疗为主,认为急性期、没有神经受损症状、影像学表现椎体破坏不明显和无椎旁软组织肿胀的病例,采取保守治疗和药物治疗可获得治愈。目前治疗药物多以四环素类抗生素为主,治疗期间卧床制动,加强营养支持疗法等。目前一线用药:强力霉素 0.1 g,1 次/天,首次加倍,连服 45 天;链霉素 1.0 g,肌注 1 次/天,共用 14 天,或庆大霉素 16 万 U,肌注 2 次/天,共用 7 天。二线用药:强力霉素 0.1 g,1 次/天,首次加倍,连服 45 天+利福平 0.45 g,晨起顿服 45 天[8]。本组中,术前均给予多西环素 0.1 g/天,利福平 0.45 g/天,保守治疗 3 周,并复查血常规、ESR 及 CRP,而对于保守疗效不明显,采用手术治疗,目前的研究认为在规范化药物治疗基础上,对有下列症状之一的患者应采用手术治疗:(1)脊柱炎明显,伴有顽固性腰背痛;(2)合并神经根痛;(3)发生病理性骨折;(4)椎旁脓肿明显[9]。由于手术的目的在于清除脓肿、肉芽及病变椎间盘组织,改善循环,重建脊柱稳定性,因此笔者认为其手术适应证为:(1)持续腰痛,活动受限,经保守治疗效果不明显,严重影响日常生活;(2)椎管内占位,脊髓或神经根受压,出现相应神经症状,需早期解除压迫;(3)病椎骨破坏明显,已影响脊柱的正常生理结构及其稳定性。而椎旁脓肿并不是绝对手术适应证。结合目前的文献报道,手术方式多采用前路或前后联合入路结合椎弓根螺钉固定治疗腰椎布氏杆菌病[10-11]。单纯前路手术可在直视下彻底清除脓肿、坏死椎间盘等组织,清创完毕后,植骨融合内固定,但植入的内置物因和病灶直接接触,可增加术后再次感染的风险,也可行单纯前路病灶清除、椎间植骨融合,但因缺乏有效内固定会导致骨块吸收、移位,从而带来一系列并发症。而前后联合入路既可通过前路彻底清除病灶、坏死椎间盘等组织,尤其椎体前方的感染,又可通过后路经椎弓根内固定植骨融合,创造稳定的内环境,避免内植物的感染,但其手术创伤较大,风险较高,术后并发症较多[10]。由于脊柱布氏杆菌病不同于脊柱结核,其椎体骨质破坏少、椎旁脓肿也并不是很多,以炎性水肿为主,病变主要集中在椎间隙,大部分的患者并不需要大量地清除病灶,因此,笔者目前采用单纯后路病灶清除、椎间植骨融合、椎弓根钉内固定,其能有效清除病灶、椎旁脓肿及坏死椎间盘等组织,清创完毕后可行椎间植骨融合内固定,内固定的植入不直接和病灶接触,可降低术后再次感染、复发以及内固定失效的几率,具有手术时间短,出血少,术后并发症少的优势,并取得满意疗效。
3. 后路手术的优势及注意事项:对于腰椎布氏杆菌病,笔者认为后路手术即可达到满意的疗效,具有明显的优势:(1)单一切口完成病灶清除、植骨融合、椎弓根内固定,不需要变换体位,手术创伤小;(2)有效减小了腰骶椎前方的神经和血管损伤,手术时间相对短,减少术后并发症,缩短住院天数;(3)椎体间植骨融合加椎弓根内固定能够达到脊柱三柱稳定的作用,有效恢复脊柱的正常生理曲度,重建脊柱稳定性;(4)从后路 270° 清除病灶,椎管从前方、侧方及后方各个方向均得到理想的减压。但任何术式都具有一定风险及并发症,因此术中须注意以下几点:(1)要完全切除病变椎间隙一侧的椎板及上下关节突,以便清楚显露硬膜囊、一侧神经根,并可探及病椎上下椎弓根,注意保护硬膜及神经根;(2)尽量扩大显露病变椎间隙,直视下清除病灶及植骨,大块植骨进入椎间隙时注意“横进竖放”;(3)刮与切相结合,要彻底清除坏死椎间盘组织、骨性及软骨终板,尽量刮除椎旁脓肿壁上的肉芽组织及干酪样坏死物,并冲洗管进入椎旁脓腔以大量碘伏水及生理盐水冲洗干净,创造一个相对理想的植骨床;(4)植骨以“就地取材”为主(同期切下的棘突、椎板及小关节的正常自体骨作为植骨材料,如植骨量不足的可髂骨取骨),尽量植入大的骨块,同时要植满缺损区域。不建议在病灶区应用钛网和椎间融合器,钛网和椎间融合器属于无正常抗原的人体异物,易在其周围形成菌苔导致细菌残留,术后易出现复发及假性融合。
4. 总结:结合本组病例及近年来的临床经验,笔者认为在保守治疗后 3 周复查 ESR、CRP、布氏杆菌血清凝集试验及 MRI,如症状无明显好转甚至病情继续进展,应及早进行手术干预。总之,后路一期病灶清除加重建手术时间短、创伤小,病灶清除和脊髓减压效果满意,同时在坚强的内、外固定基础上可早期下床活动,是一种适用于治疗腰椎布氏杆菌病的手术方法,但因随访时间短、病例数少,对于布鲁氏杆菌性脊柱炎手术治疗后的远期疗效及复发情况,有待进一步随访。并且该手术过程中存在暴露范围相对较小,病灶范围较广或合并有较大的椎旁脓肿时难以彻底清除、椎旁肌广泛剥离易导致术后遗留不同程度腰背痛等不足之处,还需要进一步改善,寻找更加有效的解决办法。
参 考 文 献
[1]杨新明, 张磊, 刘肃, 等. 布鲁杆菌病性脊柱炎//杨新明, 石蔚.脊柱疾病. 北京: 科学技术文献出版社. 2011: 271-275.
[2]Ozdemir HM, Us AK. The role of anterior spinal instrumentation and allograft fibula for the treatment of pott disease. Spine, 2003, 28(5):474-479.
[3]杨新明, 石蔚, 杜雅坤, 等. 布鲁杆菌性脊柱炎临床疗效观察.中国地方病学杂志, 2008, 27(6):699-703.
[4]赵广民, 李放, 孙天胜, 等. 布鲁氏菌性脊柱炎的诊断和治疗.中国脊柱脊髓杂志, 2007, 17(6):437-439.
[5]王佳, 徐卫民. 布鲁氏菌病血清学诊断研究进展. 中国病原生物学杂志, 2008, 3(2):149-152.
[6]Bozgeyik Z, Ozdemir H, Demirdag K, et al. Clinical and MRI findings of brucellar spondylodiscitis. Eur J Radiol, 2008,67(1):153-158.
[7]曹吉怀, 康立清, 张春霞. 布鲁氏菌属病脊柱炎与脊柱结核的CT及MRI鉴别诊断. 放射学实践, 2013, 4(2):196-199.
[8]杨新明, 石蔚, 阴彦林, 等. 布氏杆菌性脊柱炎流行病学调查和临床药物治疗的相关研究. 实用医学杂志, 2008, 24(9):1632-1634.
[9]Katonis P, Tzermiadianos M, Gikas A, et al. Surgical treatment of spinal brucellosis. Clin Orthop, 2006, 444:66-72.
[10]杨新明, 张磊, 张瑛, 等. 一期病灶清除联合后路椎弓根内固定治疗胸腰椎布鲁杆菌病性脊椎炎. 中国修复重建外科杂志, 2012, 26(3):266-271.
[11]买尔旦·买买提, 田娟, 盛伟斌, 等. 布鲁杆菌病性脊柱炎的诊断与手术治疗. 中华骨科杂志, 2012, 32(4):323-330.
(本文编辑:王萌)
. 论著 Original article .
DOI:10.3969/j.issn.2095-252X.2016.06.013中图分类号:R687.3
作者单位:832000 新疆,石河子市人民医院脊柱外科
通信作者:吴兵,Email: xjgkwubing@sina.cn
收稿日期:(2015-10-23)
Simple posterior debridement, bone grafting and internal fxation for Brucellar spondylitis in lumbar vertebrae
CHEN Cao, WU Bing, SHENG Wen-hui, WANG Chun-hui. Department of Orthopaedics, Shihezi People's Hospital,Shihezi, Xinjiang, 832000, PRC
Corresponding author: WU Bing, Email: xjgkwubing@sina.cn
【Abstract】Objective To evaluate the clinical effcacy of simple posterior debridement, bone grafting and internal fxation for Brucellar spondylitis in the lumbar vertebrae. Methods Clinical data of 27 cases(21 males and 6 females)of Brucellar spondylitis in the lumbar vertebrae(treated with simple posterior debridement, bone grafting and internal fxation from January 2012 to Auguest 2014)were analyzed retrospectively. The mean age was 55 years(range: 24 - 77 years). The mean course was 9 months(range: 3 - 18 months). Visual analog scale(VAS), Japanese Orthopaedic Associations(JOA), X-ray and MRI before and after the surgery were reviewed and compared to evaluate the operation effects. Results All patients were followed up, 13 months averagely. All cases got bony fusion. No recurrence existed. The average VAS score preoperatively was(8.6 ± 0.4)points, in the frst follow-up(3.4 ± 0.7)points, in the second follow-up(2.1 ± 0.2)points, and in the fnal follow-up(1.7 ± 0.4). The average JOA score preoperatively was(7.4 ± 0.4)points, in the frst follow-up(11.2 ± 0.6)points, in the second follow-up(14.4 ± 0.2)points, and in the fnal follow-up(15.2 ± 0.4). Postoperative results were signifcantly improved with statistical signifcance(P < 0.05). Conclusions Simple posterior debridement, bone grafting and internal fxation for Brucellar spondylitis in the lumbar vertebrae can achieve effective debridement and the reconstruction of spinal stability.
【Key words】Lumbar vertebrae; Brucellar spondylitis; Radical debridement; Spinal fusion
