2型糖尿病中医证型与下肢动脉病及颅内动脉狭窄关系研究
2016-07-11姚计文李博张烃赵鑫
姚计文 李博 张烃 赵鑫
摘要:目的探讨2型糖尿病中医证型与下肢动脉病及颅内动脉狭窄的关系。方法对2013年2—8月我院住院及门诊的139例2型糖尿病患者进行中医辨证分型,选取正常体检者25例作为正常对照组,分析中医不同证型与下肢动脉病及颅内动脉狭窄的关系。结果(1)气阴两虚型和阴阳两虚型的糖尿病病程较湿热困脾型和阴虚热盛型更长;(2)湿热困脾型、阴虚热盛型、气阴两虚型、阴阳两虚型患者的踝臂指数(ABI)值依次递减,说明狭窄程度趋于严重;(3)所有患者中,气阴两虚型和阴阳两虚型发生颅内动脉狭窄的比例最高,分别为18.7%、12.9%;35例阴阳两虚型患者中,颅内动脉狭窄发生率占该证型的51.4%,高于其他3个证型。结论气阴两虚型和阴阳两虚型更易发生下肢动脉病和颅内动脉狭窄。中西医结合筛查可显著延迟或预防2型糖尿病高危人群(阴阳两虚型和气阴两虚型患者)颅内动脉狭窄和下肢动脉病的发生。
关键词:2型糖尿病;下肢动脉病;颅内动脉狭窄;中医证型;中西医结合
中图分类号:R255.4 文献标识码:A 文章编号:2095-5707(2016)03-0016-04
据世界卫生组织(WHO)报道,2014年,全球18岁以上成年人糖尿病患病率估计为9%,糖尿病已成为继心脑血管病和癌症后的第三大杀手。我国患病人群中,20岁以上成年人糖尿病患病率为9.7%,且以2型糖尿病为主,占糖尿病总患病人数的90%以上。糖尿病合并脑血管病的患病率为16.4%~18.6%,当其累及颅内和下肢血管时,起病常较为隐匿,直到发生脑梗死、足溃疡时方才意识到其严重性,致残、致死率高。踝臂指数(ABI)检测和经颅超声多普勒(TCD)是早期筛查下肢动脉病和颅内动脉狭窄的检查手段,二者均无创、经济、简便易行。中医辨证分型也有助于评估下肢动脉及颅内动脉情况,预测疾病进展,及早进行中西医结合治疗,减少发生严重并发症。笔者于2013年2-8月,对139例2型糖尿病患者进行TCD和ABI检测,分析、探讨检测指标与中医辨证分型之间的相关性。
1.资料与方法
1.1一般资料
139例2型糖尿病患者,均来自我院内分泌科门诊及住院部,男性72例,女性67例,平均年龄(64.8±11.2)岁,病程(10.9±6.7)年;同时选取正常体检者25例,作为正常对照组,男性14例,女性11例,平均年龄(64.8±10.5)岁。
1.2诊断标准
1.2.1西医诊断标准 2型糖尿病的诊断均符合1999年WHO标准:(1)具有典型症状,空腹血糖≥7.0 mmol/L或餐后血糖≥11.1 mmol/L。(2)没有典型症状,仅空腹血糖≥7.0 mmol/L或餐后血糖≥11.1mmol/L,应再重复检测1次;仍达以上值者,可以确诊。(3)没有典型症状,仅空腹血糖≥7.0 mmol/L或餐后血糖≥11.1 mmol/L,但口服葡萄糖耐量试验(OGTT)2 h血糖≥11.1 mmol/L者。
1.2.2中医辨证分型诊断标准 所有糖尿病患者进行中医辨证,参照《中药新药临床研究指导原则(试行)》糖尿病中医证候诊断标准,结合临床分为阴虚热盛型、湿热困脾型、气阴两虚型、阴阳两虚型4个证型,辨证由主管大夫负责,主任医师复核把关。
(1)阴虚热盛型。主症:咽干口燥,心烦畏热;次症:渴喜冷饮,多食易饥,溲赤便秘;舌红,苔黄;脉细滑数,或细弦数。
(2)湿热困脾型。主症:胸脘腹胀,或食后饱满,头身困重;次症:体形肥胖,心胸烦闷,四肢倦怠,小便黄赤,大便不爽;舌红,苔黄腻;脉滑而数。
(3)气阴两虚型。主症:咽干口燥,倦怠乏力;次症:多食易饥,口渴喜饮,气短懒言,五心烦热,心悸失眠,溲赤便秘;舌红少津液,苔薄或花剥;脉细数无力,或细而弦。
(4)阴阳两虚型。主症:神疲乏力,咽干口燥,腰膝酸冷,或手足畏寒,夜尿频多;次症:头晕眼花,心悸失眠,自汗易感,气短懒言,颜面肢体水肿,尿多浊沫,或小便量少,男子阳痿,女子性欲淡漠,大便干稀不调;舌体胖大,有齿痕;脉沉细无力。
符合主症2项或主症1项、次症2项,结合舌脉即可判定为相应证型。
1.2.3颅内动脉狭窄程度TCD诊断标准 经TCD检查,判断颅内动脉狭窄程度。轻度:血管内径减小<50%,血流动力学无明显改变;中度:血管内径减小50%~69%,收缩期最大峰值流速(vs)140~180 cm/s,频窗充填,低调杂音;重度:血管内径减小≥70%,Vs>180 cm/s,高强度杂音。
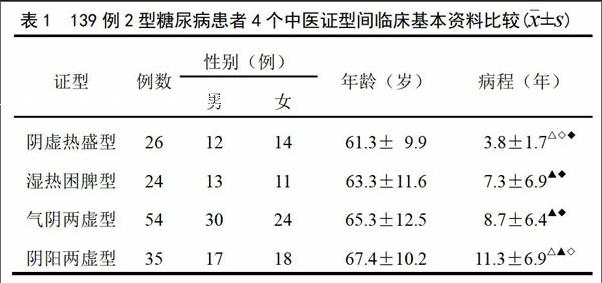
1.2.4下肢动脉病指标检测标准 ABI是指踝动脉与肱动脉收缩压的比值,是目前诊断下肢动脉病的最佳无创指标。采用美国心脏协会(AHA)推荐的ABI诊断标准:0.9 1.3纳入及排除标准 纳入标准:符合西医2型糖尿病诊断标准;符合中医证候诊断标准;神志清楚,能配合完成各项临床检查;所有患者均经TCD检查及ABI检测。 排除标准:动脉介入或手术治疗者;足部溃疡及坏疽者;严重心、肝、肾、肺等脏器疾病者。 1.4统计学方法 应用SPSS17.0统计软件对结果进行处理。计量资料用x±s表示,计数资料用X2检验,对服从正态分布计量资料应用方差分析检验,不服从正态分布的计量资料应用秩和检验,P<0.05为差异有统计学意义。相关性检验采用Spearman相关分析。 2.结果 2.1临床基本资料及证型分布描述 纳入患者各证型间及正常对照组性别构成、年龄差异无统计学意义(P>0.05)。其中,阴虚热盛型、湿热困脾型、气阴两虚型、阴阳两虚型糖尿病患者的病程依次递增,详见表1。
2.2不同中医证型与下肢动脉病、颅内动脉狭窄程度的关系
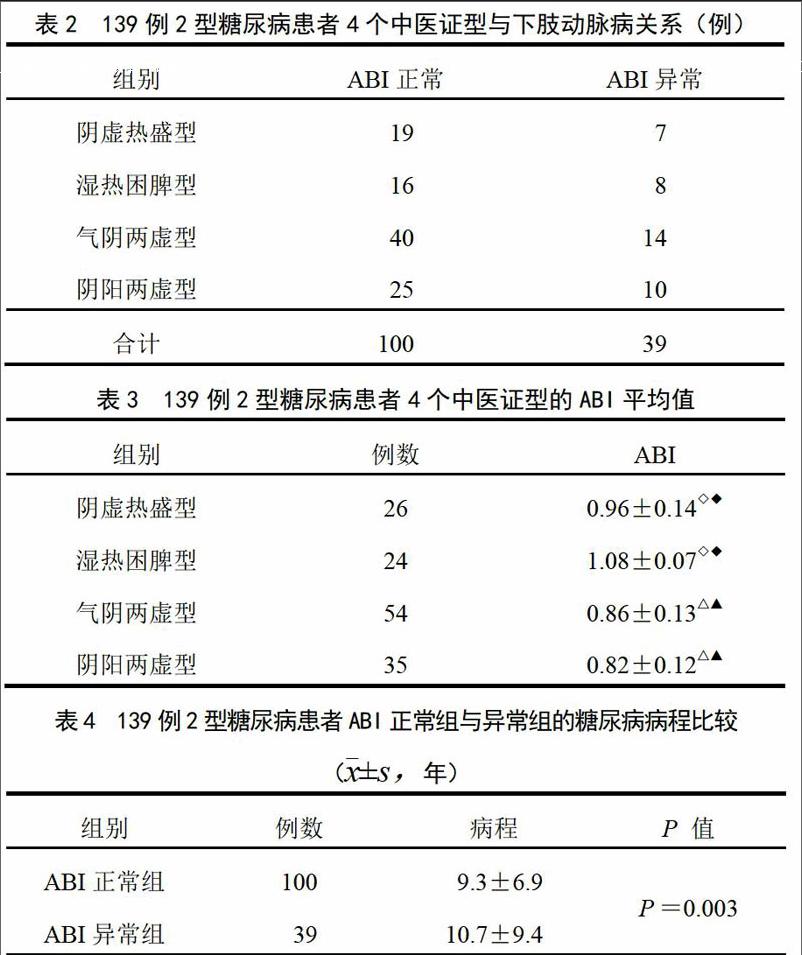
139例患者中ABI值异常者共39例(见表2),而在正常对照组中也有2例ABI值异常;正常对照组ABI平均值为1.13±0.11,与阴虚热盛型、气阴两虚型及阴阳两虚型比较,差异均有统计学意义(P<0.05)。对139例患者的ABI值进行比较,气阴两虚型与湿热困脾型、阴虚热盛型相比,阴阳两虚型与湿热困脾型、阴虚热盛型相比,差异均有统计学意义(P<0.05),湿热困脾型、阴虚热盛型、气阴两虚型、阴阳两虚型的ABI值依次递减,说明在阴阳两虚型、气阴两虚型患者中,下肢动脉病可能更多见(见表3)。
139例患者中,ABI正常组与异常组的糖尿病病程相比,差异有统计学意义(P=0.003),ABI异常组的病程更长。说明随着病程的进展,下肢动脉病发病风险升高(见表4)。
表5为139例患者4个中医证型与颅内动脉狭窄的关系。从表6中可见,各证型颅内动脉狭窄例数与总数的比例中,气阴两虚型比例最高(18.7%),其次分别为阴阳两虚型(12.9%)、阴虚热盛型(7.9%)、湿热困脾型(7.2%);而在各证型颅内动脉狭窄例数与该证型总数的比例中,阴阳两虚型比例最高(51.4%),其次分别为气阴两虚型(48.1%)、阴虚热盛型(42.3%)、湿热困脾型(41.7%)。说明在阴阳两虚型和气阴两虚型患者中更易发生颅内动脉狭窄,且阴阳两虚型发生率更高。
139例患者中,ABI值与颅内动脉狭窄程度呈负相关(r=-0.658,P<0.05),说明下肢动脉狭窄程度越严重,也越易出现颅内动脉狭窄。相关性检验采用Spearman相关分析,详见表7。
3.讨论
糖尿病属于中医学“消渴”“消中”等范畴,是现代社会中发病率甚高的一种疾病,尤以中老年患者较多。中医对消渴病的病因认知可追溯到春秋战国时代,认为先天禀赋不足是引起消渴病的重要内在因素,《灵枢·五变》言“五脏皆柔弱者,善病消瘅”,尤以阴虚体质最易罹患。过食甘美而多肥,肥者令人内热,甘者令人中满,积热内蕴,化燥伤津;或郁怒伤肝,肝郁久而化热,灼伤肺胃阴津等,以致虚火内生终至肾虚肺燥胃热俱现,从而发为消渴。故“消渴”病机主要在于阴津亏损,燥热偏胜,而以阴虚为本,燥热为标。进一步发展,则耗伤脾肾之气,可致气阴两虚,日久损伤脾胃之阳,可见阴阳两虚。
本研究结果表明,气阴两虚型和阴阳两虚型患者的病程较湿热困脾型和阴虚热盛型更长;在阴阳两虚型、气阴两虚型患者中,下肢动脉病可能更多见,且随着糖尿病病程的进展,下肢动脉病发病风险升高;阴阳两虚型和气阴两虚型患者,更易发生颅内动脉狭窄,且阴阳两虚型患者的发生率更高;下肢动脉狭窄程度越严重的患者,也越易出现颅内动脉狭窄。
纵观消渴病的自然发病过程,早期多形体肥胖,湿浊内停,日久化热伤津,发为阴虚热盛。形体消瘦者为素体阴虚热盛,阴愈虚则燥热愈盛,燥热愈盛则阴虚愈盛。阴虚日久,气亦耗伤,形成气阴两虚。气虚、阴虚日久,阳气随之亏虚,发展为阴阳两虚。而痰湿、血瘀又是消渴病的主要兼证,是下肢动脉病及颅内动脉狭窄发生和发展的病理基础。气阴两虚型治疗多以益气养阴、润燥生津为法,阴阳两虚型治疗多以温阳滋阴补肾为法,正如《景岳全书》言,“善补阳者,必于阴中求阳,则阳得阴助而生化无穷;善补阴者,必于阳中求阴,则阴得阳升而泉源不竭”。
对于阴阳两虚型、气阴两虚型的2型糖尿病患者,医务工作者更需做好宣教工作,进行中西医结合筛查,让患者重视脑血管及下肢血管疾病的诊治,早预防,早治疗。以自身保健和社区支持为主要内容,提倡合理膳食、经常运动、防止肥胖,给予2型糖尿病高危人群(阴阳两虚型和气阴两虚型患者)适当生活方式干预,可显著延迟颅内动脉狭窄和下肢动脉病的发生。
