2型糖尿病运用早期胰岛素强化治疗的效果观察
2016-07-09陈建林
陈建林
【摘要】 目的:分析研究2型糖尿病患者通过早期胰岛素强化治疗的方法以及效果,为临床提供依据。方法:选取2014年2月-2015年2月60例2型糖尿病患者资料实施回顾性分析,60例患者全部通过短程胰岛素泵强化治疗,记录患者治疗前以及治疗后的血糖控制情况、Homaβ胰岛素分泌指数和2型糖尿病早期病程的逆转情况。结果:60例患者中,治疗成功55例,治疗失败5例。对患者随访6个月,患者的空腹血糖、餐后2 h血糖、糖化血红蛋白、空腹胰岛素、餐后2 h胰岛素水平与治疗前比较,差异均有统计学意义(P>0.05)。结论:针对2型糖尿病患者通过早期胰岛素强化治疗,可以有效控制患者的血糖水平,使患者胰岛功能获得显著改善,大多数患者获得长时间不需要进行药物治疗的血糖稳定期,应该在临床中大力推广使用。
【关键词】 2型糖尿病; 治疗效果; 早期胰岛素强化治疗
中图分类号 R587.1 文献标识码 B 文章编号 1674-6805(2016)9-0029-03
【Abstract】 Objective:To analyze and study in patients with type 2 diabetes through early insulin intensive treatment methods and treatment effect,provide the basis for clinical.Method:The data of 60 patients with type 2 diabetes from February 2014 to February 2015 were retrospectively analyzed,all 60 cases by short-range intensively treated with insulin pump and record the patients before treatment and after treatment of blood glucose control,Homa beta insulin secretion index and reverse the situation of the early course of type 2 diabetes mellitus.Result:Among 60 cases,55 cases were successfully treated and 5 cases were failed.The patients were followed up for 6 months,the fasting blood glucose,postprandial 2 h blood glucose,glycosylated hemoglobin,fasting insulin,postprandial 2 h insulin levels were compared with those before treatment,the differences were statistically significant(P<0.05).Conclusion:For patients with type 2 diabetes through early insulin intensive treatment,can effectively control the patient's blood sugar level,make islet function in patients with significant improvement,most of the patients for long time dont need to do a blood sugar stability,drug treatment should be popularized in clinical use.
【Key words】 Type 2 diabetes; Treatment effect; Early insulin intensive therapy
First-authors address:Rongjun Hospital of Hubei Province,Changsha 410119,China
doi:10.14033/j.cnki.cfmr.2016.9.016
2型糖尿病患者的主要病理生理特点为胰岛β细胞功能出现分泌障碍,在骨骼肌、肝脏以及脂肪组织中胰岛素抵抗。我们国家很多临床研究显示,2型糖尿病患者实施胰岛素治疗,能够有效解除高血糖胰岛细胞毒性,提高胰岛素的敏感性,缓解胰岛素抵抗,使患者的血糖水平有效降低,一些患者能够获得临床缓解,通过饮食调节,将血糖控制在理想的水平[1-2]。为了研究胰岛素强化治疗对于2型糖尿病患者的治疗效果,本文选取60例2型糖尿病患者资料实施回顾性分析,60例患者全部通过短程胰岛素泵强化治疗,记录患者治疗前以及治疗后的血糖控制情况、Homaβ胰岛素分泌指数和对2型糖尿病早期病程的逆转情况,现将具体报告汇报如下。
1 资料与方法
1.1 一般资料
选取2014年2月-2015年2月60例2型糖尿病患者资料实施回顾性分析,60例患者全部符合WHO糖尿病诊断标准,其中男35例,女25例,年龄34~77岁,平均(52.4±3.6)岁,患者的空腹血糖大于10.0 mmol/L;60例患者排除1型糖尿病、严重感染、肝肾疾患、合并酮症酸中毒、心功能不全、恶性肿瘤、服用类固醇类药物以及甲状腺激素药物治疗患者。
1.2 方法
60例患者住院第1天实施饮食治疗以及糖尿病健康教育,住院第2天清晨为患者抽血进行血糖以及血浆胰岛素检测,与此同时检测患者的肝肾功能、血脂以及糖化血红蛋白等,之后给予患者口服葡萄糖75 g,2 h后抽血检测其血糖以及胰岛素水平。60例患者全部进行胰岛素泵治疗,泵用药物为诺和灵R,血糖控制目标:空腹血糖低于7.0 mmol/L,餐后2 h血糖低于10 mmol/L,通过血糖仪检测患者的血糖水平,按照血糖实际情况调整胰岛素用量,在治疗过程中主要以饮食指导以及运动指导为主,不采取口服降糖药进行治疗,两周后停止胰岛素治疗,仅给予患者饮食指导和运动指导[3-4]。患者出院后为其进行随访,在不服用任何降糖药物的前提下,检测患者空腹血糖、血浆胰岛素以及糖化血红蛋白。针对停止胰岛素治疗后1周空腹血糖低于7 mmol/L,餐后2 h血糖低于11 mmol/L患者为治疗成功,不为其进行口服降糖药物治疗,继续观察[5];针对停止胰岛素治疗后1周内空腹血糖多次高于7 mmol/L,餐后2 h血糖≥11 mmol/L患者为治疗失败,给予其口服降糖药物,患者在出院6个月进行复查[6]。
1.3 统计学处理
采用SPSS 22.0软件对所得数据进行统计分析,计量资料用均数±标准差(x±s)表示,比较采用t检验;计数资料以率(%)表示,比较采用字2检验。P<0.05为差异有统计学意义。
2 结果
通过两周胰岛素强化治疗,60例患者中治疗成功患者55例,治疗失败患者5例,治疗成功患者不进行口服降糖药物治疗,血糖依然保持在满意水平;5例治疗失败患者停止胰岛素治疗后血糖未达标,其中3例患者加用二甲双胍,3次/d,0.5 g/次,剩余
2例患者加用美吡达,3次/d,5 mg/次,二甲双胍,3次/d,
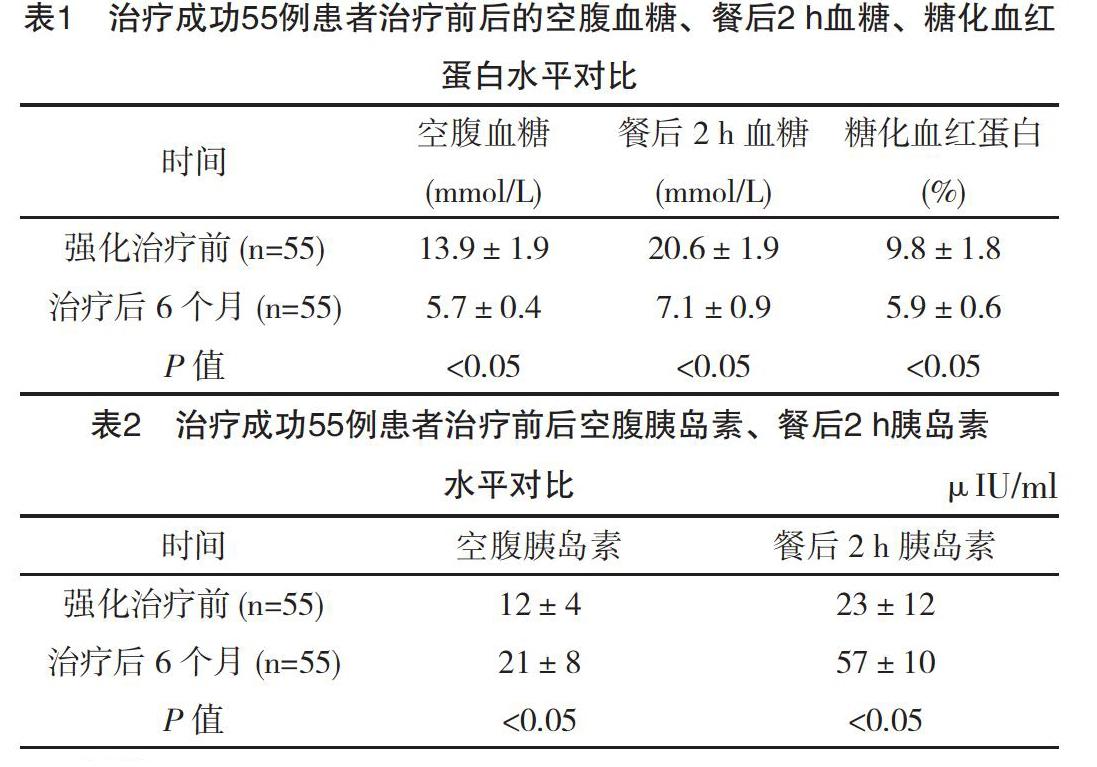
0.25 g/次;60例患者Homaβ胰岛素分泌指数治疗后为(187±12),显著高于治疗前的(31±18),两者比较差异有统计学意义(P<0.05);对患者随访6个月,患者的空腹血糖、餐后2 h血糖、糖化血红蛋白、空腹胰岛素、餐后2 h胰岛素水平与治疗前比较,差异均有统计学意义(P<0.05),详见表1和表2。
3 讨论
糖尿病早期,β细胞功能损害具有可逆型,所以,需要保护患者的β细胞功能,延长β细胞的衰竭,需要及早对患者进行血糖控制[7]。胰岛素泵可以模拟正常人胰岛分泌胰岛素模式,为患者进行胰岛素注射,保证24 h血糖得到良好的控制,有效控制患者餐后血糖,减少高血糖控制时间,快速清除高血糖毒性,使患者的血糖保持在最接近正常水平下[8]。通过对本文所选患者的研究显示,60例患者中,治疗成功55例,治疗失败5例,对患者随访6个月,患者的空腹血糖、餐后2 h血糖、糖化血红蛋白、空腹胰岛素、餐后2 h胰岛素水平与治疗前比较,差异均有统计学意义(P>0.05)。由此可见,2型糖尿病患者进行早期胰岛素强化治疗,可以使血糖获得良好的控制,改善患者胰岛功能,具有临床推广价值。
参考文献
[1]祝方,纪立农,韩学尧,等.短期胰岛素强化治疗诱导初诊2型糖尿病患者血糖长期良好控制的临床试验[J].中国糖尿病杂志,2003,11(1):5-9.
[2]包玉倩,贾伟平,朱敏,等.快速相胰岛素分泌功能的评价[J].中华内分泌代谢杂志,2012,20(2):129-131.
[3]张波,安雅莉,巩秋红,等.短期胰岛素强化治疗诱导2型糖尿病患者长期缓解的预测因素[J].中华内分泌代谢杂志,2007,23(2):134-138.
[4]张梅,邓尚平.2型糖尿病早期胰岛素应用的几个问题[J].中国糖尿病杂志,2005,13(6):471-472.
[5] World Health Organization.Definition,Diagnosis and Classification of Diabetes Mellitus and Its Complications: Part 1: Report of a WHO Consultation: Diagnosis and Classification of Diabetes Mellitus[J].Geneva,World Healt Org,2013,13(5):800.
[6]李光伟,潘孝仁.空腹血胰岛素、葡萄糖比值作为β细胞功能指数的可能性[J].中华内分泌代谢杂志,1998,14(4):232-235.
[7] Matthews D R,Hosker J P,Rudenski A S,et al.Homeostasis model assessment: insulin resistance and beta-cell function from fasting plasma glucose and insulin concentrations in man[J].Diabetologia,1985,28(7):412-419.
[8] Coutant R,Carel J C,Timsit J,et al.Insulin and the prevention of insulindependent diabetes mellitus[J].Diabetes Metab,2011,23(Suppl 3):25-28.
(收稿日期:2015-11-07)
