PD-L1和PD-1在外周T细胞淋巴瘤中的表达及临床意义
2016-06-28赵越卜庆
赵越,卜庆
PD-L1和PD-1在外周T细胞淋巴瘤中的表达及临床意义
赵越,卜庆
摘要:目的探讨程序性死亡1-配体(PD-L1)和程序性死亡因子-1(PD-1)在外周T细胞淋巴瘤(PTCL)组织中的表达及临床意义。方法采用免疫组织化学法检测51例PTCL组织(PTCL组)及20例淋巴结良性增生病变组织(对照组)中PD-L1和PD-1的表达情况,分析其表达与患者临床病理特征及预后之间的关系。结果PTCL组PDL1的阳性表达率高于对照组(74.51% vs 35.00%,χ2=9.662,P<0.05),PD-1的阳性表达率高于对照组(66.67% vs 25.00%,χ2=10.074,P<0.05)。PD-L1和PD-1的阳性表达率均仅在外周血不同乳酸脱氢酶(LDH)水平PTCL患者间差异有统计学意义(P<0.05)。PTCL患者经2个疗程CHOP或EPOCH方案化疗后,PD-L1阴性表达组化疗有效率(RR)优于阳性表达组(84.6% vs 47.4%,χ2=5.478,P<0.05),PD-1阴性表达组RR优于阳性表达组(82.4% vs 44.1%,χ2=6.755,P<0.05)。PD-L1阴性表达组的中位总生存期(OS)高于阳性表达组(29.8个月vs 17.6个月,χ2= 4.413,P<0.05);PD-1阴性表达组的中位OS高于阳性表达组(29.8个月vs 17.6个月,χ2=8.293,P<0.05)。结论PD-L1和PD-1在PTCL组织中均表达增高,且与患者外周血高LDH水平及化疗疗效差、生存期短有关,是判断PTCL化疗疗效欠佳及预后不良的因子。
关键词:外周T细胞淋巴瘤;程序性死亡1-配体;程序性死亡因子-1;免疫组织化学;Kaplan-Meiers评估
作者单位:桂林医学院附属医院肿瘤内科(邮编541001)
外周T细胞淋巴瘤(peripheral T-cell lymphoma, PTCL)在我国发病率较高,且侵袭性强、病情迁延、容易复发,无特异的预后评估标准[1],目前尚缺少特异性靶向治疗药物,预后不良[2]。因此,探讨新的治疗靶点及寻找更特异性的预后指标具有重要的临床意义。程序性死亡因子-1(programmed cell death factor-1,PD-1)作为B7家族的新成员,与程序性死亡1-配体(programmed death 1-ligad,PD-L1)结合后可以帮助肿瘤细胞逃避免疫杀伤[3]。PD-L1/PD-1通路在多种淋巴瘤中均有研究,如:经典型霍奇金淋巴瘤[4]、原发性纵隔大B细胞淋巴瘤[4]、血管免疫母细胞淋巴瘤[5-6]、外周T细胞淋巴瘤非特殊型[6]、间变性淋巴瘤激酶(ALK)阴性的间变大细胞淋巴瘤[6]和滤泡性淋巴瘤[7]。但PD-L1/PD-1通路在PTCL组织中的表达尚具有争议。目前国内外对PD-L1、PD-1在PTCL组织中的表达及与患者临床病理特征和预后之间的关系研究较少。本研究检测PD-L1 和PD-1在PTCL组织和淋巴结良性增生病变组织中的表达情况,分析PD-L1和PD-1与PTCL患者临床病理特征及预后之间的关系。
1 资料与方法
1.1一般资料选择2009年1月—2014年12月桂林医学院附属医院收治的临床资料完整、病理科存档的PTCL石蜡标本51例(PTCL组),淋巴结良性增生病变石蜡标本20例(对照组)。患者取标本前未接受任何放化疗。按照2008年WHO分型标准及Ann Arbor会议(1970年)的分期方案进行分型、分期及国际预后指数(IPI)预后评分。PTCL标本中非特殊型18例,间变大细胞淋巴瘤11例,血管免疫母细胞淋巴瘤7例,结外NK/T细胞淋巴瘤15例。51例患者均有完整的随访资料,并以电话、信件等形式全部进行随访,随访截止日期为2015年7月1日,随访7.1~73.2个月,中位随访时间34.7个月。采用实体瘤的疗效评价标准1.1版(RECIST 1.1)评估标准分为完全缓解(CR)、部分缓解(PR)、稳定(SD)、进展(PD),总有效率(RR)=(CR+PR)例数/总例数× 100%;总生存期(OS),即从疾病确诊到死亡或随访截止的时间。
1.2免疫组织化学检测方法所有标本采用10%中性福尔马林固定,常规石蜡包埋,4 mm厚连续切片。采用Elivison二步法检测,兔抗人PD-L1单克隆抗体(稀释度为1∶50),兔抗人单克隆抗体PD-1(稀释度为1∶100),二抗为即用型,购自中杉金桥公司。实验步骤严格按照各试剂说明书进行。阳性对照采用已知的阳性切片,阴性对照采用PBS代替一抗。
1.3阳性结果判断PD-L1和PD-1阳性结果判断参照韩丽娟等[3]的标准,并适当调整。以细胞质或细胞膜出现黄至棕褐色颗粒为阳性显色,结合染色强度和阳性细胞百分率来评定阳性表达病例。随机读取5个高倍视野(×400倍),每个视野计数100个细胞,阳性细胞率=阳性细胞数/观察细胞数×100%。<10%为1分,10%~50%为2分, 51%为3分。染色强度:无着色为0分,淡黄色为1分,棕黄色为2分,棕褐色为3分。将阳性细胞率的得分和染色强度得分相乘即为最后得分: 3分为阴性表达,>3分为阳性表达。细胞质或细胞膜上任一项阳性均为阳性表达。
1.4统计学方法应用SPSS 19.0统计软件进行分析,计数资料以例(%)表示,组间比较采用χ2检验,生存数据采用Ka⁃plan-Meier生存分析并绘制生存曲线,应用Log-rank检验。P<0.05为差异有统计学意义。
2 结果
2.1 PD-L1、PD-1在对照组和PTCL组的表达情况对照组PD-L1、PD-1主要表达于淋巴细胞的细胞质和细胞膜,多呈弥漫性分布;PTCL组PD-L1主要表达于肿瘤细胞的细胞膜,多呈弥漫性分布,PD-1主要表达于肿瘤细胞的细胞质和细胞膜,多呈弥漫性分布,见图1。PD-L1、PD-1在PTCL组中的阳性表达率均明显高于对照组(P<0.05),见表1。2.2 PD-L1、PD-1的表达与PTCL患者临床病理特征的关系不同外周血乳酸脱氢酶(LDH)水平患者间PD-L1和PD-1的阳性表达率差异均有统计学意义(均P<0.05),不同性别、年龄、疾病分期、ECOG评分、结外受累位点数量、有无B症状、有无骨髓浸润、IPI评分及肿瘤亚型间PD-L1和PD-1的阳性表达率差异均无统计学意义,见表2。
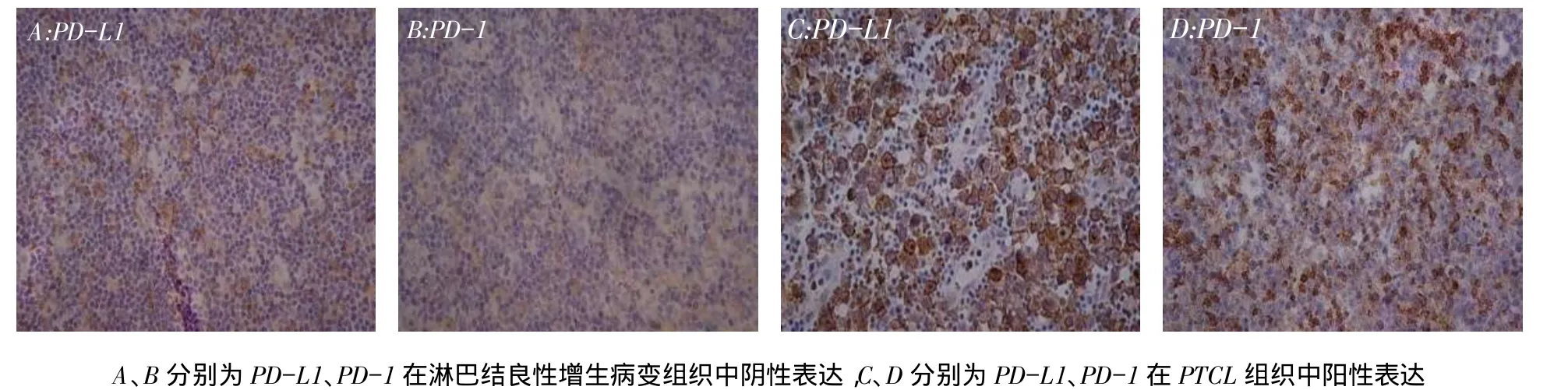
Fig.1 The expressions of PD-L1 and PD-1 in PTCL and benign proliferative lymph node tissues(IHC,×400)图1 PD-L1、PD-1在PTCL组织和淋巴结良性增生病变组织中的表达(IHC,×400)

Tab. 1 Comparison of positive expressions of PD-L1 and PD-1 between control group and PTCL group表1 PD-L1、PD-1在对照组和PTCL组中的阳性表达情况比较 例(%)
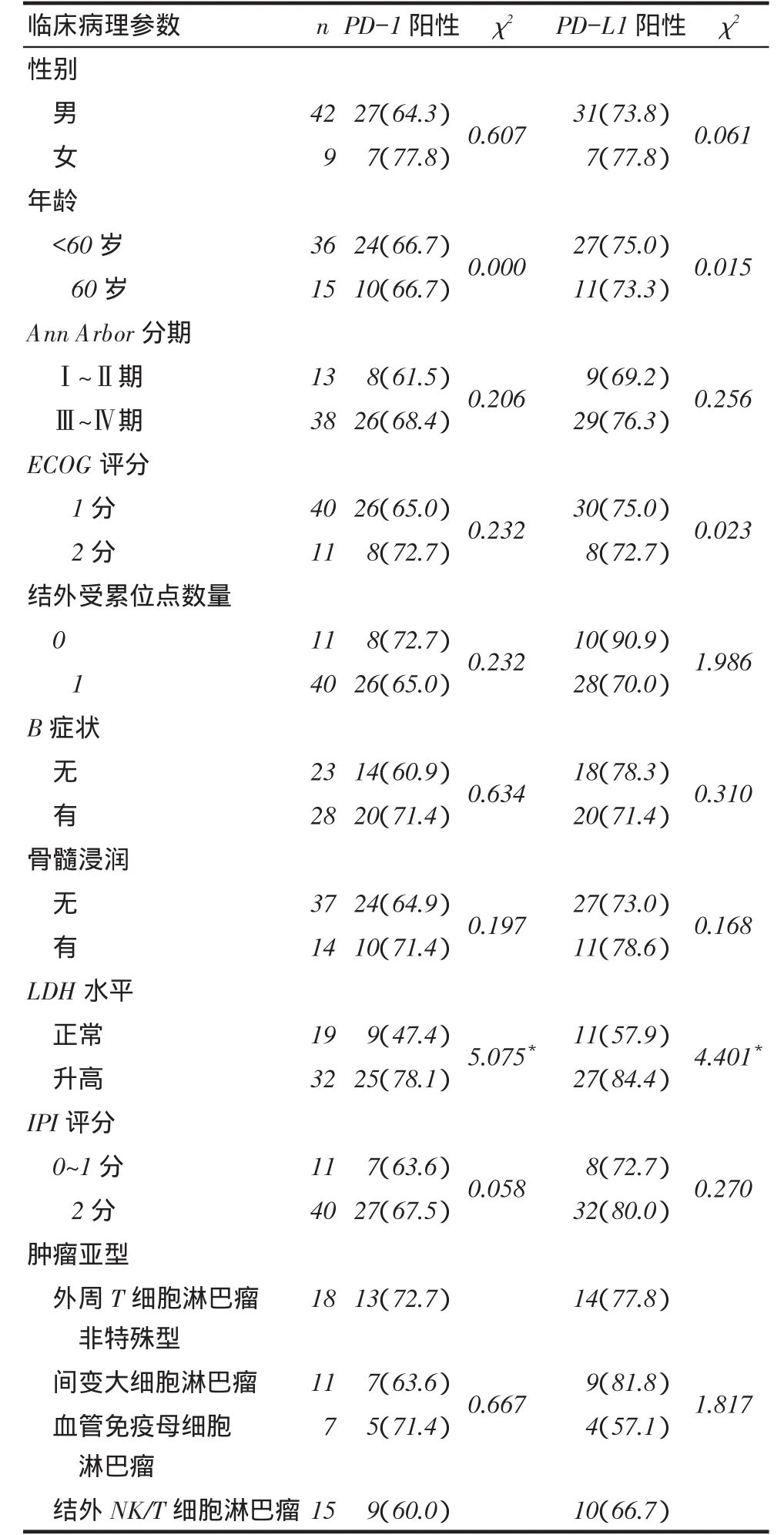
Tab. 2 The relationship between the expression levels of PD-L1 and PD-1 and different clinicopathological characteristics in PTCL group表2 PD-L1、PD-1的表达与PTCL患者临床病理特征之间的关系 例(%)
2.3 PD-L1、PD-1的表达与PTCL患者预后的关系2.3.1近期疗效51例患者采用CHOP方案29例、ECHOP方案22例,化疗2个疗程后评估疗效,CR 16例,PR 13例,SD 8例,PD 14例。PD-L1阴性表达组RR(11/13,84.6%)高于阳性表达组(18/38,47.4%),差异有统计学意义(χ2=5.478,P<0.05);PD-1阴性表达组RR(14/17,82.4%)高于阳性表达组(15/34,44.1%),差异有统计学意义(χ2=6.755,P<0.05)。
2.3.2远期疗效51例患者中,PD-L1阳性表达组4例存活,阴性表达组全部死于原发病。阴性表达组和阳性表达组的中位生存期分别为29.8个月、17.6个月,差异有统计学意义(χ2=4.413,P<0.05),见图2。PD-1阴性、阳性表达组均有2例存活,阴性表达组和阳性表达组的中位生存期分别为29.8个月、17.6个月,差异有统计学意义(χ2=8.293,P<0.05),见图3。
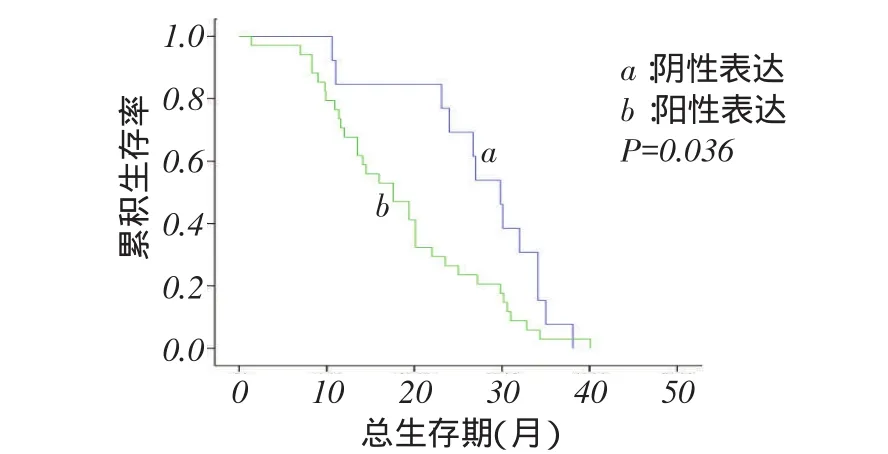
Fig. 2 Kaplan-Meier survival curves for negative and positive PD-L1 expression groups图2 PD-L1阴性表达与阳性表达组的生存分析
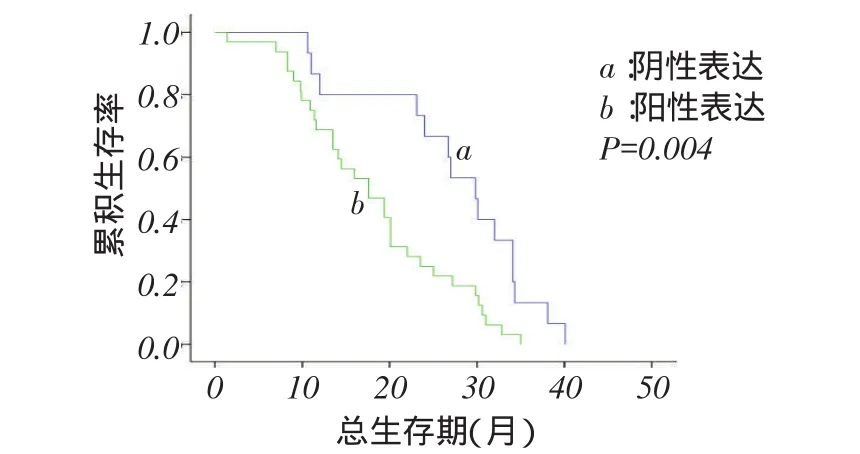
Fig. 3 Kaplan-Meier survival curves for negative and positive PD-1 expression groups图3 PD-1阴性表达与阳性表达组的生存分析
3 讨论
PD-L1可在多种人类肿瘤中表达,如恶性黑色素瘤、直肠癌、胰腺癌、肝细胞癌和卵巢癌等,且与临床预后较差有关[4]。PD-L1/PD-1通路在淋巴瘤中的表达及其临床意义也受到了越来越多的重视。关于PTCL不同亚型中PD-L1、PD-1的表达情况目前尚具有争议,而且目前国内外PD-L1和PD-1在PTCL组织中的表达及与患者临床病理特征和预后之间的关系的研究较少。
本研究PTCL组织中的PD-L1和PD-1的表达水平明显高于淋巴结良性增生病变组织,表明PDL1/PD-1通路在PTCL的发生、发展中起着重要的作用。已有研究发现,PD-1可阳性表达于血管免疫母细胞淋巴瘤组织,而在其他外周淋巴瘤亚型中却没有阳性表达[5]。与此结果不同的是,Krishnan等[6]的研究发现PD-1在血管免疫母细胞淋巴瘤、外周T细胞淋巴瘤非特殊型和ALK阴性的间变大细胞淋巴瘤组织中均明显高表达,与本研究中PD-L1和PD-1 在4种PTCL亚型中均弥漫高表达的结论一致。国内有研究表明在NK/T细胞淋巴瘤组织中,PD-L1主要表达于肿瘤细胞细胞膜[8],PD-L1表达于NK/T细胞淋巴瘤组织中肿瘤细胞和间质细胞的胞质和胞膜上,PD-1表达于在肿瘤间质淋巴细胞胞质和胞膜上[3]。本研究发现PD-L1主要表达于PTCL(包括NK/T细胞淋巴瘤在内)肿瘤细胞的细胞膜,PD-1主要表达于PTCL肿瘤细胞的细胞膜和细胞质。这可能是由于所选用抗体的质量及敏感度不同及蜡块组织不全等原因造成的,需要进一步证实。本研究结果显示,外周血LDH水平不同患者间PD-L1和PD-1的阳性表达率差异均有统计学意义,不同性别、年龄、疾病分期、ECOG评分、结外受累位点数量、有无B症状、有无骨髓浸润、IPI评分及肿瘤亚型间PD-L1 和PD-1的阳性表达率差异均无统计学意义。而韩丽娟等[3]的研究结果表明,在NK/T细胞淋巴瘤组织中PD-L1的表达水平与分期、LDH均呈正相关,与IPI评分、临床疗效呈负相关,而与性别、年龄无明显相关性。李军[8]的研究未见PD-L1的表达水平与患者的性别、年龄、IPI评分、B症状、LDH水平及Ann Arbor分期之间的相关性。但以上两项研究并没有研究说明PD-1表达与患者临床病理特征的关系。目前,PD-L1和PD-1在PTCL组织中的表达与患者临床病理特征的关系研究结论不一致,可能与所用组织不同及样本含量少等因素有关。国内外尚鲜见PD-L1和PD-1与化疗疗效与预后方面的研究。本研究探讨了PD-L1和PD-1在PTCL组织中的表达水平与患者近期疗效和远期生存情况,结果显示阳性表达者化疗疗效欠佳。因本研究样本量较少,仍需进一步扩大样本量证实。
因此,检测PTCL患者组织中PD-L1、PD-1的表达对评估预后及化疗效果有一定的参考价值,具体机制需进一步研究。
参考文献
[1] Li YL, Bu Q. The expression and significance of MDSCs in peripher⁃al blood in patients with peripheral T cell lymphoma[J]. Tianjin Med J, 2015, 43(3):282-284. [李艳丽,卜庆.外周T细胞淋巴瘤患者外周血中髓源性抑制细胞的表达及意义[J].天津医药, 2015, 43(3):282-284].doi:10.11958/j.issn.0253-9896.2015.03.016.
[2] Wang J, Chen J, Gao L, et al. Analysis of clinical characteristics and prognosis of peripheral T-cell lymphoma(PTCL)in elderly patients[J]. Med JChin PLA, 2014, 39(11):893-897.[王瑾,陈洁,高磊,等. 63例老年外周T细胞淋巴瘤的临床特征及预后分析[J].解放军医学杂志,2014,39(11):893-897].doi:10.11855/j.issn.0577-7402.2014.11.10.
[3] Han LJ, Li RP, Chen XF, et al. The expression and clinical signifi⁃cance of B7 family molecules and their receptor PD-1 in human NK/T-cell lymphoma[J]. Chin J Clin Oncol, 2014, 41(6):363-367.[韩丽娟,李汝平,陈新峰,等. B7家族及其受体PD-1在人NK/T细胞淋巴瘤中的表达及临床意义[J].中国肿瘤临床, 2014, 41(6): 363-367]. doi:10.3969/j.issn.1000-8179.20130931.
[4] Green MR, Monti S, Rodig SJ, et al. Integrative analysis reveals se⁃lective 9p24.1 amplification,increased PD-1 ligand expression,and further induction via JAK2 in nodular sclerosing Hodgkin lympho⁃ma and primary mediastinal large B-cell lymphoma[J].Blood, 2010, 116(17): 3268-3277. doi: 10.1182/blood-2010-05-282780.
[5] Yu H, Shahsafaei A, Dorfman DM. Germinal-center T-helper-cell markers PD-1 and CXCL13 are both expressed by neoplastic cells in angioimmunoblastic T- cell lymphoma[J]. Am J Clin Pathol, 2009, 131(1):33-41. doi: 10.1309/AJCP62WRKERPXDRT.
[6] Krishnan C, Warnke RA, Arber DA, et al. PD-1 expression in T-cell lymphomas and reactive lymphoid entities:potential overlap in staining patterns between lymphoma and viral lymphadenitis[J]. Am J Surg Pathol, 2010, 34(2):178-189. doi: 10.1097/PAS.0b013e3181cc7e79.
[7] Yang ZZ, Grote DM, Ziesmer SC, et al. PD-1 expression defines two distinct T-cell sub-populations in follicular lymphoma that dif⁃ferentially impact patient survival[J]. Blood Cancer J, 2015, 5(2): e281. doi:10.1038/bcj.2015.1.
[8] Li J. Expression and significance of Ku80, PDGFR-α and PD-L1 in nasal NK/T-cell lymphoma [D]. Hunan:Central South University, 2014. [李军. Ku80、PDGFR-α及PD-L1在鼻NK/T细胞淋巴瘤中表达及意义[D].湖南:中南大学, 2014].
(2015-09-14收稿2015-11-09修回)
(本文编辑李国琪)
The expressions and clinical significance of PD-L1 and PD-1 in peripheral T-cell lymphoma
ZHAO Yue, BU Qing
Department of Oncology, Guilin Medical University Affiliated Hospital, Guilin 541001, China Corresponding Author E-mail: buqing1993@qq.com
Abstract:Objective To investigate the expression levels and clinical significance of programmed cell death 1 ligand (PD-L1) and programmed cell death factor-1 (PD-1) in peripheral T-cell lymphoma (PTCL). Methods Immunohistochem⁃istry was used to detect expression levels of PD-L1 and PD-1 in PTCL (test group, n=51) and benign proliferative lesions of lymph node tissues (control group, n=20). The correlations of PD-L1 and PD-1 expressions with clinical pathological param⁃eters and prognosis were analyzed between two groups. Results The expression level of PD-L1 was significantly higher in PTCL group than that in control group (74.51% vs 35.00%,χ2=9.662, P<0.05). The positive expression of PD-1 was signifi⁃cantly higher in PTCL group than that in control group (66.67% vs 25.00%,χ2=10.074, P<0.05). There were significant dif⁃ferences in PD-L1 and PD-1 expressions between different peripheral lactate dehydrogenase (LDH) levels of PTCL group (P<0.05). After two cycles of CHOP or ECHOP treatments, the response rate (RR) was higher in PD-L1 negative group than that in positive group (84.6% vs 47.4%,χ2=5.478, P<0.05), and RR was higher in PD-1 negative group than that in positive group(82.4% vs 44.1%,χ2=6.755, P<0.05). The median overall survival (OS) time was higher in PD-L1 negative group than that in positive group (29.8 months vs 17.6 months,χ2=4.413, P<0.05) and the median OS time was higher in PD-1 negative group than that in positive group (29.8 months vs 17.6 months,χ2=8.293, P<0.05). Conclusion There are high expression levels of PD-L1 and PD-1 in peripheral T-cell lymphoma, which is closely related with the elevated LDH in peripheral blood, poor response rate and shorter OS. Therefore, the expression levels of PD-L1 and PD-1 can be used as factors of worse effect of chemotherapy and poor prognosis.
Key words:peripheral T-cell lymphoma; programmed death 1-ligad; programmed cell death factor-1; immunohisto⁃chemistry; Kaplan-Meiers estimate
中图分类号:R733.4
文献标志码:A
DOI:10.11958/20150169
基金项目:广西壮族自治区卫生和计划生育委员会自筹经费科研课题(Z2015368)
作者简介:赵越(1989),女,硕士在读,主要从事恶性肿瘤的基础与临床研究
通讯作者E-mail:buqing1993@qq.com
