重症急性胰腺炎预防非计划拔管53例的护理
2016-06-18陈香萍庄一渝史长文
陈 凤,陈香萍,庄一渝,史长文,吴 俊
(浙江大学医学院附属邵逸夫医院,浙江杭州 310016)
重症急性胰腺炎预防非计划拔管53例的护理
陈凤,陈香萍,庄一渝,史长文,吴俊
(浙江大学医学院附属邵逸夫医院,浙江杭州310016)
摘要:总结53例重症急性胰腺炎患者预防非计划拔管的护理。通过多学科合作预防谵妄,识别重要管道,改进导管固定方式与约束工具,开展床边盲放鼻肠管新技术,翻身前Time Out,即翻身前暂时停止手中工作,检查所有管道的安全性等多种护理措施。53例患者无1例发生非计划拔管。
关键词:胰腺炎;非计划拔管;护理
doi:10.3969/j.issn.1671-9875.2016.04.011
重症急性胰腺炎(severe acute pancreatitis,SAP)是一种常见的临床急腹症,具有病情凶险、预后不良、治疗棘手、并发症多等特点,目前病死率仍高达22%左右[1]。近年来对SAP的治疗,在病变早期以内科综合治疗为主,通过留置中心静脉导管行液体复苏,留置鼻肠管行早期营养支持,留置双套管行腹腔灌洗,留置血液透析管行血液滤过,重症胆源性胰腺炎早期通过内镜介入,如内镜下逆行胰胆管造影术(ERCP)放置鼻胆管等治疗,使患者顺利度过急性反应期,仅少数SAP患者需要手术治疗。由于患者身上留置多种管道作为治疗和观察病情的重要手段,因此在护理方面做好预防非计划拔管的发生是治疗关键。2014年1月至12月,本院ICU通过多学科合作对SAP患者预防非计划拔管的常规护理进行了多项改进,取得了较好的临床护理效果,现报告如下。
1临床资料
1.1一般资料本组53例,男24例,女29例;年龄32~91岁,平均年龄56岁;依据美国胃肠病学会急性胰腺炎临床处理指南(2013版)[2]诊断标准诊断为SAP;发病原因:胆道疾病28例,高脂血症21例,饮酒暴食3例,ERCP术后1例。
1.2治疗及转归本组患者均予禁食、持续胃肠减压、营养支持及使用抑制胰液分泌药物、抗生素、激素等治疗,留置了深静脉导管、动脉测压管、胃管及导尿管,其中21例伴有急性低氧血症或呼吸困难给予气管插管机械通气,15例放置了双套管进行腹腔灌洗,30例放置血液透析管行血液滤过治疗,25例放置了鼻肠管进行肠内营养支持,1例腹腔出血的患者进行了手术治疗。经上述治疗,3例因继发多脏器功能衰竭、严重肺部感染抢救无效死亡,5例因经济原因放弃治疗自动出院,45例好转。平均ICU住院时间15 d,平均住院时间22 d;治疗期间,加强管道护理,采用预防谵妄,识别重要管道,改进导管固定方式,改进约束工具,开展床边盲放鼻肠管新技术等措施,无1例意外拔管发生。
2护理
2.1预防谵妄SAP患者由于自身因素(年龄、基础疾病、心理、基础认知)、重症疾病因素(休克、感染、低氧血症、代谢紊乱、脱水)、医源性因素(环境、约束、苯二氮卓类药物使用、睡眠剥夺、有创操作)等极易诱发谵妄。根据2013美国ICU成年患者疼痛、躁动、谵妄处理指南[3],集束干预策略是预防谵妄十分有效的循证手段,其成功实施需要多学科有效合作,因此本院在ICU内成立了由医生、护士、呼吸治疗师、康复理疗师相互合作的治疗团队。
2.1.1机械通气患者有文献报道,ICU内机械通气的成人患者谵妄的发生率高达70%~80%[4],且谵妄会导致非计划拔管率增加[5]。参照冯洁惠等[6]和国外学者[7-8]提出的集束干预策略制定措施,内容包括每日唤醒并自主呼吸、镇静剂和镇静水平选择、谵妄监测、早期活动。
2.1.1.1每日唤醒并自主呼吸评估患者有无每日唤醒禁忌证,每日唤醒禁忌证:活动性癫痫,酒精戒断综合征,因烦躁焦虑而增加镇静剂的患者,使用肌松剂患者,过去24 h内发生心肌缺血患者,颅内高压患者,呼气末正压(PEEP)>10 cmH2O。在排除禁忌证后实施唤醒计划,每天查房前停止泵入镇静、镇痛药物,使患者完全清醒能完成一些简单的指令性动作,如眨眼睛、伸手指等,对于一般状况较差,无法达到完全清醒的患者,以生命体征有明显变化(如出现血压升高、脉搏加快或不自主运动增加)为唤醒目的,然后重新以原来剂量的一半开始给药并逐渐调整至预期镇静目标。每日查房也是实施唤醒计划时期,医生、护士、呼吸治疗师共同评估患者的自主呼吸,呼吸治疗师实施评价自主呼吸试验。本组21例机械通气患者均使用大剂量丙泊酚持续微泵泵入,为防止停药后应激或躁动导致意外拔管,在唤醒期间给予小剂量右美托咪定替代,期间均未出现躁动现象。
2.1.1.2镇静剂和镇静水平选择有研究表明使用苯二氮卓类药物可能是成年ICU患者发生谵妄的危险因素,轻度镇静可以改善临床预后(如缩短机械通气时间和ICU住院时间)[3]。为此,医生在选择镇静剂时,尽量使用右美托咪定和丙泊酚等非苯二氮卓类药物,设定镇静目标并开具医嘱,维持镇静评分(RASS)[9]在0~-2分之间的浅镇静水平。护士每小时对患者进行镇静评分并准确记录,保持患者浅镇静水平。本组21例机械通气患者的机械通气时间为4~70 d,期间均使用丙泊酚或丙泊酚联合右美托咪定镇静,维持RASS评分在0~-2分之间。
2.1.1.3谵妄监测用ICU谵妄评估诊断表(CAM-ICU)和RASS评估和监测患者谵妄的病情发展,实施每班评估;确认阳性的患者报告医生,识别并处理引起谵妄的原因及对症治疗。本组8例患者CAM-ICU阳性,即发生了谵妄。
2.1.1.4早期活动早期活动可减少ICU谵妄的发生及持续时间,缩短住ICU及住院时间[10]。胰腺炎患者早期活动纳入标准:对声音刺激有反应(RASS>-3),呼吸机设置氧浓度<60%,PEEP<10 cmH2O,至少2 h内血管活性药物未加量,未发生急性心肌缺血,未发生心律失常,无需使用抗心律失常药物;排除活动禁忌证,如开腹治疗。ICU内配置康复理疗师1人,每日评估患者,一旦达到早期活动纳入标准,则协助患者进行早期活动,并严密监视生命体征,如出现血流动力学不稳定、明显人机不同步、考虑有心肌缺血及摔倒等立即中止活动,直至可再进行早期活动;早期活动内容:即根据患者的意识、病情、肌力在严密监护下逐级进行4步运动锻炼[11]。本组2例有早期活动禁忌证,19例严密遵循4步运动锻炼法锻炼。
2.1.2非机械通气患者非机械通气、病情相对稳定的患者,在进行宣教时,尽量使用通俗易懂的语言强调管道滑出的危害性,以取得患者的信任与配合,减轻焦虑躁动情绪,降低自行拔管概率。为转移患者对管道的注意力,本科护士特别设计与制作了一块大小约40 cm×50 cm的功能布,见图1,材料为柔软棉布,分别缝上拉链、粘扣带、3条细绳,有纽扣和纽扣眼的布条,2条长带,小口袋和有一排小洞的布条等。让患者在清醒无聊的时候拉拉链,粘胶带,编辫子,扣纽扣,打蝴蝶结,系鞋带,用放在小口袋的餐巾纸为自己擦口水等,同时锻炼手指的精细功能。本组32例非机械通气患者病情相对稳定,身上留置的管道较少,对其进行耐心宣教,其中12例使用了转移注意力的功能布,反应良好,而且无1例发生谵妄。
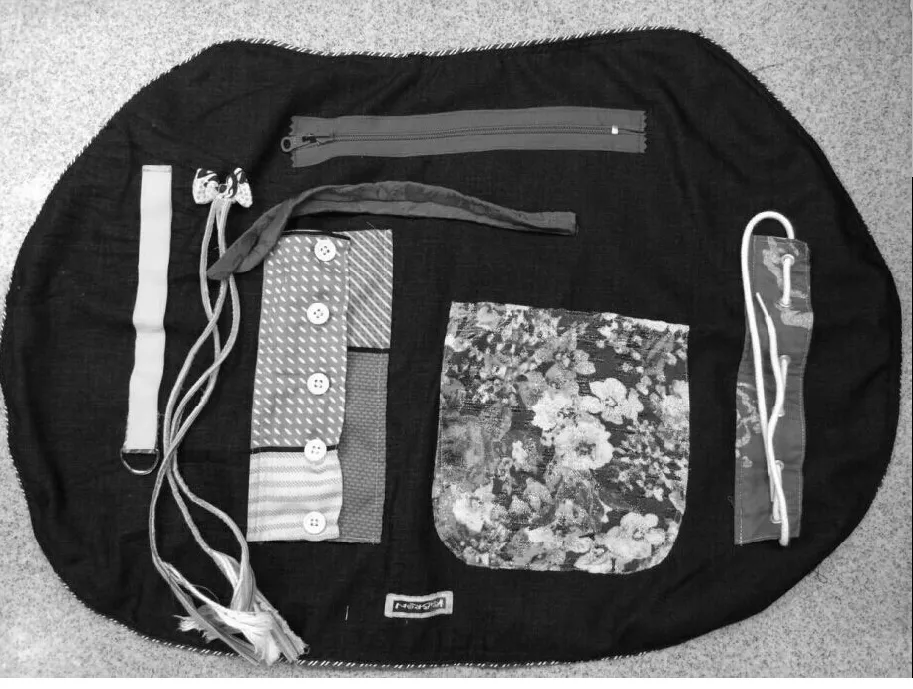
图1 转移注意力的功能布
2.2识别重要管道为减少非计划拔管发生率及不良后果,将导管分为重要管道和普通管道,实行分类护理。医生护士一起通过文献检索、部门病例回顾、头脑风暴制定了重要管道界定原则:重置困难,拔管后会导致严重并发症。任何管道只要符合其中一项或者两项,就被界定为重要管道。根据患者的管道情况,界定气管插管、气切套管特别是气管切开术后7 d内的气切套管、鼻胆管、血液透析管、在B超或CT引导下放置的引流管、手术中放置的引流管等为重要管道。对于气管插管和气切套管,每班检查导管固定情况,系带松紧度和深度,防止呼吸机环路牵拉;鼻胆管用皮尺测量外露部分长度并做好记录,用记号笔在近鼻孔处的导管上画线做记号,用鼻贴在鼻和一侧脸颊上固定并用系带以双套结的方式绕颈1周打结固定;血液透析管、在B超或CT引导下或手术中放置的引流管,必须有缝线,妥善固定,并每小时检查导管的刻度和固定情况;对重要管道,用红色A4纸打印该管道的名称并张贴在床边监护仪下方,以警示提醒所有医护人员;对所有管道特别是重要管道做到交接清楚、观察到位、措施得当与护理规范。加强人员管理,每班设护理组长2名,将患者分成两组,每位护理组长分管一组,从而更好地识别组内重要管道,查看固定情况并提醒床边护士,特别是低年资护士。由于胰腺炎患者一般体型肥胖、脖子粗短,气切套管极易在翻身或受牵拉时滑出,为使护士快速准确识别气切套管移位,在等待医生和呼吸治疗师到达前采取积极有效措施,医生、护士、呼吸治疗师集体讨论后制定出了气切套管移位的处理流程,见图2。本组12例气管切开患者中,3例患者的脖子非常粗短,易出现滑出意外,按图2操作,就能快速准确做出判断,采取有效措施,防止患者发生窒息。
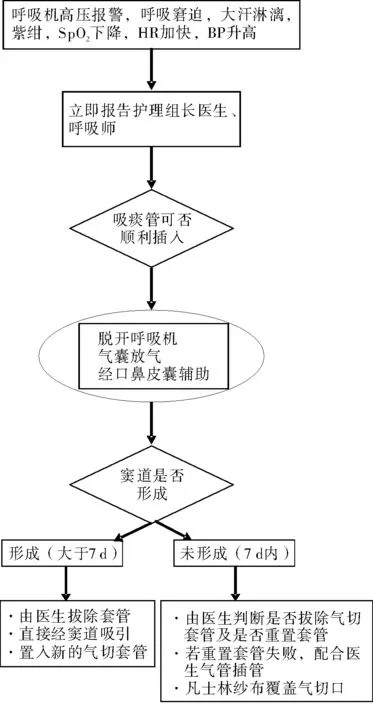
图2 气切套管移位处理流程
2.3改进导管固定方式管道安全护理,除了有良好的责任心外,还需要一定的技术支撑。为此,对导管的固定方式作了以下改进:将“爪形”贴应用于引流管及血液透析管、经外周置入的中心静脉导管(PICC)、中心静脉导管(CVC),即将粘性良好的3M胶布剪成爪形,左右两边胶布固定在患者的体表,中间一条缠绕在导管上,导管的穿刺口用3M薄膜敷贴固定;PICC、CVC的另一种固定方法为使用思乐扣固定装置(statlock),将PICC或CVC的固定翼与statlock固定后,再将statlock粘于患者的皮肤上;经口气管插管的固定:先用布胶将气管插管和牙垫固定增加摩擦力,用系带以双套结方式系紧布胶缠绕处的插管,经双侧面颊部至耳廓环绕1圈打结,再将另1条系带两端分别在两边耳后穿过第1条系带打结在头顶;气管切开患者如果脖子粗短,建议医生将气切套管两边的翼缝线固定。本组3例脖子非常粗短患者的气切套管采用了将气切套管两边的翼缝线固定方式,未发生非计划拔管。
2.4改进约束工具身体约束可以保护患者安全,预防非计划性拔管,保证治疗护理顺利进行,在ICU中使用率较高[12]。约束前与患者及其家属进行沟通,告知使用约束带的必要性,并在知情同意书上签字,以免发生纠纷。患者使用腕部约束带后,双手还具有一定活动度,容易抓住手边的引流管造成意外拔管,予使用防抓手套(见图3),材料为网状布料,透气性好,其中一面置有防抓板,并有个环可将中指扣住,防止手掌翻转,同时,这款手套的头端是拉链,便于观察指端末梢情况,而且患者戴上后,可以有效防止抓住导管,预防拔管,当患者发生兴奋型谵妄,可以在使用约束防抓手套的同时使用腕部约束带。本组20例患者经评估有躁动、意识不清、不合作情况,使用约束防抓手套,未发生抓管拔管现象。

图3 约束防抓手套
2.5开展床边盲放鼻肠管技术肠内营养支持在SAP治疗中的作用已普遍认可。早期肠内营养支持能改善SAP患者的营养状况,保护肠屏障功能,减少肠道细菌移位调节炎性介质反应,降低住院费用[13]。之前,本科SAP患者营养管的建立是由消化科医生在胃镜引导下置入。现在,采用美国CORPAK鼻肠管经鼻无创放置,作为SAP患者的营养管。置管时遵循3个“10”原则,即10 mg甲氧氯普胺、等待10 min、体外只保留10 cm。置管前向患者做好解释工作,为患者静脉缓慢注射10 mg甲氧氯普胺;将患者置于坐位或半坐卧位,预测量营养管到胃的长度(从鼻尖到耳垂再到胸骨剑突处大约55~65 cm),作一标识,用温开水浸泡导管及顶端,以激活水性活C-19润滑剂;甲氧氯普胺注射10 min后,选择合适的鼻孔置管,置管长度到达标识处后,听气过水声或抽取体液测定pH值来确定导管已在胃内,继续轻柔缓慢地向前推进导管,直到导管外露10 cm后,通过对比气过水声,如果脐周强于胃部,或抽取出的体液pH值在6~7之间,确定营养管已进入小肠,撤除导丝,妥善固定,立即行床边腹部平片,确认营养管在十二指肠或空肠,为置管成功。置管成功后用鼻贴固定营养管,再用系带以双套结方式绕颈1周打结。本组25例使用CORPAK留置营养管,其中24例在置管后经腹部平片确认在十二指肠或空肠内,1例未成功,成功率为96%。
2.6翻身前Time OutTime Out意为“术前暂停”,指在手术或麻醉即将开始之前,参与手术的所有医护人员都暂时停止手中的工作,共同完成最后患者的确认工作[14],以确保在正确的患者、正确的部位实施正确的手术。本科将这个核对制度应用于SAP患者的翻身,在每次翻身之前,护士和护工一起Time Out,目的是理顺管道,避免管道牵拉,防止因医护人员操作不当导致意外拔管。本组53例患者均在翻身前Time Out,未发生因医护人员操作不当导致意外拔管。
3小结
非计划拔管的预防是护理SAP患者工作的重要部分。如果护理不当,一旦发生非计划拔管,可能造成损伤、延长住院时间、增加患者花费,甚至导致死亡,带来医患纠纷的隐患。预防措施主要为通过多学科合作,预防谵妄发生,对管道进行分类护理,加强对重要管道的管理;使用合适的约束工具进行有效约束,采用先进的固定方式,开展新技术,翻身前Time Out等,以避免意外拔管的发生,减少患者的痛苦,促进患者康复。
参考文献:
[1] Mounzer R,Langmead CJ,Wu BU,et al.Comparison of existing clinical scoring systems to predict persistent organ failure in patients with acute pancreatitis[J].Gastroenterology,2012,142(7):1476-1482.
[2] 钱安瑜,张茂.美国胃肠病学会急性胰腺炎临床处理指南(2013版)[J].中华急诊医学杂志,2013,22(12):1324-1325.
[3] 杨磊,张茂.2013美国ICU成年患者疼痛、躁动、谵妄处理指南[J].中华急诊医学杂志,2013,22(12):1325-1326.
[4] Schlemann A,Hadzidiakos D,Spies C.Managing ICU delinum[J].Curr Opin Crit Care,2011,17(2):131-140.
[5] Michele CB,Eduard EV,William JB.Critical Care Nurses’ role in implementing the “ABCDE Bundle” into practice[J].Critical Care Nurse,2012,32(2):35-48.
[6] 冯洁惠,高春华,徐建宁.集束干预策略应用于机械通气镇痛镇静患者的效果评价[J].中华护理杂志,2012,47(7):599-602.
[7] Pandharipande P,Banerjee A,Mcgrane S,et al.Liberation and animation for ventilated ICU patients:the ABCDE bundle for the back-end ofcritical care[J].Crit Care,2010,14(3):157.
[8] Morandi A,Brummel NE,Ely W.Sedation,delirium and mechanical ventilation:the 'ABCDE' approach[J].Current Opinion in Critical Care,2011,17(1):43-49.
[9] Martin J,Heymann A,Basell K,et al.Evidence and consensus-based German guidelines for the management of analgesia,sedation and delirium in intensive care-short version[J].Gms German Medical Science,2010,8(2):2.
[10] Needham DM,Korupolu R,Zanni JM,et al.Early physical medicine and rehabilitation for patients with acute respiratory failure:a quality improvement project[J].Arch Phys Med Rehabil,2010,91(4):536.
[11] Morris PE,Goad A,Thompson C,et al.Early intensive care unit mobility therapy in the treatment of acute respiratory failure[J].Crit Care Med,2008,36(8):2238-2243.
[12] 李妍.ICU身体约束使用的研究进展[J].护理研究,2014,28(2A):396.
[13] 刘磊,陈炯.重症急性胰腺炎患者肠内营养的研究进展[J].国际外科学杂志,2010,37(1):48-51.
[14] Jane C.Rothroce alexander’s care of the patient in surgery[M].Mosby:Inc.U.S.A,2007:27.
作者简介:陈凤(1981-),女,本科,主管护师.
收稿日期:2015-12-02
中图分类号:R473.57
文献标识码:B
文章编号:1671-9875(2016)04-0340-04
