阴式妊娠病灶清除治疗子宫切口妊娠的临床观察
2016-06-15张晓玲
王 爽 张晓玲
阴式妊娠病灶清除治疗子宫切口妊娠的临床观察
王 爽 张晓玲
目的 探讨阴式妊娠病灶清除治疗子宫切口妊娠的临床应用价值。方法 将60例子宫切口妊娠患者随机分为观察组及对照组,各30例。观察组行阴式妊娠病灶清除术,对照组在双侧子宫动脉栓塞术后行B超下清宫术。对出血量、住院时间、血β-HCG下降至正常时间(血β-HCG转阴时间)、并发症等临床指标进行比较。结果 观察组和对照组出血量分别为(10.4±5.2)mL和(120.7±50.6)mL,血β-HCG降至正常的时间分别为(17.7±6.4)d和(47.2±11.5)d,住院时间分别为(5.1±1.3)d和(7.7±1.8)d,2组比较差异有统计学意义(P<0.05)。2组在不良反应方面,差异无统计学意义。结论 阴式妊娠病灶清除术具有降低大出血风险,减少住院时间,疗效确切,安全,不良反应轻等优点,值得推广应用。
阴式妊娠病灶清除;子宫切口妊娠;临床观察
子宫切口妊娠(CSP)是一种由于剖宫产引起的并发症,发病罕见,据文献报道显示,占异位妊娠患者6.1%左右[1]。CSP的早期诊断难度较大,也缺乏特异性临床症状及体征,但由于疾病位置的特殊性,继续妊娠或盲目刮宫易引起孕妇大出血,导致机体循环血量严重不足而危及生命。因此,主张一旦确诊应建议患者立即终止妊娠,具体方案可根据患者情况而制定。本研究采用阴式妊娠病灶清除治疗切口妊娠,安全出血少,还减少子宫切口憩室的发生,疗效确切。
1 资料与方法
1.1 一般资料 选取2013年1月~2014年5月于江西省妇幼保健院确诊为CSP的60例患者,按就诊顺序随机分观察组及对照组,各30例,对照组平均年龄(31.2±2.6)岁,平均孕间隔时间(3.9±2.5)年,平均停经时间(54.7±7.9)d,血β-HCG水平(9 981.5±542.8)MIU/L,平均孕囊大小(40.2±15.0)mm;观察组平均年龄(30.8±2.4)岁,平均孕间隔时间(4.1±2.3)年,平均停经时间(56.3±9.4)d,血β-HCG水平(9 678.4±668.6)MIU/L,平均孕囊大小(42.6±16.3)mm。2组患者上述一般资料比较差异无统计学意义,具有可比性。
1.2 诊断标准 诊断标准[2]:(1)孕妇有剖宫产史,子宫下部增大膨胀。(2)HCG测定:尿或血中β-HCG阳性,数值多为1000~20000 MIU/L。(3)彩超示切口处有典型的孕囊声像,其周边还可探及血流信号,呈环状,并经MRI确诊。
1.3 纳入标准 (1)符合诊断标准并知情同意者;(2)自身无严重疾病者;(3)患者均经本院医学伦理会审核通过。
1.4 排除标准 (1)不符诊断标准者;(2)严重精神病不能配合治疗者;(3)不能耐受手术或麻醉者。
1.5 手术方案 入院后均完善相关检查,对于血β-HCG水平较高的患者可术前予 MTX 辅助治疗。
对照组:局麻下从右股动脉插管,子宫动脉和双髂内动脉造影后,继续插入导管至两侧子宫动脉,注入100 mg MTX后以明胶海绵颗粒行栓塞处理,并于48 h内于B超辅助下行清宫术[3]。
观察组:阴式妊娠病灶清除术,以腰硬联合麻醉方案,取截石位,进行常规消毒,铺设无菌铺巾,导管导尿令膀胱排空。以拉钩暴露阴道前穹窿及宫颈,注入1∶1 000的肾上腺素生理盐作至宫颈阴道间隙以水压分离。于阴道横沟上0.2 cm处横行切开,打开腹膜,切开剖宫产后手术疤痕组织,寻找妊娠病灶,以刮匙清除将其清除,并切除疤痕,以2-0薇乔线缝合切口,然后对腹膜和阴道壁切口进行缝合,有效止血,最后行留置尿管。
1.6 观察指标 (1)观察患者出血量、住院时间、血β-HCG转阴时间的情况。(2)比较2组并发症情况。
1.7 统计学方法 采用SPSS 17.0统计软件包对数据进行处理分析。计数资料以百分数和例数表示,组间比较采用χ2检验;计量资料采用“s”表示,组间比较采用t检验;以P<0.05为差异有统计学意义。
2 结果
2组患者各指标比较 观察组的出血量、住院及血β-HCG转阴的时间更少,组间比较差异有统计学意义(P<0.05);不良反应方面,对照组由5例出现并发症,伤口愈合不良2例,感染1例,膀胱损伤2例,观察组则发现4例并发症,伤口愈合不良3例,膀胱损伤1例,组间比较差异无统计学意义。
表1 2组患者治疗后临床疗效指标的比较(s,n=30)
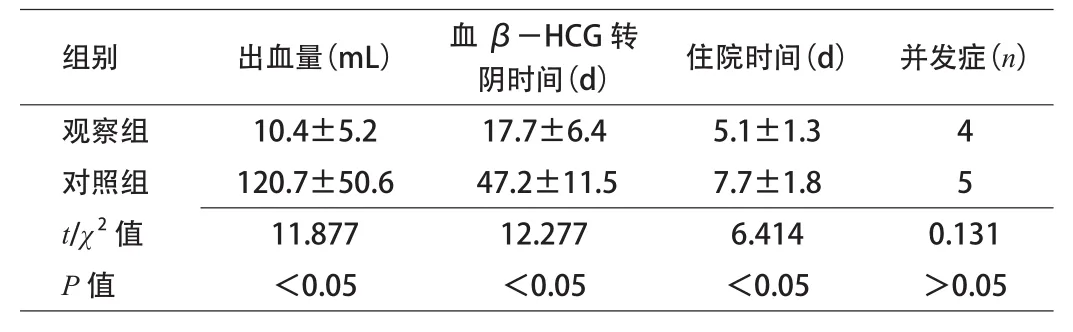
表1 2组患者治疗后临床疗效指标的比较(s,n=30)
?
3 讨论
近年来,随着CSP是异位妊娠的一种,其发生受多种因素的影响,作为子宫肌层妊娠特殊类型,大多专家认为是剖宫术后疤痕引起内膜间质蜕膜缺乏所致[4]。同时与孕卵过快的运行有关,由于胚胎的生长,随时有引起子宫破裂、大出血的的危险,严重威胁孕妇的生命安全。然而随着剖宫产率的增高,CSP的发病率及检出率亦均明显上升,因此采取有效的治疗成为人们目前关注的焦点,阴道彩超检查的普及则是公认具有重要诊断价值的检查手段[5]。随着CSP的临床研究不断深入,较多效果显著的治疗方案日渐应用于临床,其中子宫动脉栓塞术作为近年来发展起来的新技术,可通过栓塞子宫螺旋动脉,从而阻断其血供,还能降低患者子宫动脉压,减缓血流[6]。在临床操作上,先从子宫螺旋动脉末梢进行栓塞,使动脉血管腔保持栓塞状态,从而显著减少子宫区域的血供,因此常用于子宫出血的治疗[7]。传统的治疗方法为子宫动脉栓塞联合B超监测下清宫,虽然能在一定程度上改善患者的病情,但患者创伤大,痛苦,费用高,术后容易出现大出血、发热、切口憩室等并发症,增加再次手术机会。
故本研究将其定为对照组治疗方案,观察组则采用阴式子宫切口妊娠病灶清除术。观察组采用直视下较彻底的清除妊娠病灶,并修补子宫下段,恢复正常解剖,降低血β-ACG水平,减少清宫术中的大出血以及手术切除子宫的风险,提高手术的安全性,使得治疗成功[8]。多项研究表明,这种新的CSP手术治疗方案,具有损伤小、术后血β-HCG下降快特点,可减少术后切口憩室的发生、术后月经恢复快等优点。原因在于阴式子宫切口妊娠病灶清除术相较于传统的B超引导下手术来说,能够准确定位妊娠病灶,从而避免了对子宫内膜损伤的扩大,因而提高了手术的效率及安全性,尤其是对造影对比剂过敏的孕妇及其他动脉造影禁忌证者。本研究观察组和对照组显示的治疗子宫切口妊娠比较可以发现,观察组的术中出血量明显较对照组减少(P<0.05),血β-HCG转阴时间及住院时间明显缩短(P<0.05),且不增加不良反应的发生。龚翠梅[9]采用阴式妊娠病灶清除术,发现治疗组患者术中出血量及患者血β-HCG的转阴时间均更短,与本研究结果相符,但在并发症方面,治疗组也显示出较大的优势,与本研究结果有所不同,原因可能是较为复杂的,有赖于更多大样本量的研究对此予以论述。综上,本研究认为观察组治疗方案优于传统介入术后清宫术,可行性高,值得临床推广。但该术作为一种新型的手术方法,尚需进一步相关病例和手术经验的积累。
[1] 王靖辉,刘玉侠,郭海鸥.子宫动脉灌注栓塞术在宫颈妊娠或子宫下段切口妊娠中的应用[J].宁夏医科大学学报,2010,32(1):114-115.
[2] 吴钟瑜.实用妇产科超声诊断学(修订版)[M].天津:科技翻译出版社,2000:128-129.
[3] 杨学荣,刘晓芳,秦伟.子宫动脉栓塞术在妇产科急性大出血的应用[J].四川医学,2012,33(2):230-231.
[4] 刘福兰.米非司酮辅助甲氨蝶呤保守治疗剖宫产术后子宫切口部位妊娠的临床观察[J].中国医学工程,2010,18(2):53-54.
[5] 李燕虹,陈小青,黄凤玉.子宫动脉栓塞术联合甲氨蝶呤治疗胎盘植入的护理[J].现代医药卫生,2010,26(8):1220-1221.
[6] 钟文新,曾志斌,明建中,等.经子宫动脉途径介入治疗子宫切口妊娠的效果观察[J].当代医学,2012,18(21):61-62.
[7] 邢海燕.剖宫产术后子宫瘢痕妊娠的诊断与治疗[J].中国妇幼保健杂志,2008,22(23):3089-3091.
[8] 夏恩兰,段华,黄晓武.宫腔镜宫内异物取出术及其监护方法的探讨[J].中国实用妇科与产科杂志,2002,18:673-674.
[9] 龚翠梅,习风英,姚娟,等.阴式子宫疤痕妊娠病灶清除修补术治疗剖宫产疤痕妊娠的临床研究[J].中国现代医学杂志,2014,24(9):72-74.
10.3969/j.issn.1009-4393.2016.15.049
江西 330008 江西省妇幼保健院妇科 (王爽 张晓玲)
