全脊椎切除术治疗颈椎肿瘤进展
2016-06-09郭永明马迅
郭永明 马迅
全脊椎切除术治疗颈椎肿瘤进展
郭永明 马迅
颈椎肿瘤(cerival tumor)可分为原发性和继发性,是严重危害人类健康疾病之一。虽发病率较低,但致残率和致死率较高[1]。由于局部解剖结构复杂,毗邻重要血管、神经及脊髓,完整切除肿瘤组织手术风险及难度远远大于颈椎常规手术[2]。随着脊柱肿瘤生物学研究和脊柱外科技术进步,颈椎肿瘤的诊断、治疗理念也有革命性变革,手术治疗已成为主要方法之一。其中全脊椎切除即可最大可能切除肿瘤,减少局部复发率,又可提高生存质量,减轻癌性疼痛及身心折磨[3]。本文就颈椎肿瘤诊断、外科分型及术前评估、全脊椎手术方式、适应症、并发症和禁忌症以及生存率作一综述。
颈椎肿瘤;全脊椎切除;外科分期;治疗进展
传统的颈椎肿瘤治疗方法包括放疗、化疗、姑息性手术治疗。自从20世纪70年代和80年代由Roy-Camille[4]和Stener[5]第一次提出“全脊椎切除”以及90年代Tomita[6]报道了进一步改良的经后路全椎体整块切除术即TES技术,为治疗脊柱肿瘤提供了更为广泛的前景。随着脊柱外科技术和肿瘤生物学的研究,全脊椎切除应用越来越广泛,这一观点已被大多医师所接受和倡导[7]。
1 颈椎肿瘤诊断也须遵循临床、影像和病理三结合的原则
1.1 临床表现 颈项部或颈肩部疼痛为甚,白天疼痛较轻,夜间重,止痛剂无效,活动后加重;若累及脊髓和神经根引起放射性痛、肢体感觉异常、肌力下降、肌张力增强、深反射亢进、病理征阳性等;还有一些伴随颈部肿块和头颈歪斜等;这些表现无明显特异性,易与引起颈肩疼痛疾病混淆。据报道一些颈椎肿瘤早期无任何临床表现,多在体检时意外发现[8]。
1.2 影像学表现 普通X线检查简单易行,不仅可以发现病灶大致情况,而且能评价肿瘤病变引起的脊柱曲线和结构的变化。主要表现为骨质疏松、椎间隙增大或不变、骨质破坏(成骨性、溶骨性、混合性)。但X线改变以前,约30%~50%颈椎已有破坏,尤其对椎弓根影消失应值得注意[9]。CT和三维CT具有良好密度分辨率,并能任意角度重建图像;不仅准确显示骨质破坏、增生、硬化改变、肿瘤肿块影及病灶边界,还能有助于进行术前穿刺活检和肿瘤分型及术前评估有较高价值。MRI检查是诊断颈椎肿瘤的敏感方法,T1WI、T2WI呈低信号或不均匀混杂信号改变,良性肿瘤破坏缘清楚,反应性成骨;恶性肿瘤不规则骨质破坏,边缘模糊不清;单发或多发转移瘤分布、大小与毗邻组织关系等;若伴有出血、坏死和炎性改变T2WI可呈高信号。
1.3 病理诊断 是确诊肿瘤类型金标准。活检分为针吸活检、穿刺活检、切取活检和切除活检4种,目前在CT引导下经皮穿刺活检是临床上最常用、最有效的方法[10]。国内学者[11]认为行术前CT引导下穿刺活检较为安全、活检阳性率较高、无严重并发症发生、对术前诊断有重要价值,但对血管瘤诊断较低。
2 外科分型及术前评估
2.1 外科分型 颈椎肿瘤常用外科分期为WBB[12]分型和Tomita[13]分型系统。WBB分期系统是在CT或MRI轴位像从左向右顺时针方向呈辐射状分为12个区域,其中4~9区为前部结构,即椎体区;1~3和10~12区为后部结构,即附件区。从椎旁最外层向硬膜区呈同心圆分为5层,即A为椎旁软组织、B为骨性结构浅层、C为骨性结构深层、D为硬膜外椎管内、E为硬膜内、颈椎横突孔被定为F层。而Tomita分期系统将脊柱解剖分为5区,即椎体(1区)、椎弓根(2区)、椎板、棘突及横突(3区)、椎管内硬膜外(4区)、椎旁区(5区)。进而根据肿瘤侵犯区域三类七型:1~3型属间室内,4~6型属间室外,7型多发跳跃性病灶。1~7型示意图见图1。
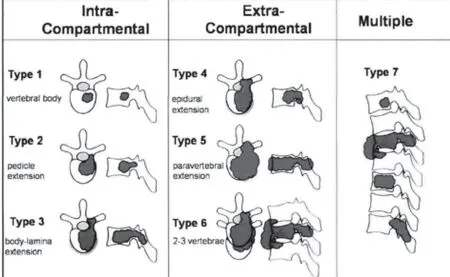
图1 1~7型示意图
以上分型可为肿瘤切除提供了标准方案,WBB分期对于原发性和孤立性转移瘤有一定价值,主要有一下几种术式:(1)椎体切除适用于肿瘤位于4~9区;(2)后弓切除适用于肿瘤位于1-3区或10~12区;(3)矢状面切除适用于肿瘤位于3~5区或8~10区。而根据Tomita解剖分期系统,全脊椎切除适用于Tomita分型2~5型,第1型和第6型为相对适应证,而不适合第7型。
2.2 术前评估 目前认为保守治疗难以有效达到止疼、恢复神经功能及稳定脊柱的效果,而手术治疗常因增加创伤和可能导致肿瘤病灶扩散而受到质疑。因此,对患者的术前评估极为重要[14]。由于脊柱肿瘤情况复杂,生存期预测困难,因而发展了许多评分系统来评估手术患者。而众多术前评分系统中改良Tokuhashi评分[15]和改良Tomita[16]评分是目前公认的评估转移瘤患者预后重要工具。其中Tokuhashi术前评分系统由6个参数组成,总分15分。根据患者情况评分:0~8分预计生存期6个月以下,可保守治疗或姑息性手术;9~11分预计生存期
6~12个月,可姑息性手术或根治性切除;12~15分预计生存期
12个月以上,可根治性切除;Tomita评分由3个参数组成,总分
10分。2~3分生存期>2年,可广泛或边缘手术;4~5分生存期
1~2年,可边缘或囊内手术;6~7分生存期6~12个月,给予姑息性手术;8~10分生存期<3个月,进行支持治疗。Tokuhash[17]应用修订版Tokuhashi评分研究了183例患者,认为是一个很有效预后指标;而姜亮和刘忠军[18]认为Tomita评分是有效判断患者预后方法。国内有研究[19]认为临床应用Tomita评分系统可避免对生存时间较短的患者过度治疗,应用Tokuhashi评分可避免对生存时间长的患者治疗不足。赵杰[20]认为联合应用这两个评估系统,以便更好预测患者生存期。
3 全脊椎切除
全脊椎切除(total en bloc spondylectomy,TES)理念主要是基于实现肿瘤全切除、提高肿瘤切除率和降低局部复发率。对于颈椎肿瘤而言,TES主要经前后路进行椎体全切除,临床上取得了很好的疗效[21-24]。上颈椎肿瘤手术入路有以下几种[25]:(1)经口腔入路;(2)经下颌骨劈开入路;(3)经乳突下侧方入路;(4)颌下颈动脉三角入路;(5)枕颈后路;而下颈椎入路有:(1)根据肿瘤位置行右前外侧或左前外侧入路;(2)后部正中入路。前后路顺序选择争议较多,有学者认为先前路再后路[26-27],有学者认为先后路再前路[28-29]。至于一期或者二期全椎切除,视患者的具体情况以及术者的手术技巧。
肿瘤切除以后如何填充缺损进行有效的内固定,恢复颈椎稳定性。一般而言下颈椎稳定性重建相对容易,一般采用前路椎体间钛网植骨及带锁钛板加后路侧快螺钉获得满意疗效;上颈椎后路采用具有万向螺钉和随意塑形的棒,前方仅能采用单纯钛网植骨,术后需外固定器械辅助下才能早期活动。
4 掌握手术适应证和禁忌证
尽管全脊椎切除术治疗颈椎肿瘤是可行而有效的办法,但是该术式创伤较大,对患者身体情况、麻醉及术者要求均较高,需严格掌握适应证和禁忌证。肖建如[23]认为原发性肿瘤适应证:(1)低度恶性或恶性,良性侵袭性生长的肿瘤,病灶涉及WBB分区1~9、3~12或1~12区;(2)原发脊柱骨肿瘤中的局部复发者;(3)病灶侵及大部分椎体及附件;对于转移性肿瘤,预计生存期大于6个月且肿瘤位于Tomita分类中的2~5型,并具有以下情况之一者可
TES术:(1)肿瘤破坏、病理性骨折导致脊柱不稳者;(2)脊髓神经受压、神经功能进行性减退者;(3)顽固性疼痛保守治疗无效;(4)原发灶已得到控制或原发灶病理不明,需手术活检明确诊断的;(5)转移灶对放疗、化疗不敏感或经放化疗后引起脊髓压迫。
TES手术禁忌证:(1)原发性或转移性恶性肿瘤合并重要脏器转移无法切除或控制者;(2)合并广泛远处转移者;(3)高龄和一般情况差不能耐受手术者。
5 文献报道
据文献报道,上颈椎肿瘤切除术后并发症较多,且较严重[30-32]。例如:呼吸衰竭、感染、咽后壁缺损、神经损伤(舌下神经、舌咽神经及喉上神经)、吞咽困难、构音障碍等;本研究认为可能与上颈椎周围解剖结构复杂,毗邻高位中枢,手术暴露困难、时间较长;下颈椎文献报道[24-33]损伤附近主要血管、分离减压时损伤脊髓、术后声音嘶哑、伤口血肿、喉返神经损伤及并发感染较多见,都经过积极对症、支持治疗后好转或消失。因此行颈椎手术治疗时注意上述并发症发生,一旦发生积极采取有效应对措施。
6 生存率
颈椎肿瘤行全脊椎切除术后生存率影响因素较多。郑伟[34]认为,原发性肿瘤术后生存时间长于转移性性肿瘤,手术治疗对原发性肿瘤可“彻底”切除,而对于转移性肿瘤只是一种对症的“姑息”治疗,延长生存时间在于原发肿瘤的处理;正如刘忠军[35]也认为生存率与内科治疗有关;肖建如[23]在一组颈椎肿瘤行全脊椎切除术后,原发性肿瘤及原发病灶处理良好的转移性肿瘤存活3年。以上可以看出,病例选择合适,全脊椎切除术对延长原发性肿瘤生存率影响明显,对于转移性肿瘤患者手术及积极放化疗,对于改善其生命质量、延长生存时间也有重大意义。
总之,对于颈椎肿瘤要早期明确诊断,随即对肿瘤形态学及转移瘤生存期全面进行评估,明确手术适应症和禁忌症,严格掌握全脊椎切除术手术指征及方式,对患者进行个体化治疗,并积极采取其他综合治疗措施,解除病痛折磨,缓解神经功能,达到改善生活质量及延长生存期限的目的。
[1] 肖建如,贾连顺,袁文.颈椎原发骨肿瘤的外科分期及其手术治疗[J].中华骨科杂志,2001,10(13):673-675.
[2] Hsieh PC,Gallia GL,Sciubba DM,et al.En bloc excisions of chordomas in the cervical spine:review of five consecutive cases with more than 4-year follow-up[J].Spine,2011,36(24):1581-1587.
[3] 贾连顺.颈椎转移性肿瘤的认识与早期诊断[J].中国矫形外科杂志,2010,18(21):1761-1762.
[4] Roy-Camille R,Saillant G,Bisserie M,et al.Total excision of thoracic vertebrae(author’s transl)[J].Rev Chir Orthop Reparatrice Appar Mot1, 1981,67(3):421-430.
[5] Stener B.Total spondylectomy in chondrosarcoma arising from the seventh thoracic vertebra[J].J Bone Joint Surg Br,1971,53(2):288-295.
[6] Tomita K,Kawahara N,Murakami H,et al.Total en bloc spondylectomy for spinal tumors:improvement of the technique and its associated basic background[J].J Orthop Sci,2006,11(1):3-12.
[7] Boriani S,Bandiera S,Biagini R,et al.Chordoma of the mobile spine:fifty years of experience[J].Spine,2006,31(4):493-503.
[8] D revelegas A,Chourmouz iD,Boulogiann iG,et al Im aging ofprim ary bone tumors of the spine[J].EurRadio,2003,8:1859-1871.
[9] Foumey DR,York JE,Cohen ZR,et al.Management of atlantoaxial metastases with posterior occip itocervical stabilization[J].J Neurosurg,2003,2:165-170. [10] Lis E,Bilsky MH,Pisinski L,et al.Percutaneous CT guided biopsy of osseous lesion of the sp ine inpatients with known or suspected malignancy[J].Am JN euroradio,2004,25(10):1583-1588.
[11] 姜亮,刘忠军,刘晓光,脊柱血管瘤的诊断与治疗[J].中国脊柱脊髓杂志,2011,21(1):38-54.
[12] Boriani S,Weinstein JN,Biagini R.Primary bone tumors of the spine. Teminology and surgical staging[J].Spine,1997,22(9):1036-1044.
[13] Tomita K,Kawahara N,Baba H.et al.Total en bloc spondylectomy for solitary spine metastasis[J].Int Orthop,1994,18(5):291-298.
[14] 肖建如.脊柱转移瘤的外科治疗进展[J].中国癌症杂志,2012,22(9):652-657.
[15] Tokuhashi Y,Matsuzaki H,Oda H,et al.A revised scoring system for preoperative evaluation of metastatic spine tumor prognosis[J].Spine,2005,30(19): 2186-2191.
[16] Tomita K,Kawahara N,Kobayashi T,et al.Surgical strategy for spinal metastases[J].Spine,2001,26(3):298-306.
[17] Tokuhash Y,Ajiro Y,Umezawa N.Outcome of treatment for spinal metastases using scoring system for preoperative evaluation of prognosis[J].Spine, 2009,34(1):69-73.
[18] 姜亮,刘忠军,党耕町.脊柱转移瘤的预后分析[J].中国脊柱脊髓杂志.2005,15(8):453-455.
[19] 梁堂钊,万勇,龙光华,等.Tokuhashi外科评分、Tokuhashi外科修正评分和Tomita外科评分预测硬膜外脊柱转移瘤患者预后的临床价值[J].中华肿瘤杂志,2010,32(11):875-880.
[20] 赵杰.脊柱转移性肿瘤的诊疗原则[J].中国脊柱脊髓杂志,2011,21(7):533-534.
[21] Simsek S,Belen D,Yigitkanli K,et al.Circumferential total resection of cervical tumors:report of two consecutive cases and technical note[J]. Turk Neurosurg,2009,19(2):153-158.
[22] Huang W,Cao D,Ma J,et al.Solitary plasmacytoma of cervical spine:treatment and prognosis in patients with neurological lesions and spinal istability[J].Spine,2010,35﹙8﹚:278-284.
[23] 肖建如,袁文,腾红林.前、后路联合入路全脊椎切除附加内固定治疗颈椎骨肿瘤39例报告[J].中华外科杂志,2005,43(12):795-798.
[24] 李峰,方忠,熊伟.一期经前后联合入路全脊椎切除术治疗颈椎肿瘤[J].生物骨科材料与临床研究,2012,9(4):13-16.
[25] 井万里,姜文学.上颈椎肿瘤的诊断与治疗进展[J].疑难症杂志,2013,12(11):895-898.
[26] Rawlins JM,Batchelor AG,Liddington MI,et al.Tumor excision and reconstruction of the upper cervical spine:a multidisciplinary approach[J]. Plast Reconstr Surg,2004,114(6):1534-1538.
[27] 姜亮,吕扬,刘忠军.上颈椎原发肿瘤的治疗——附21例报告[J].中国脊柱脊髓杂志,2010,20(2);126-131.
[28] Neo M,Asato R,Honda K,et al.Transmaxillary and transmandibular approach to a C1 chordoma[J].Spine,2007,32(7):E236-239.
[29] Rhines LD,Fourney DR,Siadati A,et al.En bloc resection of multilevel cervical chordoma with C2 involvement.Case report and description of operative technique[J].J Neurosurg Spine,2005,2(2):199-205.
[30] Boriani S,Bandiera S,Biagini R,et al.Chordoma of the mobile spine:fifty years of experience[J].Spine,2006,31(4):493-503.
[31] Park SH, Sung JK, Lee SH, etal.High anterior cervical approach to the upper cervical spine[J].Surg Neurol,2007,68(5):519-524.
[32] Rhines LD,Fourney DR,Siadati A,et al.En bloc resection of multilevel cervical chordoma with C2 involvement.Case report and description of operative technique[J].J Neurosurg Spine,2005,2(2):199-205.
[33] 李龙,陈阳,马华松.前后路全脊椎切除治疗下颈椎原发骨肿瘤[J].实用骨科杂志,2014,20(5):401-404.
[34] 郑伟,吴娟,肖建如.脊柱肿瘤患者流行病学及术后生存状况分析[J].中国矫形外科杂志,2011,19(19):1649-1653.
[35] 李彦,姜亮,刘忠军,肺癌脊柱转移瘤的手术治疗疗效及生存分析[J].北京大学学报,2014,46(1):138-143.
Cervical tumor, which can be classif i ed into primary and secondary, is one of the serious diseases that affect people. The disability and mortality rate is high considering the low morbidity. It is much more diffculte and risky for the complete resection of tumor than normal cervical operation because of the anatomic structure and close to important blood vessels, nerves and spinal cord. Along with the improvement of spinal tumor biology and advances in spinal surgery, the diagnosis and treatment of cervical tumor has a revolutionary change and surgery has become one of the main treatments. Total spondylectomy can remove most part of tumor and reduce the recurrence rate and cancerous pain so that to increase life quality. This article makes summary of the diagnosis, clinical classif i cation, preoperative evaluation, surgical approach, indication, complication, contraindications and survival rate of cervical tumor.
Cervical tumor; Total spondylectomy; Suigical stage; Treatment progress
10.3969/j.issn.1009-4393.2016.36.006
山西 030032 山西医科大学 (郭永明) 山西大医院骨科 (马迅)通讯作者:马迅 E-mail:maxun2532@sina.com
