7 178株细菌耐药性监测
2016-05-28徐小芳叶顾萍
徐小芳,王 蓉,叶顾萍,祝 鋆
(上海市第二人民医院,上海 200011)
7 178株细菌耐药性监测
徐小芳,王蓉,叶顾萍,祝鋆
(上海市第二人民医院,上海200011)
摘要:目的了解2011~2014年我院临床分离菌的分布和耐药特性,为临床合理使用抗菌药物提供参考。方法采用纸片扩散法(K-B法)对我院分离的菌株进行药敏试验并对肠杆菌科细菌进行ESBL检测,按照CLSI 2012年标准判定药敏结果,用WHONET 5.6软件进行数据分析。结果 2011~2014年我院共分离细菌7 178株,其中革兰阴性杆菌5 831株,革兰阳性球菌1 347株。大肠埃希菌和金黄色葡萄球菌分别占首位。大肠埃希菌ESBLs的检出率在55%~66%,肺炎克雷伯菌ESBLs的检出率逐年上升,鲍曼不动杆菌对大部分抗菌药物的耐药率超过60%,铜绿假单胞菌的耐药上升相对平稳,葡萄球菌属MRSA的检出率高于地区平均水平,未检出耐万古霉素菌株。结论我院住院患者分离的细菌耐药性呈逐年上升趋势,应根据药敏检测结果合理使用抗菌药物。
关键词:细菌耐药性;革兰阴性杆菌;革兰阳性球菌
随着临床对抗菌药物的依赖日趋严重,细菌的耐药性也在逐年增加,给临床抗感染治疗带来极大的挑战。由于不同的医院对抗细菌的耐药性有自己的特色,因此及时了解医院耐药性的发展趋势,对医院临床抗感染治疗和制定抗菌药物管理政策具有非常重要的指导意义。本研究旨在分析该院临床分离菌株抗菌药物敏感试验的结果。
1资料与方法
1.1细菌来源该院2011~2014年临床分离的全部细菌,剔除同一患者相同部位的重复菌株。
1.2培养基药敏试验采用Mueller-Hinton(MH)琼脂,培养基购自英国OXOID公司。
1.3抗菌药物纸片抗菌药物纸片购自BBL和OXOID公司。
1.4药敏试验采用纸片扩散法(K-B法)或自动化仪器法,质控菌为金葡菌ATCC25923、大肠埃希菌ATCC25922和铜绿假单胞菌ACTT27853和药敏试验结果判定标准为CLSI 2012年版[1]。
1.5β-内酰胺酶及ESBL菌株检测采用头孢硝噻吩纸片法检测β-内酰胺酶。采用CLSI推荐的ESBLs纸片法筛选和酶抑制剂增强确证法测定大肠埃希菌和肺炎克雷伯菌中的产ESBLs菌株。
1.6MRS菌株检测采用头孢西丁纸片法筛选MRS菌株。
1.7统计分析试验结果采用WHONET 5.6软件统计分析。
2结果
2.1菌种构成2011~2014年我院共收集临床分离菌7 178株,具体构成见表1。检出的革兰阴性菌中最常见的是大肠埃希菌、铜绿假单胞菌、肺炎克雷伯菌、鲍曼不动杆菌和奇异变形杆菌,见表2。检出的革兰阳性菌中前3位是金黄色葡萄球菌、粪肠球菌和屎肠球菌,见表3。
表12011~2014年革兰阳性菌和革兰阴性菌构成比
Tab.1 Distribution of Gram positive bacteria and Gram negativeCocciduring 2011-2014

细菌种类20112012201320142011~2014株数比例/%株数比例/%株数比例/%株数比例/%株数比例/%革兰阳性菌39318.7135420.9036220.1123815.03134718.77革兰阴性菌170781.29134079.10143879.89134684.97583181.23合计2100100.001694100.001800100.001584100.007178100.00
表22011~2014年革兰阴性菌构成比
Tab.2 Distribution of Gram negative bacteria species during 2011-2014

细菌种类20112012201320142011~2014株数比例/%株数比例/%株数比例/%株数比例/%株数比例/%大肠埃希菌46227.0742431.6453837.4152639.08195033.34产ESBLs大肠埃希菌30265.3623655.6632159.6629355.70115259.07铜绿假单胞菌40223.5528221.0436825.5929321.77134523.07肺炎克雷伯杆菌37021.6819314.4017512.1724318.0598116.82产ESBLs肺炎克雷伯杆菌11029.737136.798749.7112250.2139039.76鲍曼不动杆菌21012.3018413.731339.25936.9162010.63奇异变形杆菌1357.9114510.8216011.1315311.3759310.17阴沟肠杆菌321.87191.42110.7650.37671.15普通变异杆菌251.4670.5240.2810.07370.63嗜麦芽窄食单胞菌40.23130.9720.1460.45250.43粘质沙雷菌30.1860.4550.3560.45200.34摩根杆菌30.1890.6750.3550.37220.38其他613.57584.33372.57151.111712.93合计1707100.001340100.001438100.001346100.005831100.00
表32011~2014年革兰阳性菌构成比
Tab.3 Distribution of Gram positiveCoccispecies during 2011-2014

细菌种类20112012201320142011-2014株数比例/%株数比例/%株数比例/%株数比例/%株数比例/%金黄色葡萄球菌26968.4723064.9725169.3714460.5089466.37耐甲氧西林金黄色葡萄球菌22583.6418480.0021583.9812586.8274983.31粪肠球菌4110.435716.104412.153615.1317813.21屎肠球菌317.893911.024412.153313.8714710.91溶血性葡萄球菌41.0251.4171.93104.20261.93其他4812.21236.50164.42156.301029.24合计393100.00354100.00362100.00238100.001347100.00
2.2细菌对抗菌药物的耐药率4年间,细菌对抗菌药物的耐药率在不断上升,具体见表4~8。
表42011~2014年大肠埃希菌的耐药率
Tab.4 Resistance rates ofEscherichiacolito antimicrobial agents during 2011-2014(%)
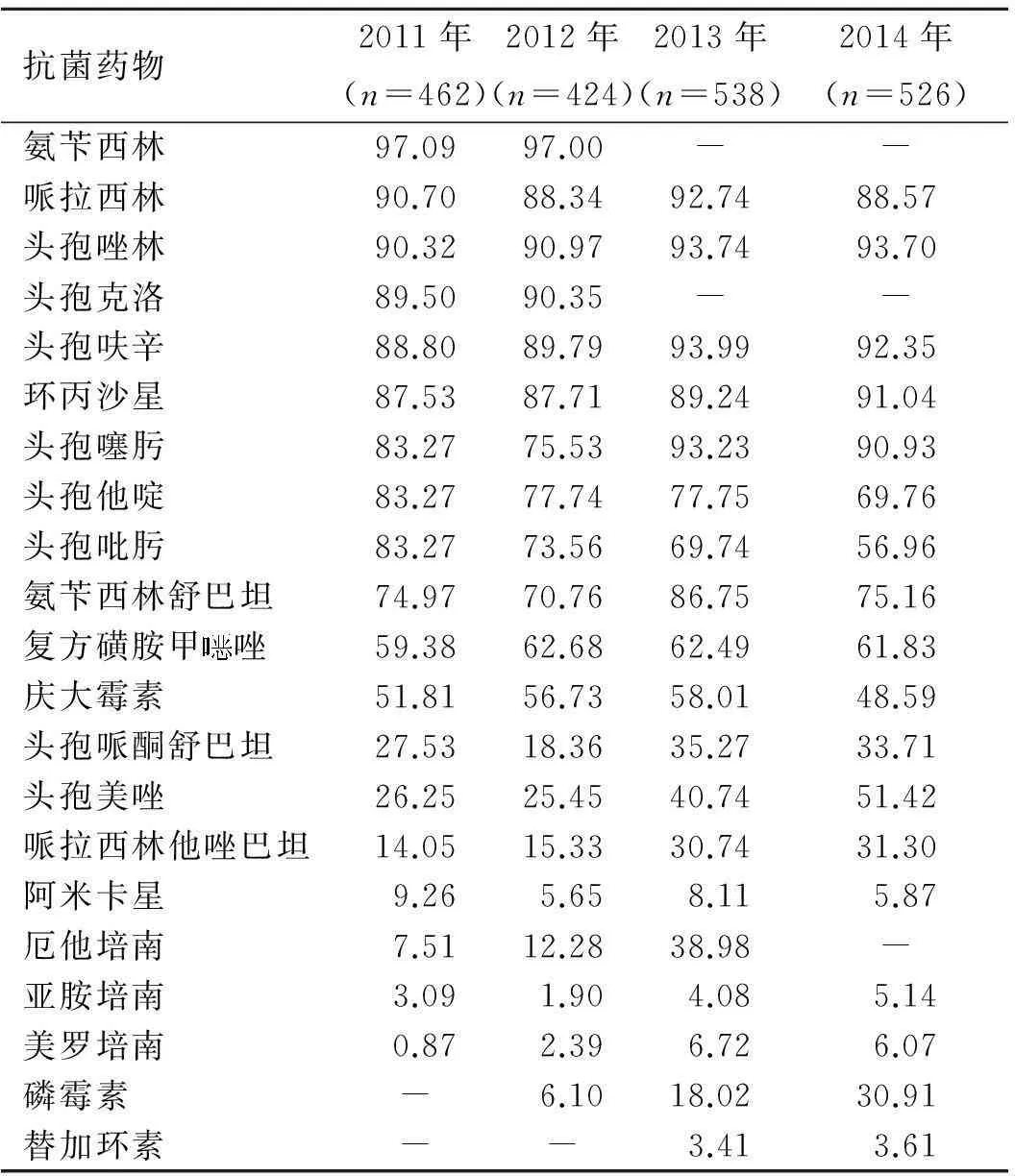
抗菌药物2011年(n=462)2012年(n=424)2013年(n=538)2014年(n=526)氨苄西林97.0997.00--哌拉西林90.7088.3492.7488.57头孢唑林90.3290.9793.7493.70头孢克洛89.5090.35--头孢呋辛88.8089.7993.9992.35环丙沙星87.5387.7189.2491.04头孢噻肟83.2775.5393.2390.93头孢他啶83.2777.7477.7569.76头孢吡肟83.2773.5669.7456.96氨苄西林舒巴坦74.9770.7686.7575.16复方磺胺甲唑59.3862.6862.4961.83庆大霉素51.8156.7358.0148.59头孢哌酮舒巴坦27.5318.3635.2733.71头孢美唑26.2525.4540.7451.42哌拉西林他唑巴坦14.0515.3330.7431.30阿米卡星9.265.658.115.87厄他培南7.5112.2838.98-亚胺培南3.091.904.085.14美罗培南0.872.396.726.07磷霉素-6.1018.0230.91替加环素--3.413.61
注:-表示无数据。
表52011~2014年肺炎克雷伯杆菌的耐药率
Tab.5 Resistance rates ofKlebsiellasppto antimicrobial agents during 2011-2014(%)
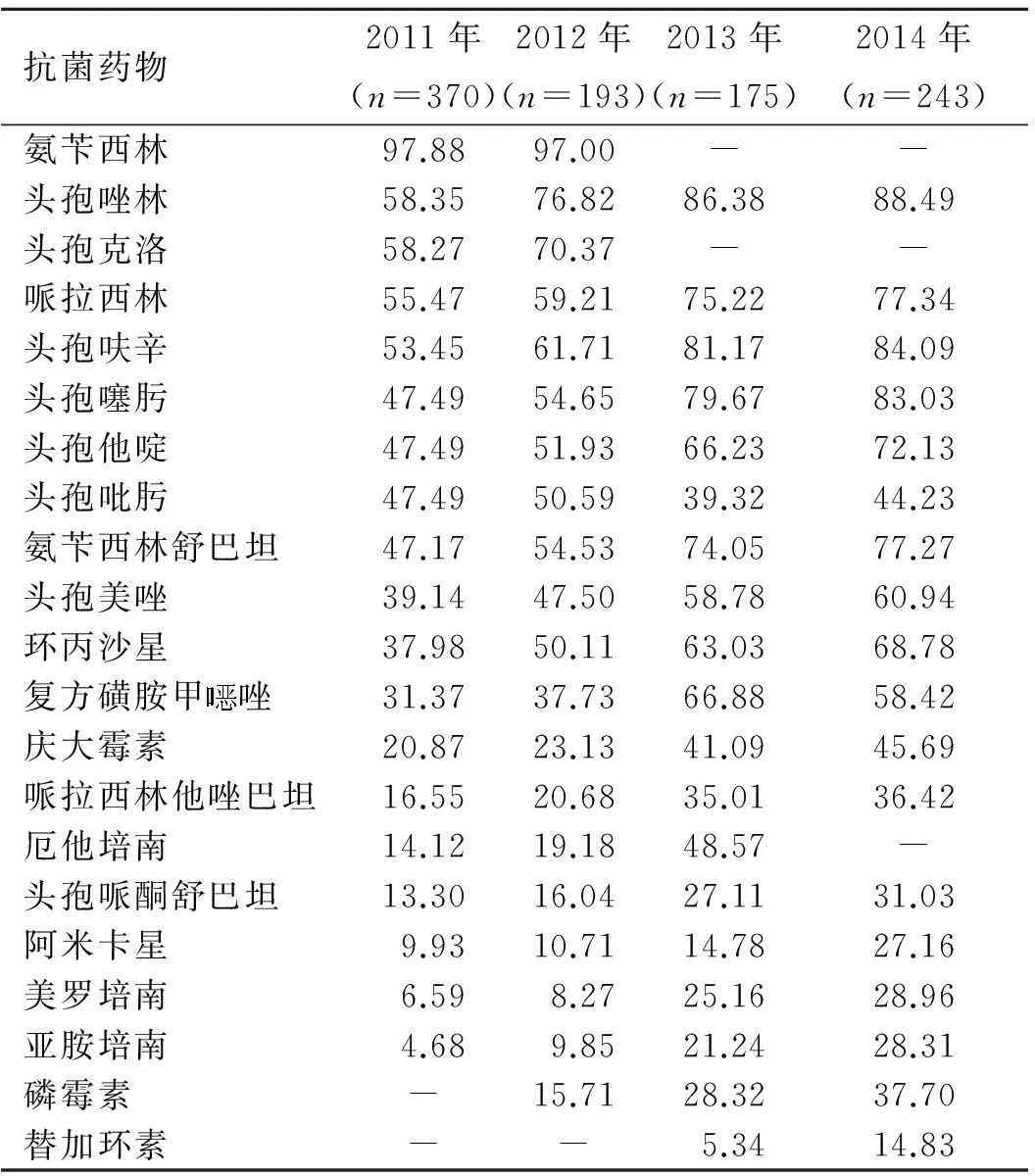
抗菌药物2011年(n=370)2012年(n=193)2013年(n=175)2014年(n=243)氨苄西林97.8897.00--头孢唑林58.3576.8286.3888.49头孢克洛58.2770.37--哌拉西林55.4759.2175.2277.34头孢呋辛53.4561.7181.1784.09头孢噻肟47.4954.6579.6783.03头孢他啶47.4951.9366.2372.13头孢吡肟47.4950.5939.3244.23氨苄西林舒巴坦47.1754.5374.0577.27头孢美唑39.1447.5058.7860.94环丙沙星37.9850.1163.0368.78复方磺胺甲唑31.3737.7366.8858.42庆大霉素20.8723.1341.0945.69哌拉西林他唑巴坦16.5520.6835.0136.42厄他培南14.1219.1848.57-头孢哌酮舒巴坦13.3016.0427.1131.03阿米卡星9.9310.7114.7827.16美罗培南6.598.2725.1628.96亚胺培南4.689.8521.2428.31磷霉素-15.7128.3237.70替加环素--5.3414.83
注:-表示无数据。
表62011~2014年铜绿假单胞菌的耐药率
Tab.6 Resistance rates ofPseudomonasaeruginosato antimicrobial agents during 2011-2014(%)

抗菌药物2011年(n=402)2012年(n=282)2013年(n=368)2014年(n=293)环丙沙星44.3751.4957.0850.48哌拉西林35.3229.4633.2938.93庆大霉素33.8737.6035.2329.68氨曲南31.6040.0845.3646.09头孢哌酮28.5931.0434.5234.46哌拉西林他唑巴坦23.6317.7119.3719.45头孢他啶20.8821.2721.8622.87头孢哌酮舒巴坦17.3712.4016.3915.70头孢吡肟15.1618.7722.3721.81亚胺培南10.9215.9521.8525.26美罗培南9.9217.3921.1025.31阿米卡星6.968.189.528.89多粘菌素4.935.56--
注:-表示无数据。
表72011~2014年鲍曼不动杆菌的耐药率
Tab.7 Resistance rates ofAcinetobactersppto antimicrobial agents during 2011-2014(%)

抗菌药物2011年(n=135)2012年(n=145)2013年(n=160)2014年(n=93)头孢唑林99.6697.9598.25-头孢克洛97.5496.73--氨苄西林96.7996.73--头孢呋辛93.0394.3098.25-头孢美唑90.1492.2496.85-头孢噻肟85.7483.2298.71100.00复方磺胺甲唑78.6085.5698.3593.42厄他培南78.4283.6697.00-哌拉西林76.9079.8789.6097.82环丙沙星76.8984.8692.2297.29头孢他啶73.9281.0792.2296.88哌拉西林他唑巴坦73.6477.8590.0092.64头孢吡肟73.4471.4476.1784.22庆大霉素72.0277.0885.6988.28阿米卡星51.7254.2634.6662.35亚胺培南51.5337.4544.4364.53氨苄西林舒巴坦43.3140.0753.2237.64美罗培南42.0040.4158.8383.95米诺环素30.9236.3360.0041.48头孢哌酮舒巴坦19.5020.6134.6911.76磷霉素-75.2389.8193.26替加环素--3.602.91
注:-表示无数据。
表82011~2014年金黄色葡萄球菌的耐药率
Tab.8 Resistance rates ofStaphylococcusaureusto antimicrobial agents during 2011-2014(%)

抗菌药物2011年(n=269)2012年(n=230)2013年(n=251)2014年(n=144)青霉素97.5994.7598.8797.81左氧氟沙星87.2180.8486.3388.33头孢西丁83.0985.1488.2791.69红霉素82.3368.0679.9876.32头孢唑林75.6777.3989.86-庆大霉素72.3349.6962.2758.20克林霉素71.6460.1571.1770.91磷霉素63.4345.1053.7261.91氨苄西林舒巴坦53.2064.2187.7691.69复方磺胺甲唑18.3019.6613.3416.23利福平9.5911.9416.6722.12苯唑西林-81.3589.29-替考拉宁----万古霉素----利奈唑胺----替加环素----
注:-表示无数据。
3小结与讨论
2011~2014年我院临床分离的细菌中革兰阴性杆菌的检出率大于革兰阳性球菌,与文献报道相似[2],检出率基本在80%左右,高于上海市的平均水平[3-6]。最常见的革兰阴性杆菌和革兰阳性球菌分别是大肠埃希菌和金黄色葡萄球菌,不发酵糖菌中检出率最高的是铜绿假单胞菌。本次我院的MRSA的4年检出率也明显高于上海市二级医院2012年67.3%[3]和2013年55.1%[4]的平均水平。
肠杆菌科细菌对第三代头孢菌素的耐药性主要是由ESBLs所介导,最多见的菌种为大肠埃希菌和肺炎克雷伯菌,本次试验中,大肠埃希菌中ESBLs的检出率在55%~66%,肺炎克雷伯菌中ESBLs的检出率在29%~51%,且检出率逐年上升趋势明显,原因有待于进一步研究。
产ESBLs细菌呈世界流行,不同地区表现为不同的基因型,中国部分地区主要是CTX-M型,目前大多数学者认为CTX-M型ESBLs基因可能通过转座子从染色体转移到质粒,并通过质粒使得耐药性得以广泛传播[7]。我院产ESBLs菌株为何种基因表达,尚有待于确认。
不发酵糖菌(如铜绿假单胞菌和鲍曼不动杆菌)是医院感染的常见病原菌,该类细菌很容易在医院各种潮湿的环境中生存,近年来各种导管、插管、机械通气等应用不断增加,此类细菌的检出率也不断增多。不发酵糖菌对多种抗菌药物的敏感性差,给临床治疗带来很大的困难。在本次耐药监测中,我院住院患者中铜绿假单胞菌成为最多见的不发酵糖菌。
葡萄球菌属中最主要的问题是MRSA,CLSI指出,MRSA的药敏试验结果应报告为对所有β-内酰胺酶类抗菌药物耐药,也同时对氨基糖苷类、氟喹诺酮类以及大环内酯类等多种抗菌药物耐药,糖肽类抗菌药物(万古霉素、去甲万古霉素)已经成为临床治疗MRSA所致严重感染的唯一选择,尽管在国外细菌监测发现已有VISA、VRSA的菌株出现[8-9],我院尚未发现耐万古霉素的菌株,应注意对其加以保护[10]。
4年监测数据显示,我院铜绿假单胞菌对临床常用抗菌药物的耐药率基本保持平稳,无明显上升趋势;金黄色葡萄菌球的耐药率一直保持在较高水平,这显然与MRSA的高检出率相关;大肠埃希菌的耐药率略有上升;鲍曼不动杆菌的耐药率上升,且敏感率高、品种较少;肺炎克雷伯菌基本对所有品种的耐药率均逐年上升。
头孢菌素和氟喹诺酮类药物是治疗革兰阴性杆菌感染的常用药物,也是我院抗菌药物使用最多的两大类品种。我院大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌和鲍曼不动杆菌对三代头孢菌素耐药率分别在70%~91%,48%~83%,20%~23%和74%~97%,对四代头孢菌素耐药率与三代品种相近。对头孢菌素和喹诺酮类鲍曼不动杆菌的耐药率最高,铜绿假单胞菌耐药率最低,对头孢他啶的耐药率在22%左右,头孢他啶仍可作为铜绿假单胞菌感染治疗的首选药物。大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌和鲍曼不动杆菌对环丙沙星的耐药率分别在89%~91%,38%~69%,44%~58%和76%~98%,喹诺酮类药物可用于肺炎克雷伯菌、铜绿假单胞菌引起的感染。
3种β-内酰胺酶复合制剂中,大肠埃希菌和肺炎克雷伯菌对氨苄西林舒巴坦的耐药率(47%~88%)高于头孢哌酮舒巴坦和哌拉西林他唑巴坦(<40%);铜绿假单胞菌对哌拉西林他唑巴坦、头孢哌酮舒巴坦的耐药率分别低于25%和20%;鲍曼不动杆菌对哌拉西林他唑巴坦的耐药率(>70%)高于氨苄西林舒巴坦(40%~55%)和头孢哌酮舒巴坦(<35%);β-内酰胺酶复合制剂可作为这4种临床最多见的革兰阴性杆菌感染的治疗用药,特别适用于ESBLs的感染。
临床常用的氨基糖苷类药物庆大霉素和阿米卡星,鲍曼不动杆菌对其耐药率最高;大肠埃希菌、肺炎克雷伯菌和铜绿假单胞菌对庆大霉素的耐药率都低于60%,对阿米卡星的耐药率低于30%,特别是大肠埃希菌和铜绿假单胞菌对阿米卡星的耐药率低于10%,阿米卡星可用于大肠埃希菌引起的感染,但必须注意监测氨基糖苷类的耳肾毒性。
碳青霉烯类抗菌药物在二级医院被列为特殊使用类管理,临床使用受一定条件的限制,此次检测4年大肠埃希菌对美罗培南和亚胺培南的耐药率分别维持在低于7%和低于6%的水平;肺炎克雷伯菌对美罗培南的耐药率从7%上升到30%,对亚胺培南耐药率从6%上升到29%;铜绿假单胞菌雷同;鲍曼不动杆菌对美罗培南和亚胺培南的耐药率最高。碳青霉烯类仍是耐药菌重症感染的首选治疗用药,但对鲍曼不动杆菌建议联合用药。
研究显示,我国亚胺培南耐药的鲍曼不动杆菌中97.7%产生OXA-23和4.1%产生OXA-58[11],且存在不同地区间的克隆传播,外膜蛋白的缺失和外排泵机制也起到一定的作用。铜绿假单胞菌对碳青霉烯类的主要耐药机制包括产生外排泵、产β-内酰胺酶和外膜通透性降低。OprD是铜绿假单胞菌外膜上碱性氨基酸的结合位点,并且能够加速其扩散。由于碳青霉烯类在结构上与碱性氨基酸相似,因而OprD也是碳青霉烯类进入铜绿假单胞菌的通道,OprD变异失活是碳青霉烯类耐药的主要因素,院内和院外的克隆传播低[12]。
4年中大肠埃希菌、肺炎克雷伯菌和鲍曼不动杆菌对磷霉素的耐药率上升明显,金黄色葡萄球菌对其耐药率基本保存平稳,建议与β-内酰胺类、氨基糖苷类和碳青霉烯类等联合用于重症感染,或单独用于非MRSA的金黄色葡萄球菌感染。
4年监测数据显示,我院细菌的耐药性在不断上升,对加强控制感染工作和抗菌药物的合理应用提出了更高的要求。如何根据药敏结果控制感染、合理使用抗菌药物、控制耐药性的不断上升,需要所有与此相关的人员共同努力。
参考文献:
[1]CLSI performance standards for antimicrobial susceptibility testing[S].22 Inform Sup M100-S22,2012,32(3):44-139.
[2]彭晓燕,姚冰,李晓波.2009~2011年医院革兰氏阴性菌分布及耐药性分析[J].西北药学杂志,2013,28(2):201-203.
[3]朱德妹,汪复,郭燕,等.2012年上海细菌耐药性监测[J].中国感染与化疗杂志,2013,13(6):409-419.
[4]胡付品,朱德妹,汪复,等.2013年上海细菌耐药性监测[J].中国感染与化疗杂志,2014,14(6):461-473.
[5]汪复,朱德妹,胡付品,等.2012年中国CHINET细菌耐药性监测[J].中国感染与化疗杂志,2013,13(5):321-330.
[6]胡付品,朱德妹,汪复,等.2013年中国CHINET细菌耐药性监测[J].中国感染与化疗杂志2014,14(5):365-374.
[7]季淑娟,顾怡明,谭文涛,等.中国部分地区大肠埃希菌和肺炎克雷伯菌超广谱β-内酰胺酶基因型研究[J].中华检验医学杂志,2004,27(9):590-593.
[8]Finan J E,Archer G L,Pucci M J,et al. Role of penicillin-binding protein 4 in expression of vancomycin resistance among clinical isolates of oxacillin-resistantStaphylococcusaureus[J].Antimicrob AgentsChemother,2001,45(11):3070-3075.
[9]Sievert D M,Boulton M L,Stoltmang,et al.Staphylococcusaureusresistant to vancomycin-United States,2002-2006[J].MMWR Morb Mortal Wkly Rep,2002,51(26):565-567.
[10]周静,尹志国,黄炜,等.2008~2012年我院常见细菌的分离及耐药性分析[J].西北药学杂志,2013,28(5):527-530.
[11]Wang H, Guo P,Sun H,et al. Molecular epidemiology of clinical isolates of carbapenem-resistantAcinetobacterspp. from Chinese hospitals[J]. Antimicrob Agents Chemother, 2007,51(11):4022-4028.
[12]Wang J,Zhou J Y,Qu T T,et al.Molecular epidemiology and mechanisms of carbapenem resistance in Pseudomonas aeruginosa isolates from Chinese hospitals[J]. Int J Antimicrob Agents, 2010,35(5):486-491.
7 178 bacteria drug resistance monitoring
XU Xiaofang,WANG Rong,YE Guping,ZHU Jun
(Shanghai Second People′s Hospital,Shanghai 200011,China)
Abstract:ObjectiveTo investigate the distribution and antibiotic resistance profile of clinical isolated bacteria in our hospital during 2011-2014. MethodKirby-Bauer method was used to conduct susceptibility testing and ESBLs detection. The results were analyzed by WHONET 5.6 software according to CLSI 2010. ResultA total of 7 178 becteria were isolated from 2011 to 2014 in our hospital in which 5 831 were Gram-negative bacilli and 1 347 were Gram-positive cocci.E.coli and Staphylococcus aureus were the most commom pathogens. ESBLs detection rate of E. coli was 55%-66%. ESBLs detection rate of Klebsiella spp increased year by year. The resistance rate of Acinetobacter spp to most antimicrobials was more than 60%.Resistance of pseudomonas aeruginosa raised relatively stable, Staphylococcus MRSA detection rate was higher than the regional average.Vancomycin-resistant strains were not detected. ConclusionAntimicrobial resistance in clinical bacterial isolates showed a serious situation in our hospital. Antimicrobial agents should be used rationally based on the results of susceptibility testing.
Key words:bacteria resistance ;Gram-negative bacilli;Gram-positive cocci
(收稿日期:2015-09-16)
中图分类号:969.3
文献标志码:A
文章编号:1004-2407(2016)03-0319-05
doi:10.3969/j.issn.1004-2407.2016.03.030
