孕期体重增长适宜值的临床研究
2016-04-25罗翠娟沈国凤孙东华陈凤玲孙秀伟
罗翠娟 沈国凤 孙东华 陈凤玲 孙秀伟
053000 河北省衡水市第四人民医院
·论著·
孕期体重增长适宜值的临床研究
罗翠娟沈国凤孙东华陈凤玲孙秀伟
053000河北省衡水市第四人民医院
【摘要】目的探讨孕期体重增长的适宜范围。方法选取2013年4~8月就诊的孕12周前的600例单胎初产健康孕妇为研究对象,根据孕前体重指数将孕妇分成4组:低体重组(BMI<18.5 kg/m2)121例,正常体重组(BMI 18.5~23.9 kg/m2)413例,超重组(BMI 24.0~27.9 kg/m2)59例和肥胖组(BMI≥28.0 kg/m2)7例。通过研究(1)了解孕前不同BMI组孕妇孕期体重变化的规律及其与妊娠结局的关系;(2)从无不良妊娠结局的调查对象推演孕前不同BMI的女性孕期适宜的体重增长范围;(3)调查孕期不同阶段的膳食摄入及身体活动状况,分析影响孕期增重的关键因素,为孕期膳食指导及卫生保健提供科学依据。结果孕前不同BMI组孕妇在孕早、中、晚各阶段体重增加值逐渐增大,不同阶段增重比较差异有统计学意义(P<0.05);孕前不同BMI孕期增重不同,低体重组增加最多,肥胖组增加较少,各组比较差异有统计学意义(P<0.05);孕妇孕期增重过多组的妊娠高血压综合征、妊娠期糖尿病、剖宫产、巨大儿、新生儿窒息等发病率均高于孕期增重适宜组(P<0.05),孕妇孕期增重不足组早产、低出生体重儿、新生儿窒息发病率均高于孕期增重适宜组(P<0.05),孕期增重过多组和孕期增重不足组新生儿窒息等发病率均高于孕期增重适宜组(P<0.05),即孕期增重适宜组的妊娠结局显著优于孕期增重过多组和孕期增重不足组;影响孕期增重的关键因素是膳食摄入的种类和能量以及身体体力活动,孕期增重过多组的能量摄入均超过推荐范围,孕期增重不足组的能量摄入均低于推荐范围。结论此研究支持2009年IOM新指南建议单胎孕妇孕期总增重范围是:低体重组12.5~18.0 kg,正常体重组11.5~16.0 kg,超重组7~11.5 kg,肥胖组5~9 kg。
【关键词】孕妇怀孕期间体质指数;孕期体重增加适宜值;孕期营养干预;孕期增重
妊娠是一个复杂而特殊的生理过程,在此期间孕妇摄入的营养不但要满足自身的生理需要量,还要保证胎儿生长发育需要及为分娩和哺乳做准备。适宜的营养摄入可以降低妊娠高血压、妊娠糖尿病、新生儿窒息等发病率,降低剖宫产率,获得良好的妊娠结局[1-4];反之营养过剩、营养不均衡与营养不足,不但危及孕婴生命,还会增加后代成年后患高血压、Ⅱ型糖尿病、肥胖症等慢性病的患病率[5,6]。本文通过随机研究,探讨按照中国成人BMI分类标准,单胎孕妇孕期适宜的体重增长范围。
1资料与方法
1.1一般资料2013年4~8月在我院就诊的孕12周前并拟定定期来院产检和分娩的600例孕妇作为研究对象,所有研究对象均为单胎、初产,年龄20~35岁。排除高血压、糖尿病、肝肾疾病、甲状腺疾病、胃肠道疾病及精神异常等疾病,经知情同意后纳入研究。
1.2方法由专人负责,所有孕妇均在孕12周前建立围产保健手册。由于难以获得准确的孕前身高、体重,而孕12周体重变化不明显,所以将孕12周前身高、体重作为孕前身高、体重,并由此计算出孕前体重指数。孕前BMI分组参照国际生命科学学会中国办事处中国肥胖问题工作组联合数据汇总分析协作组推荐的中国成人BMI肥胖标准[7]:体重过低(BMI<18.5 kg/m2),体重正常(BMI 18.5~23.9 kg/m2),超重(BMI 24.0~27.9 kg/m2),肥胖(BMI≥28.0 kg/m2)。孕期增重参考2009年IOM制定的单胎孕妇孕期增重建议范围,即低体重组12.5~18.0 kg,正常体重组11.5~16.0 kg,超重组7~11.5 kg,肥胖组5~9 kg,低于推荐范围为孕期增重不足,超过推荐范围为孕期增重过多。孕期增重=临分娩前体重-孕前体重。新生儿出生体重低于2 500 g为低出生体重儿,2 500~3 999 g 为正常体重儿,大于等于4 000 g为巨大儿。参照《中国居民膳食营养素参考摄入量》建议,孕期能量推荐孕早期2 100 kcal、孕中晚期2 300 kcal作为标准,低于推荐量为能量摄入不足,超过推荐量为能量摄入过多。
1.3调查内容(1)基本特征:包括孕妇的姓名、年龄、文化、职业、身高、孕期体重、孕产史、家族疾病史以及配偶的年龄、文化、职业等背景信息。(2)膳食调查:记录孕12周、24周、孕36周各3天摄入的食物种类和数量,运用Excel软件录入数据,并计算能量摄入量。(3)生活方式:收集研究对象孕12周、孕28周、孕36周时的身体活动、吸烟、饮酒情况。孕12周、24周、孕36周、临分娩前及产后体重,孕28周的血糖、孕32周的血脂三项、血红蛋白等指标。

2结果
2.1不同BIM组孕妇孕期增重情况低体重组、正常体重组和超重组3组在孕早期、孕中期和孕晚期体重增加逐渐增大,不同阶段增重比较差异有统计学意义(P<0.05);不同BMI组孕期增重不同,低体重组增加最多,肥胖组增加最少,4组比较差异有统计学意义(P<0.05)。见表1。
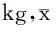
表1 4组孕妇孕期增重情况 ±s
2.2孕期增重对妊娠结局的影响孕期增重过多组妊娠高血压综合征、妊娠糖尿病、剖宫产、巨大儿、新生儿窒息发病率均高于孕期增重适宜组,差异有统计学意义(P<0.05);孕期增重不足组早产儿、低出生体重儿和新生儿窒息发病率均高于孕期增重适宜组,差异有统计学意义(P<0.05);孕期增重不足组和孕期增重过多组的新生儿窒息发病率均高于孕期增重适宜组(P<0.05)。即孕期增重适宜组的妊娠结局明显优于孕期增重不足组和孕期增重超重组。孕期体重增重过多组巨大儿发生率显著高于孕期增重适宜组和孕期增重不足组(P<0.05),孕期增重不足组低出生体重儿发生率显著高于孕期增重适宜组和孕期增重过多组,即新生儿出生体重随孕期体重增加而增加(P<0.05)。见表2。
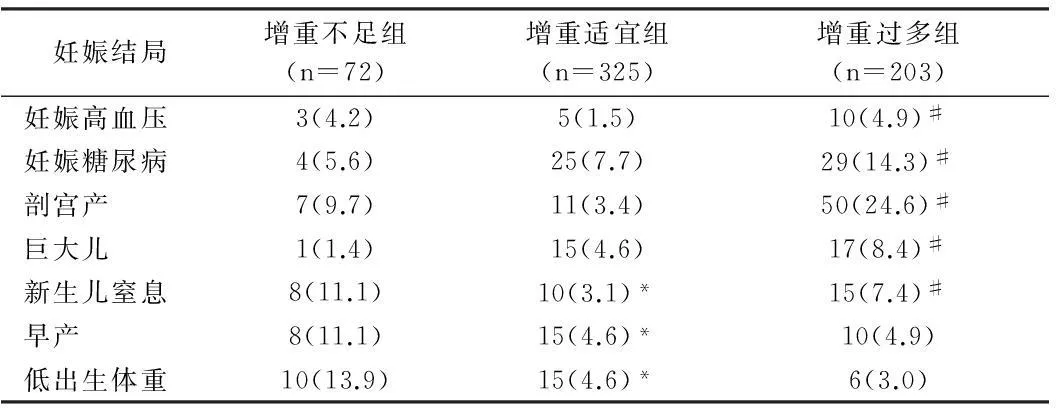
表2 孕期增重对妊娠结局的影响 例(%)
注:与增重不足组比较,*P<0.05;增重适宜组比较,#P<0.05
2.3孕期能量摄入与孕期体重增加的关系孕期增重过多组各组能量摄入均超过推荐摄入量(P<0.05),孕期增重不足组能量摄入均低于推荐量(P<0.05),即孕期增重随膳食能量摄入增多而增多。见表3。
3讨论
3.1孕前不同BMI组孕妇孕期体重变化胎儿及其附属物的发育和母体适应性变化导致孕期体重进行性增加,孕前体重、孕期营养状况、生活方式、妊娠并发症等都会影响孕期体重变化。适宜的孕期体重增加是保证胎儿正常发育和孕期适应性变化的前提。一般孕早期因为胎儿较小和早孕反应,体重增加较少,孕中期后随着食欲增加和胎儿生长发育进入快速期,体重增加明显。本研究结果显示孕前低体重组、正常体重组和超重组3组在孕早期、孕中期和孕晚期各期体重增加逐渐增大,不同阶段增重比较差异有统计学意义(P<0.05);不同BMI组孕期体重增重不同,低体重组增加最多,肥胖组增加最少,各组比较差异有统计学意义(P<0.05)。与既往研究[8]相符。有必要进行孕期营养干预使孕期增重控制在适宜范围。

表3 孕期能量摄入与孕期体重增加的关系 ±s
注:与推荐量比较,*P<0.05
3.2孕期体重增加对妊娠结局的影响随着人们生活水平的提高,人们的生活方式和饮食结构都发生了巨大变化。随着健康意识的增加,人们对孕期保健越来越重视[9,10]。有研究报告显示87.1%的孕妇认为营养好就是吃的多、吃的贵、吃的精、吃的细,27.3%的孕妇认为满足胎儿的需要孕期体重可无节制的增长,20.5%的孕妇对孕期锻炼不够[11,12]。中国居民膳食指南建议孕早期不需要额外增加热量,孕中晚期每天增加200 kcal热量。不合理的饮食结构,可引起体重增加过多,增加妊娠高血压疾病、妊娠糖尿病、剖宫产、巨大儿和新生儿窒息的发病率 ,均不利于获得良好的妊娠结局。本研究资料显示孕期增重适宜可以获得良好的妊娠结局。
3.3孕前不同BMI组孕期增重的适宜范围我国的一项研究显示自1993年到2005年对中国292 568名女性进行调查发现,怀孕期间超重、体重增长超过IOM推荐的标准,可增加妊娠高血压、剖宫产和巨大儿的发生率,相反怀孕期间体重增长过低、体重增长低于IOM推荐的标准,会增加新生儿窒息的危险。此项研究也发现孕前不同BIM组孕期增重超过IOM推荐范围,其妊娠高血压综合征、妊娠糖尿病、剖宫产、巨大儿、新生儿窒息发病率均比IOM推荐范围内高;低于IOM推荐范围,则早产儿、低出生体重儿和新生儿窒息发病率均比IOM推荐范围内高。进一步证实了2009年IOM新指南建议的单胎孕妇孕期总增重范围:低体重组12.5~18.0 kg,正常体重组11.5~16.0 kg,超重组7~11.5 kg,肥胖组5~9 kg。
3.4孕期增重受诸多因素影响除了生理因素外,还涉及到遗传、心理、行为、家庭、社会、文化及环境等方面的因素,此研究发现,其中影响最大的是膳食能量摄入量和身体活动情况。随着“成人慢性疾病胎儿起源”假说逐渐被人们所接受,孕期营养保健越来越受到重视,但因为缺乏正确的孕期保健意识,高能量、高脂肪饮食的摄入,而蛋白质、维生素和微量元素如铁、钙、锌摄入不足,使得孕期并发症增多,获得不良妊娠结局,甚至影响子代远期健康也受到影响。而合理的孕期营养干预,结合良好的生活方式和适量运动,使孕期增重在适宜范围,能达到优生优育目的。此研究与IOM提供推荐的范围一致,为孕期膳食指导及卫生保健提供科学依据。
参考文献
1钟利若,夏正杰,张立军,等.深圳市孕妇孕期体重管理模式探讨.临床研究,2013,10:50-55.
2赵彩虹,张碧藻.单胎妊娠期孕妇足月时增重的临床范围研究.实用预防医学,2014,21:412-415.
3张金燕.膳食营养状况对孕期体重增加的影响及调查分析.当代护士,2013,11:47-49.
4陈美华,刘继群,万蕴华,等.孕期体重管理对围生期结局的影响.中国当代医药,2014,21.
5戴莹华,张鹏.孕期个性化营养指导对胎儿生长和妊娠结局的影响.江苏卫生保健,2013,15:45-46.
6王华,崔长华,刘振东,等.个性化孕期体重管理对妊娠结局的影响和孕期体重增长适宜范围的探索研究.世界最新医学信息文摘,2013,13:115-117.
7国际生命科学学会中国办事处中国肥胖问题工作组联合数据汇总分析协作组.中国成人体质指数分类的推荐意见简介.中华预防医学杂志,2001,35:349-350.
8高萍萍.孕期妇女体重变化的观察.浙江预防医学,2012,24:65-66.
9张卿.体重控制宣教对孕妇孕期体重及分娩结局的影响.妇产医学,2015,5:60-62.
10耿霞,赵君利.孕早期营养干预对孕妇孕期体重增长及血脂的影响.宁夏医学杂志,2012,34:842-843.
11严利英.孕期体重的管理.世界最新医学信息文摘,2014,14:19-21.
12郑再娟,吴秋英,卢雪珍,等.250例体重管理孕妇临床分析.中外医疗,2013,22:28-29.
(收稿日期:2015-12-16)
【中图分类号】R 715.3
【文献标识码】A
【文章编号】1002-7386(2016)06-0886-03
doi:10.3969/j.issn.1002-7386.2016.06.028
