肺癌三维适形放疗发生放射性肺损伤早期预测因素分析
2016-04-25王志武王静怡胡建杨俊泉冯计辰李国欢刘春秋邢影张宪辉
王志武 王静怡 胡建 杨俊泉 冯计辰 李国欢 刘春秋 邢影 张宪辉
063000 河北省唐山市人民医院
·论著·
肺癌三维适形放疗发生放射性肺损伤早期预测因素分析
王志武王静怡胡建杨俊泉冯计辰李国欢刘春秋邢影张宪辉
063000河北省唐山市人民医院
【摘要】目的探讨接受三维适形放疗肺癌患者发生≥2级放射性肺损伤(RILI)的早期预测因素。方法2013年1月至2015年1月,共纳入接受放疗的肺癌患者154例,收集一般临床信息、放疗剂量学参数,检测放疗前及放疗2周后血浆转化生长因子-β1(TGF-β1)水平。根据NCI-CTC 3.0标准进行RILI分级,以放疗结束后发生的≥2级RILI作为终点事件,采用Logistic回归模型分析RILI发生的相关危险因素。结果154例中≥2级RILI的发生率为27.3%。单因素分析显示全肺V5、V20、平均肺剂量(MLD)以及放疗2周后血浆TGF-β1水平与RILI的发生相关。多因素分析显示全肺MLD和TGF-β1是≥2级RILI的独立危险因素(χ2=21.987,9.559,P<0.01)。结论全肺MLD和放疗2周后血浆TGF-β1水平与≥2级RILI发生密切相关,为≥2级RILI的早期预测因素。
【关键词】肺肿瘤;放疗;放射性肺损伤;因素分析;TGF-β1
肺癌是国内外最常见的恶性肿瘤之一。放射治疗是肺癌治疗的重要手段。放射性肺损伤(radiation-induced lung injury,RILI)是肺癌放疗主要的限制性毒性反应,≥2级RILI的发生率为2%~37%[1],RILI的发生会严重影响患者生活质量,造成治疗的中断,甚至会危及患者生命,是肺癌患者的独立预后不良因素[2]。准确预测RILI,早期采取有针对性地预防措施,可在一定程度上避免RILI发生。RILI的发生是一个复杂过程,常常受到多因素的影响,不同患者之间发生RILI的风险存在明显的个体差异,单一因素往往不能准确预测。本研究尝试探讨一般临床资料、放疗剂量学资料、检测放疗前及放疗2周后血浆转化生长因子-β1(TGF-β1)浓度等多种因素与≥2级RILI的关系,寻找高敏感性和特异性的早期预测因素。
1资料与方法
1.1一般资料2013年1月至2015年1月,共154例肺癌病例纳入本研究。至2015年4月,随访3~26个月,中位随访时间为17个月,随访率为100%。
1.2纳入标准经组织病理学或细胞学诊断的肺癌;不可手术或拒绝手术治疗;卡氏评分≥60分;既往无胸部的放疗史;预计生存期>6个月。
1.3临床基本资料选择临床资料收集包括性别、年龄、吸烟史、临床分期、肿瘤位置(周围型或中央型)、卡瓦评分、治疗模式(是否同期化疗)。放疗剂量参数包括双肺V5、V20、双肺平均剂量(MLD)。
1.4血浆TGF-β1检测于放疗前、放疗2周时抽取静脉血,采用酶联免疫吸附试验法(enzyme-linked immunosorbent assay,ELISA)检测血浆中TGF-β1水平。TGF-β1试剂由上海中乔新舟生物科技有限公司提供,由美国Sciencell公司生产,具体操作步骤严格按照说明书要求进行。
1.5放疗实施患者均核实采用仰卧位,热塑体模固定,螺旋CT定位。应用6-mV X射线进行放射治疗。3D-CRT计划设计采用CT模拟定位并用三维治疗计划系统(Pinnacle)制定计划。肺癌大体肿瘤体积(GTV)为模拟定位CT上显示的病变,参考治疗前胸部CT、PET-CT或纤维支气管镜等检查结果,肺部原发灶在肺窗上(窗宽:1 600,窗位:-600)勾画GTV,在纵隔窗(窗宽:400,窗位:20)纵隔淋巴结≥1 cm判定为阳性。肺内病变范围及纵隔受侵淋巴结区域作为微小病灶边缘(CTV),CTV基础上外放5~10 mm为PTV。
1.6RILI评估放疗过程中每周填写治疗观察表,包括临床症状、体征以及相关实验室检查;于治疗第4周结束(约40 Gy)进行CT扫描评估肿瘤及肺内改变。治疗结束后进行规律随访,内容包括临床症状、体格检查,实验室检查及CT扫描。根据美国国立癌症研究所不良反应常见术语标准3.0版标准对RILI进行分级,以发生≥2级RILI作为终点事件。
1.6.1NCI CTCAE3.0急性放射性肺炎评价标准:1级: 无症状,仅有放射影像学表现;2级:有症状,但不影响日常活动能力(ADL);3级:有症状,影响ADL,需要吸氧; 4级:危及生命;需要机械通气支持治疗;5级:严重的放射性肺炎致死亡。
1.6.2NCI CTCAE3.0放射性肺纤维化评价标准:1级:轻微的放射影像学改变(或斑片状或双肺底改变),影像学估计整个肺容积中发生纤维化的部分<25%;2级:斑片状或双肺底改变,影像学估计整个肺容积中发生纤维化的部分为25%~50%;3级:密度增高或广泛浸润、实变影,影像学估计整个肺容积中发生纤维化的部分为50%~75%;4级:影像学估计整个肺容积中发生纤维化的部分为>75%;呈蜂窝样;5级:死亡。
1.7统计学分析应用SPSS 19.0统计软件,采用Logistic回归模型进行单因素分析,以P≤0.25为标准筛选变量进入Logistic回归模型行多因素分析。其中计量资料包括放疗剂量学参数,血浆TGF-β1水平等采用受试者工作特征(receive operating characteristic,ROC)曲线分析曲线下面积(area under curve,AUC)评估其预测效度,并根据Youden指数判定最佳界值点,将连续变量转换为二元变量后纳入Logistic回归模型。放疗剂量参数之间相关性分析,采用Pearson相关性检验。所有检验均为双边模式,P<0.05为差异有统计学意义。
2结果
2.1RILI发生情况共发生42例≥2级RILI,发生率为27.3%,其中发生2级、3级和4级放射性肺损伤的患者分别为25例、16例和1例。
2.2影响RILI单因素分析定量资料根据ROC确定最佳分界点:MLD 17.7 Gy,V5 75%,V20 35%,放疗前血浆TGF-β1 4.95 ng/ml,放疗中血浆TGF-β1 8.25 ng/ml。单因素分析显示放疗剂量学参数,放疗中血浆TGF-β1水平与RILI明显相关:MLD (OR=6.000,95%CI=2.686~13.403,P<0.001),V5(OR=3.673,95%CI=1.472~9.161,P=0.004),V20 (OR=3.551,95%CI=1.602~7.873,P=0.001),放疗中血浆TGF-β1水平(OR=3.197,95%CI=1.493~6.8743,P=0.002)。见表1。
2.3影响RILI多因素分析以P≤0.25为标准筛选变量进入Logistic回归模型行多因素分析,共有年龄,是否同期放化疗,放疗剂量学参数以及放疗中血浆TGF-β1水平可纳入。其中,放疗剂量学参数MLD,V5,V20两两之间存在明显线性相关性(r值分别炎0.794、0.777、0.891,P<0.001),筛选预测效力更高的MLD进入分析。MLD(OR=9.197,95%CI=3.638~23.652,P=0.000)和放疗中血浆TGF-β1水平(OR=4.000,95%CI=1.661~9.632,P=0.002)为>2级RILI的独立预测因子。见表2。
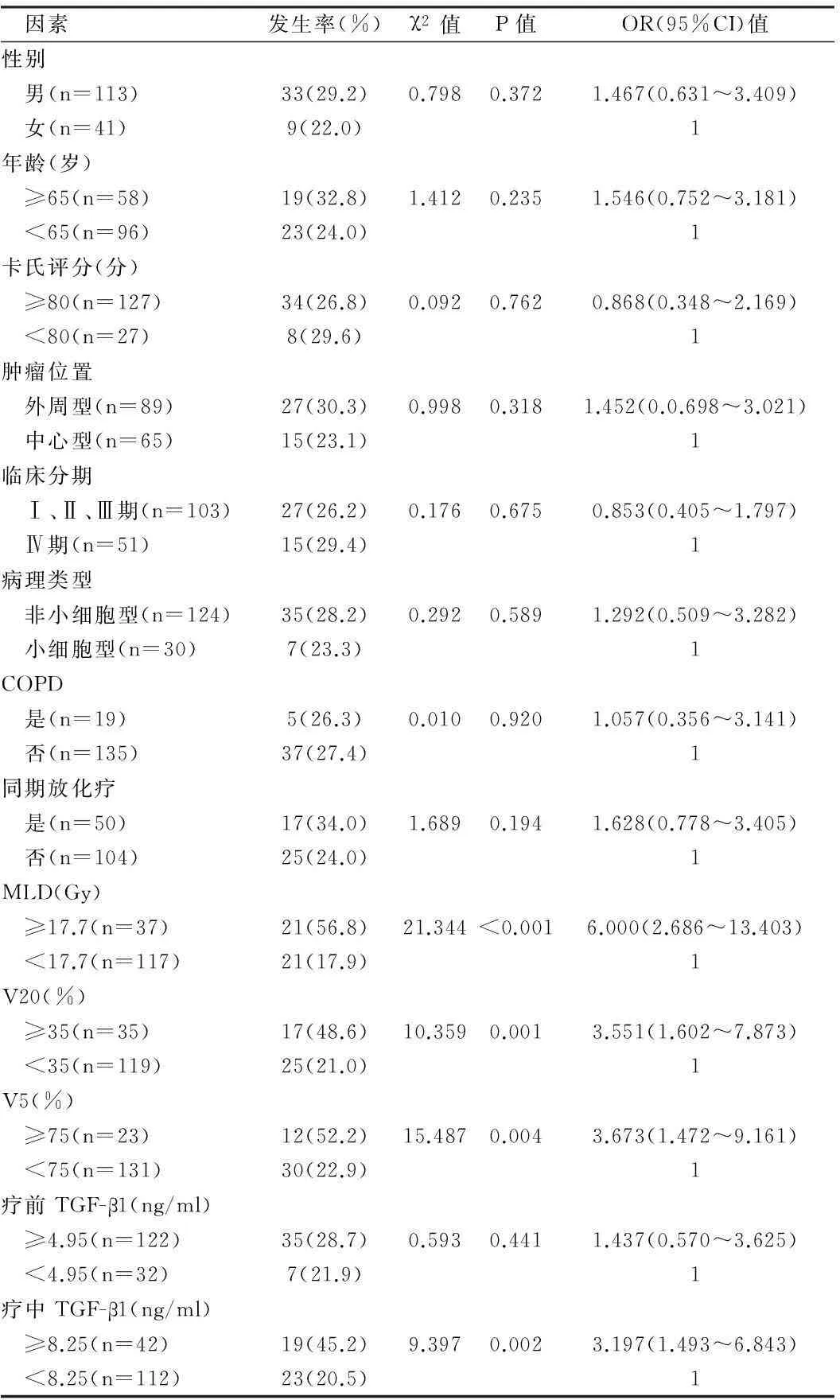
表1 154例肺癌患者≥2级放射性肺损伤单因素分析

表2 154例肺癌患者≥2级放射性肺损伤多因素分析
3讨论
本研究纳入了154例接受三维适形放疗的肺癌患者,探讨一般临床特征,放疗剂量学因素及血浆TGF-β1水平与发生≥2级RILI的关系。单因素分析显示放疗剂量学参数,放疗中血浆TGF-β1水平与RILI明显相关,多因素分析显示MLD和放疗两周后血浆TGF-β1水平为≥2级RILI的独立预测因子,MLD≥17.7 Gy及放疗中血浆TGF-β1水平≥8.25 ng/ml具有更高的RITL发生风险。
放疗剂量学参数与放射性肺损伤的相关性已被多项研究证实,并被广泛应用到临床实践中,但最佳的剂量参数指标仍未确定。Bradley等研究[3]发现V20和MLD是放射性肺损伤的独立预测因素,在Tsujino等[4]的研究中则发现V20是最优的预测参数,而另外两项研究则认为V30是最佳的预测因子[5,6]。随着放疗技术的发展,放疗技术从二维发展到三维适形,进而发展到调强适形放疗,这使得胸部放疗中正常肺所接受的低剂量照射区增大,在多项研究中发现V5,V10,V13等低剂量体积参数对于RITL也有较好的预测效果[7]。因此,在我们的研究中纳入了V5,V20和MLD三个剂量学参数进行分析,结果发现三者均与RITL的发生有一定的相关性,而且三者之间具有明显的线性关系,进一步ROC曲线分析显示MLD的预测效力更高,而且,多因素分析证实MLD 为独立的预测因子,这与王静波等[8]国内外多项研究结果类似,提示MLD是目前最成熟的预测RITL的剂量学参数。
TGF-β是肺纤维化过程中的关键细胞因子,其诱导调节人类肺纤维母细胞向肌纤维母细胞转化[9]。有研究发现,人类接受胸部放疗后常常出现持续的TGF-β1水平升高,其水平异常的持续时间往往提示正常组织损伤的程度[10]。同时有研究发现,TGF-β基因表达在放疗后两周内即呈现快速增加的趋势[11]。考虑到放疗后的指标预测并不能帮助早期改变治疗计划,而只能被动的选择密切观察,因此,在本研究观察了放疗前,及放疗2周时血浆TGF-β1水平与RITL的关系。结果发现放疗早期升高的TGF-β1水平是RITL独立预测因子。类似的结果已在多个研究中被证实,但仍有一些研究的出了阴性的结论[12]。推测阴性结果的原因可能是肿瘤细胞也会导致血浆TGF-β1升高[13],使其可能受到肿瘤进展和消退的影响,从而影响其预测的准确性,因此,联合其他相关因素进行联合预测是必要的。
一般临床资料,包括性别、年龄、既往病史、体力状况、肺功能情况等,是患者的重要信息,能全面反映出患者的机体代谢情况与特点。有多项研究发现,年龄,体力状态评分,既往COPD病史等与RILI相关[8,14],但在本研究中,我们并未有类似发现,这可能与部分临床资料的收集来自于患者的主观描述,比如COPD,而大部分患者对于自己疾病了解程度不佳,描述欠准确,导致资料的客观性受到影响,进一步研究中我们拟采用客观性的指标来替代主管描述,比如收集肺功能的参数,肺动脉压参数,治疗前肺CT显示的肺部炎症范围、类型及采用经过科学验证的量表等,使收集的资料更加全面,客观,从而提高研究的科学性。
总之,在本研究中,我们发现MLD和放疗2周时血浆TGF-β1水平可作为发生≥2级RILI的独立预测因子,放疗剂量参数与细胞因子联合预测可能进一步提高RILI的预测准确性,本研究结果尚需多中心大样本的临床研究进一步证实。
参考文献
1Kong FM, Ten Haken R, Eisbruch A, et al. Non-small cell lung cancer therapy-related pulmonary toxicity: An update on radiation pneumonitis and fibrosis. Seminars in oncology,2005,32:S42-54.
2Butof R, Kirchner K, Appold S, et al. Potential clinical predictors of outcome after postoperative radiotherapy of non-small cell lung cancer.Strahlentherapie und Onkologie.Organ der Deutschen Rontgengesellschaft,2014,190:263-269.
3Bradley JD, Hope A, El Naqa I, et al. A nomogram to predict radiation pneumonitis, derived from a combined analysis of rtog 9311 and institutional data. International Journal of Radiation Oncology,2007,69:985-992.
4Tsujino K, Hirota S, Endo M, et al. Predictive value of dose-volume histogram parameters for predicting radiation pneumonitis after concurrent chemoradiation for lung cancer. International Journal of Radiation Oncology,2003,55:110-115.
5Hernando ML, Marks LB, Bentel GC, et al. Radiation-induced pulmonary toxicity: A dose-volume histogram analysis in 201 patients with lung cancer. International journal of radiation oncology,2001,51:650-659.
6Piotrowski T, Matecka-Nowak M,Milecki P. Prediction of radiation pneumonitis: Dose-volume histogram analysis in 62 patients with non-small cell lung cancer after three-dimensional conformal radiotherapy. Neoplasma,2005,52:56-62.
7Yorke ED, Jackson A, Rosenzweig KE, et al. Correlation of dosimetric factors and radiation pneumonitis for non-small-cell lung cancer patients in a recently completed dose escalation study. International journal of radiation oncology, biology, physics,2005,63:672-682.
8王静波, 曹建忠, 姬巍,等.局部晚期非小细胞肺癌三维放疗后放射性肺损伤风险因素分析. 中华放射肿瘤学杂志,2012:114-120.
9Hashimoto S, Gon Y, Takeshita I, et al. Transforming growth factor-beta1 induces phenotypic modulation of human lung fibroblasts to myofibroblast through a c-jun-nh2-terminal kinase-dependent pathway. American journal of respiratory and critical care medicine,2001,163:152-157.
10Anscher MS, Kong FM, Andrews K, et al. Plasma transforming growth factor beta1 as a predictor of radiation pneumonitis. International Journal of Radiation Oncology,1998,41:1029-1035.
11Rube CE, Uthe D, Schmid KW, et al. Dose-dependent induction of transforming growth factor beta (tgf-beta) in the lung tissue of fibrosis-prone mice after thoracic irradiation. International Journal of Radiation Oncology,2000,47:1033-1042.
12赵路军, 王绿化, 王小震,等.血液中TGF-β,IL-6及ACE含量在预测放射性肺炎中的价值. 中华放射肿瘤学杂志,2006,15:217-221.
13Kong FM, Washington MK, Jirtle RL, et al. Plasma transforming growth factor-beta 1 reflects disease status in patients with lung cancer after radiotherapy: A possible tumor marker.Lung Cancer,1996,16:47-59.
14Zhang J, Li B, Ding X, et al.Genetic variants in inducible nitric oxide synthase gene are associated with the risk of radiation-induced lung injury in lung cancer patients receiving definitive thoracic radiation. Radiotherapy and oncology.Journal of the European Society for Therapeutic Radiology and Oncology,2014,111:194-198.
(收稿日期:2015-09-09)
【中图分类号】R 818.841
【文献标识码】A
【文章编号】1002-7386(2016)06-0851-03
doi:10.3969/j.issn.1002-7386.2016.06.015
项目来源:河北省中医药管理局科研课题(编号:2015051)
