慢性阻塞性肺疾病患者及健康志愿者气管指数与肺功能的相关性研究
2016-04-22管政夏艺刘士远
管政,夏艺,刘士远
慢性阻塞性肺疾病患者及健康志愿者气管指数与肺功能的相关性研究
管政,夏艺,刘士远
【摘要】目的:分析慢性阻塞性肺疾病(COPD)患者及正常志愿者的上气道CT定量参数的差异,探讨COPD患者及健康志愿者气管指数(TI)与肺功能参数的相关性。方法:对54例COPD患者和57例健康志愿者进行肺功能检查和胸部CT检查。按照COPD GOLD分期将COPD患者分为Ⅰ~Ⅳ级,根据COPD高危因素(吸烟>10包年)将健康志愿者分为吸烟组和非吸烟组,测量主动脉弓上缘1 cm气管和左、右主支气管开口处的前后径(APD)和横径(TRD),并计算TI(TI= TRD/APD)。分析COPD患者和健康志愿者的气道CT定量参数的差异,同时评估TI与肺功能的相关性。结果:COPD组和对照组间年龄、身高、体重及BMI差异无统计学意义(P>0.05)。COPD组和对照组在左、右主支气管开口处TI差异有统计学意义(P=0.001、0.002),在主动脉弓上缘1 cm水平TI差异无统计学意义(P=0.134)。COPD组和对照组的右主支气管TI分别与FEV1(r=0.345,P=0.000),与FVC(r=0.277,P=0.002),与FEV1/FVC(r=0.339,P=0.000)有一定的相关性。左主支气管TI与FEV1(r=0.233,P=0.008)、FVC(r=0.184,P=0.039)、FEV1/FVC(r=0.218,P=0.014)有一定的相关性。而主动脉弓上缘1 cm水平TI与FEV1、FVC、FEV1/FVC均无明显统计学差异(P>0.05)。COPD各级主支气管TI、左主支气管TI、右主支气管TI差异均无明显统计学意义(P>0.05);对照组内吸烟组和非吸烟组主支气管TI,左、右主支气管TI差异均无统计学意义(P>0.05)。结论:COPD组左、右主支气管TI值均低于对照组(P<0.05),且COPD左、右主支气管的TI值与肺功能参数(FEV1、FVC、FEV1/FVC)具有一定的相关性,因此TI可作为评价COPD肺功能的量化指标。
【关键词】慢性阻塞性肺疾病;体层摄影术,X线计算机;肺功能;气管指数
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是一种临床常见的异质性肺疾病,其特点是不完全可逆的、进行性的气流受限,慢性炎症导致的气道重塑和狭窄,最终使肺的形态及功能发生改变,其病理学改变存在于中央气道、外周气道、肺实质和肺的血管系统[1]。目前,利用CT对COPD形态及功能评估是研究的热点,很多学者在寻找能反映COPD肺功能改变的放射学参数,如利用平均肺密度,气道管壁的面积评估COPD肺气肿在全肺比例及气道疾病等,这些指标同肺功能参数存在显著的相关性[2]。但关于气道形态改变和COPD肺功能关系尚未有定论[3]。气管指数(trachea index,TI)是反映气道形态改变的一个定量参数,本实验拟通过分析COPD患者及健康志愿者的气道CT定量参数间是否存在差异,同时分析COPD患者及健康志愿者CT定量参数与肺功能参数的相关性,探讨CT定量分析在COPD评估中的价值。
材料与方法
1.研究对象
搜集2014年3月-2015年5月在本院呼吸科就诊,临床及肺功能检查确诊为COPD的54例患者的病例资料,其中男44例,女10例,年龄44~83岁,平均64.8岁。病例入选标准:符合慢性阻塞性肺疾病全球倡议(GOLD)诊断标准,有胸廓畸形、肺部手术病史、大面积肺部感染、哮喘、肺间质纤维化、大量胸水、肺内病灶直径>3 cm等影响肺功能的则予以排除。每位受试者均签署知情同意书,并进行胸部CT和肺功能检查。对照组为57例健康志愿者,男40例,女17例,年龄45~78岁,平均51岁。有呼吸系统疾病、外伤史、手术史及会导致胸廓改变及肺功能异常的其他胸部疾病予以排除。根据COPD高危因素(吸烟>10包年)将对照组分为吸烟组和非吸烟组。
2.肺功能检查
采用Jaeger Toennies肺功能仪器,检查时取坐位。测定的主要指标包括:用力肺活量(forced vital capacity,FVC)、第1秒用力呼气量(forced expiratory volume in 1 second,FEV1)、第1秒率(FEV1/FVC)。
3.COPD分级标准[4]
1级:FEV1/FVC<70%,FEV1≥80%FEV1预计值。2级:FEV1/FVC<70%,50%≤FEV1<80% FEV1预计值。3级:FEV1/FVC<70%,30%≤ FEV1<50%FEV1预计值。4级:FEV1/FVC<70%,FEV1<30%FEV1预计值。
4.CT检查及图像分析
采用Philips Brilliance 256层螺旋CT机吸气末扫描。患者均取仰卧位、双臂上举、头先进,扫描范围从肺尖至肺底,两侧包括胸壁腋窝。扫描参数:管电压:120k V,有效管电流100 m A,扫描准直128× 0.625 mm,转速0.5 s/r,扫描层厚5 mm,层间距5 mm,重建层厚1 mm,层间距1 mm,窗宽360 HU,窗位60 HU。
重建数据均传至Philips星云工作站统一进行图像处理,在主动脉弓上缘1 cm水平测量气管的前后径(anteroposterior diamete,APD)和横径(transverse diameter,TRD)及在气管分叉处左右主支气管的内径(APD和TRD),APD定义为经过气管中心前后径的最大值,TRD为垂直于APD的最大值。主动脉弓上缘1 cm处TI计算公式为TI=TRD/APD,气管分叉处左、右主支气管的TI分别为左TI和右TI(图1)。
5.统计学分析
采用SPSS 21.0进行统计学分析,符合正态分布数据采用平均值±标准差表示,偏态分布数据则采用中位数(四分位间距)表示,COPD组和对照组组间比较采用Mann-Whitney U检验法进行分析,COPD组和对照组组内比较采用Kruskal-Walls法检验,采用Spearman相关系数分析TI和肺功能参数的相关性。以P<0.05为差异有统计学意义。
结 果
1.一般临床资料
COPD组和对照组的年龄、身高、体重及体重指数差异没有统计学意义(表1)。

表1 COPD组和对照组的基本信息
2.COPD组与对照组TI的比较
COPD组的左、右主支气管TI较和对照组降低,差异均有统计学意义(P<0.05),两组的气管TI间差异无统计学意义(P=0.134),见表2。
3.COPD组及对照组TI与肺功能参数的相关性
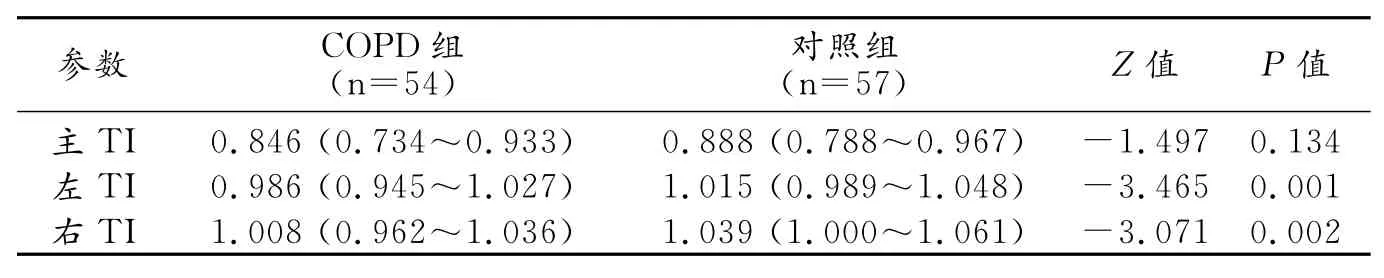
表2 COPD组与对照组TI的比较
气管的TI与肺功能参数之间没有相关性(P>0.05,表3),而左、右主支气管的TI则与肺功能参数具有相关性(P<0.05),它提示气管的形态改变可成为评价肺功能的一个指标。
4.COPD组与对照组组内TI的比较
COPD组内主TI及左、右主支气管TI均没有明显的差异,随着COPD患者疾病严重程度的增高,TI有逐渐变小的趋势。对照组内吸烟组和非吸烟组之间TI及左、右主支气管TI差异均没有统计学意义(表4、5)。

表3 COPD组及对照组TI与肺功能参数的相关性
讨 论
COPD是一种以不完全可逆气流受限为特征的疾病,COPD患者支气管壁较正常人增厚,且随着病情加重,管壁增厚、管腔变窄这一特征越来越明显[5-6]。近年来,关于COPD的研究主要集中在COPD肺功能方面,以往研究更多的是关注小气道改变,而GOLD指南指出慢性咳嗽、咳痰等是由于气管、支气管和细支气管(内径>2~4 mm)等结构异常造成的。有学者通过比较大气道测量径线和实体标本测量的小气道径线,认为可通过测量大气道来评估并间接反映小气道病变情况,但是其敏感性及特异性有待进一步研究[7]。本研究中,相对于对照组,COPD组的TI及左、右主支气管TI均减低,COPD组和对照组的左、右主支气管TI具有显著的差异,左、右主支气管的TI和肺功能参数有一定的相关性,可作为评价COPD肺功能的一个指标。同时TI随着COPD患者疾病严重程度的增高有逐渐减小的趋势。
有学者[8]利用胸部X片测量气管TI与肺功能参数之间的关系,得出气管TI与肺功能有显著的相关性的结论。本研究气管TI与肺功能参数并没有明显的相关性,而左、右主支气管TI与肺功能参数有一定相关性,这可能是由于测量选择标准不同造成的。有两个关于TI和肺功能参数关系的小样本研究,得到了截然相反的结论,Muro等[9]对35例COPD患者的CT图像研究发现在主动脉弓上缘2 cm处测得TI和肺功能参数之间没有相关性,Trigaux等[10]对20例COPD患者和20例正常志愿者CT图像对比发现主动脉弓上缘1 cm处TI和肺功能参数有一定的相关性,认为TI降低是肺过度通气的表现。后来Eom等[4]对比以往测量方法发现,气管TI与肺功能有一定的相关性。但上述研究均未对COPD的GOLD分期及左、右主支气管TI的情况进行说明,本研究在主动脉弓上缘1 cm处测得TI结果并没有发现显著的相关性;但是,左、右主支气管开口处TI结果则和后者一致,这表明在COPD阶段,肺内气管形态改变同肺功能有一定的相关性;同时本研究按照COPD的GOLD分期及COPD高危因素分别对COPD组和对照组进行组内分析,发现各组内主TI及左、右主支气管TI均没有明显的差异。此外,在COPD中常见的气管“剑鞘样”形态改变在研究中也被发现,国外有研究认为当TI小于2/3时认定气管为“剑鞘样”气管(saber-sheath trachea,SST)[4],本研究中,COPD组中的SST较对照组明显增多,同时以COPD IV级组内SST居多,这说明SST改变在中重度COPD中可能更常见,在轻中度COPD较少见。
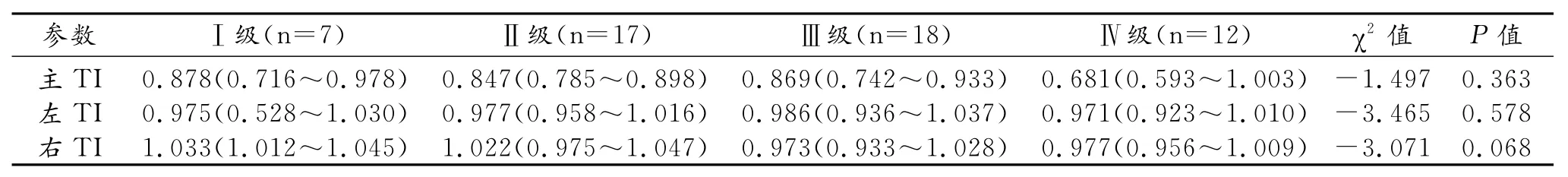
表4 COPD组内TI的比较

表5 对照组内TI的比较
利用放射学方法测量胸腔体积时,胸廓变形或胸壁活动均会对最后的测量结果造成误差。Trigaux等[10]认为慢性持续增加的胸腔内压力还会导致气管软骨环弹性的减低和软骨环的二次软化,这种由于气管软骨软化导致的气管形态学改变在COPD患者中相当常见。Bosiselle等[11]发现过度呼气造成气管塌陷占其所研究COPD患者的20%,但是气管塌陷程度与肺功能参数无关;Sverzellati等[12]发现其研究中53%的COPD患者有气管软化,同时与管壁的增厚具有相关性,但是并没有评估其与肺功能参数间关系。
本研究的局限性在于:第一,本研究获得的图像取自受试者吸气末CT扫描,因此,呼气末的情况并未进行研究。第二,本次研究所采集的图像均为静态图像,对于气道弹性或塌陷情况等只能在动态图像上观察到并未涉及。第三,本研究只有54例COPD患者,样本量相对较少,可能会带来统计偏差。
综上所述,左、右主支气管的TI与肺功能参数有一定的相关性,且TI随着COPD患者疾病严重程度的增高有逐渐变小的趋势,提示其可作为评价肺功能的一个指标,尽管其对于评价肺功能的准确性还需要进一步的探讨,但是其对COPD的诊断、评估和治疗已经用于临床实践中。
参考文献:
[1]Hogg JC,Chu F,Utokaparch S,et al.The nature of small-airway obstruction in chronic obstructive pulmonary disease[J].N Engl J Med,2004,350(26):2645-2653.
[2]Heussel CP,Herth FJ,Kappes J,et al.Fully automatic quantitative assessment of emphysema in computed tomography:comparison with pulmonary function testing and normal values[J].Eur Radiol,2009,19(10):2391-2402.
[3]Barbosa EM Jr,Song G,Tustison N,et al.Computational analysis of thoracic multidetector row HRCT for segmentation and quantification of small airway air trapping and emphysema in obstructive pulmonary disease[J].Acad Radiol,2011,18(10):1258-1269.
[4]Eom JS,Lee G,Lee HY,et al.The relationships between tracheal index and lung volume parameters in mild-to-moderate COPD[J].Eur J Radiol,2013,82(12):e867-e872.
[5]夏艺,管宇,范丽,等.慢性阻塞性肺疾病患者不同HRCT表现型的临床及CT容积量化的分析[J].实用放射学杂志,2013,29(7):1067-1071.
[6]张洁,于铁链,吴琦,等.多层螺旋CT对慢性阻塞性肺疾病气道改变的定量研究[J].放射学实践,2008,23(11):1204-1208.
[7]Nakano Y,Wong JC,de Jong PA,et al.The prediction of small airway dimensions using computed tomography[J].Am J Respir Crit Care Med,2005,171(2):142-146.
[8]Lee HJ,Seo JB,Chae EJ,et al.Tracheal morphology and collapse in COPD:correlation with CT indices and pulmonary function test [J].Eur J Radiol,2011,80(3):e531-e535.
[9]Muro S,Nakano Y,Sakai H,et al.Distorted trachea in patients with chronic obstructive pulmonary disease[J].Respiration,2000,67(6):638-644.
[10]Trigaux JP,Hermes G,Dubois P,et al.CT of saber-sheath trachea.Correlation with clinical,chest radiographic and functional findings[J].Acta Radiol,1994,35(3):247-250.
[11]Boiselle PM,Litmanovich DE,Michaud G,et al.Dynamic expiratory tracheal collapse in morbidly obese COPD patients[J].COPD,2013,10(5):604-610.
[12]Sverzellati N,Rastelli A,Chetta A,et al.Airway malacia in chronic obstructive pulmonary disease:prevalence,morphology and relationship with emphysema,bronchiectasis and bronchial wall thickening[J].Eur Radiol,2009,19(7):1669-1678.
·胸部影像学·
A study of the correlation between tracheal index and pulmonary function in patients with chronic obstructive pulmonary disease and healthy volunteers
GUAN Zheng,XIA Yi,LIU Shi-yuan.Department of Radiology,Changzheng Hospital,the Second Military Medical University,Shanghai 200003,China
【Abstract】Objective:The aims of this study were to analyze the differences of CT quantitative parameters in upper airway in all COPD patients and healthy volunteers,and to quantitatively evaluate the correlation between tracheal index and pulmonary function.Methods:54 COPD patients and 57 healthy volunteers were undertaken both pulmonary function test and chest CT scan.The COPD patients were classified asⅠ~Ⅳgrades according to GOLD staging system;the healthy volunteers were divided into smoking group and non-smoking group according to COPD high risk factors(cigarette smoking>10 pack years).The antero-posterior diameter(APD)and transverse diameter(TRD)of the trachea at 1cm above the aortic arch and the openings of left and right main bronchi were measured,and the tracheal index(TI)was further calculated(TI =TRD/APD).The differences of CT quantitative parameters between COPD patients and healthy volunteers were analyzed.The correlation between TI and lung function were also evaluated.Results:There was no significant difference in age,height,weight and BMI between COPD group and control group(P>0.05).There was a significant TI difference at the openings of left and right main bronchi(P=0.001,P=0.002),and there was no significant difference in TI 1cm above the aortic arch(P=0.134)between COPD group and the control group.There was direct relationship between TI and FEV1 (left main bronchus:R=0.345,P=0.000,right main bronchus:R=0.233,P=0.008),FVC(left main bronchus:R= 0.277,P=0.002),right main bronchus:R=0.184,P=0.039),FEV1/FVC(left main bronchus:R=0.339,P=0.000,right main bronchus:R=0.218,P=0.014,respectively.But there was no significant difference between TI and FEV1,FVC,FEV1/FVC(P>0.05).There was no significant correlation in main bronchus TI,left main bronchus TI,right main bronchus TI of various levels of COPD and control group(P>005).Conclusions:The TIs of the left and right main bronchus in COPD group were smaller than that in control group(P<0.05).And there was a significant difference between two groups.The left and right main bronchus TI had significant correlation with pulmonary function parameters(FEV1,FVC,book=233,ebook=46FEV1/FVC),which could be an indicator of the evaluation of pulmonary function.
【Key words】Chronic obstructive pulmonary disease;Tomography,X-ray computed;Pulmonary function;Trachea index
收稿日期:(2015-09-16)
基金项目:上海市生物医药处重大专项(13411950100)
通讯作者:刘士远,E-mail:cjr.liushiyuan@vip.163.com
作者简介:管政(1988-),男,河南平顶山人,硕士,住院医师,主要从事胸部影像诊断工作。
DOI:10.13609/j.cnki.1000-0313.2016.03.009
【中图分类号】R814.42;R563.9;R443.6
【文献标识码】A
【文章编号】1000-0313(2016)03-0232-05
作者单位:200003 上海,上海长征医院影像科
