缺血性脑卒中合并脑微出血的相关危险因素分析及SWAN的临床检测价值
2016-03-16陆婧陈军赵益林许启仲谭慧
陆婧 陈军 赵益林 许启仲 谭慧
430060 武汉大学人民医院放射科[陆婧 陈军(通信作者) 赵益林 许启仲 谭慧]
缺血性脑卒中合并脑微出血的相关危险因素分析及SWAN的临床检测价值
陆婧陈军赵益林许启仲谭慧
430060武汉大学人民医院放射科[陆婧陈军(通信作者)赵益林许启仲谭慧]
【摘要】目的探寻缺血性脑卒中患者合并脑微出血(CMBs)与相关危险因素的关系及SWAN序列的临床检测价值。方法选取本院2013年4月~2015年4月连续收治常规MRI检查确诊的155例缺血性脑卒中患者,根据磁敏感加权成像上有无微出血灶分为CMBs组(76例)和无CMBs组(79例)。比较2组患者的年龄、性别、吸烟史、饮酒史等以及有无高血压病、糖尿病、高脂血症、脑出血等临床相关因素,并记录相关生化指标。对以上因素进行相关性分析,筛选出与CMBs相关的危险因素。记录各危险因素组常规MRI及SWAN序列对CMBs的检出例数。结果155例缺血性脑卒中患者中有CMBs者76例(占49%),多发生于皮质-皮质下区(占36%);CMBs的发生与年龄、饮酒史、糖尿病及高超敏C反应蛋白水平有关;多因素Logistic回归显示高血压病、高脂血症、脑白质疏松、脑出血及高纤维蛋白原、高同型半胱氨酸是其独立危险因素(P<0.05);SWAN序列对各危险因素组CMBs阳性检出率明显高于常规MRI序列(P<0.001)。 结论缺血性脑卒中患者伴有高血压病、高脂血症、脑白质疏松、脑出血及高纤维蛋白原、高同型半胱氨酸与CMBs发生密切相关;对于缺血性脑卒中合并上述高危因素者,可考虑将SWAN列入常规MRI检查以筛查CMBs病灶和评价患者有无出血倾向。
【关键词】缺血性脑卒中脑微出血磁敏感加权成像危险因素
缺血性脑卒中患者常合并脑微出血(cerebral microbleeds, CMBs),而CMBs的发生与否将会影响脑卒中的诊疗策略。常规磁共振成像不能很好的显示这一改变,研究显示磁敏感加权成像(susceptibility weighted angiography, SWAN)能敏锐地检测出脑微出血灶[1],因而利用SWAN手段检测出缺血性脑卒中合并脑微出血患者并对其相关危险因素进行分析,将为患者早期诊断和及时干预提供依据。
1资料与方法
1.1一般资料选取本院2013年4月~2015年4月连续收治常规MRI确诊的缺血性脑卒中患者共155例,其中男性95例,女性60例。对患者均进行SWAN检查。定义CMBs诊断标准[2]为直径<10 mm的圆形、卵圆形低信号灶,并排除血管周围间隙等干扰因素。从中筛选出CMBs组及无CMBs组。CMBs组年龄40~79岁,平均年龄(63.37±11.59)岁;无微出血组年龄41~77岁,平均年龄(59.61±10.93)岁;按照皮质-皮质下区、基底节-丘脑-间脑、脑干、小脑记录微出血数目。此外,分别记录经常规MR序列及SWAN检出微出血灶例数。
1.2病例纳入标准:(1)发病时间在7 d内缺血性脑卒中患者,经常规MRI确诊;(2)患者或其家属已签署知情同意书。
排除标准:(1)存在MRI检查禁忌证,如装有心脏金属起搏器、幽闭恐怖症等;(2)存在已确诊患有严重内科疾病、各种原因的脉管炎、脑出血、颅内占位、血管畸形等疾病患者;(3)存在其他原因不能配合完成相关神经功能检查患者。
1.3观察指标记录入选者的性别、年龄、职业、教育程度、吸烟、饮酒等基本情况,基本生化指标(包括血常规、肝肾功能、凝血指标)以及有无高血压病(记录收缩压、舒张压、平均动脉压)、冠心病、心力衰竭、高脂血症、糖尿病、脑出血、颈动脉狭窄、脑白质疏松及合并其他疾病史,家族史等。
1.4影像学检查采用美国GE公司Discovery MR 750 Plus 3.0T超导磁共振扫描仪(GE Healthcare, Milwaukee, Wisconsin,USA),8通道相控阵头正交线圈;所有受检者均行横轴位T1WI、T2WI及SWAN检查,SWAN参数:TR/TE=36/45 ms,翻转角20°,层厚2 mm,矩阵448×384,NEX=0.75,带宽15.6 kHz。所有扫描均由1名操作熟练的放射科医师进行。2名放射科副主任医师在双盲情况下,随机读取图像信息并进行记录。在研究中被认为可能诊断为CMBs和脑白质疏松的患者均协商进行确认。
2结果
2.12组观察指标的比较
由表1可知,155例缺血性脑卒中患者中有CMBs者76例,发生率为49%。CMBs组患者高血压病、脑出血、高脂血症发生例数明显多于无CMBs组;同时,部分血压及凝血指标、高超敏C反应蛋白(hypersensitive C-reactive protein, hs-CRP)、同型半胱氨酸(homocysteine, Hcy)平均水平均较无CMBs组高(P<0.05)。
2.2二分类Logistic回归分析
经过单因素回归分析显示,缺血性脑卒中合并CMBs的发生与年龄、饮酒史、高血压病、糖尿病、脑白质疏松、高脂血症、脑出血及高hs-CRP、高纤维蛋白原(fibrinogen, FIB)、高Hcy水平有关(P<0.05),而与合并颈动脉狭窄、慢性阻塞性肺疾病、冠心病、吸烟史及家族史等无明显关系(P>0.05)(表2)。
将年龄、饮酒史等具有相关性的10项指标作为自变量,缺血性脑卒中合并脑微出血与否作为因变量,进行多因素Logistic回归分析。结果表明高血压病、高脂血症、脑白质疏松、脑出血及高FIB、高Hcy为相关危险因素(P<0.05)(表3)。
2.3不同MRI序列对各独立危险因素组的CMBs阳性检出率的比较
常规MRI及SWAN序列对缺血性脑卒中患者合并各独立危险因素的CMBs阳性检出率如表4所示,SWAN序列对各组CMBs的检出水平均明显高于常规MRI序列(P<0.001),其中合并高血压病、高脂血症及症状性脑出血组SWAN序列的阳性检出率高于其他3组。
2.4脑微出血好发部位分析
脑微出血发生部位在皮质-皮质下区为48例(36%),基底节-丘脑-间脑为39例(29%),脑干28例(21%),小脑18例(14%)。由图1可见,缺血性脑卒中患者颅内微出血主要好发于皮质及皮质下区,其次为基底节、丘脑。

表1 2组观察指标的差异性比较

表2 缺血性脑卒中合并脑微出血相关危险因素的单因素Logistic回归分析
3讨论
3.1缺血性脑卒中与CMBs发生的关系
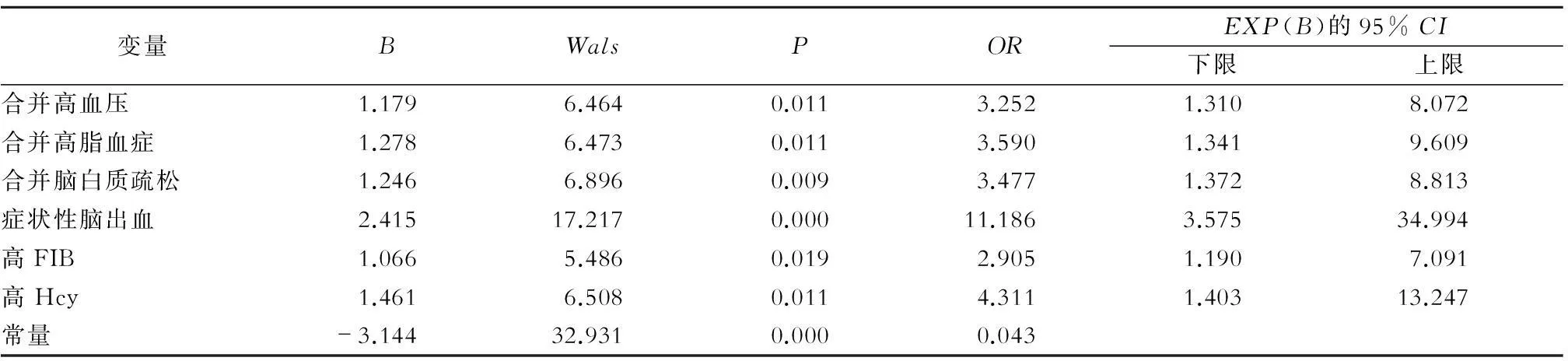
表3 缺血性脑卒中合并脑微出血相关危险因素的多因素Logistic回归分析

表4 不同MRI序列对各独立危险因素的CMBs阳性检出率的比较 [例(%)]
注:与常规MRI组相比,*P<0.001
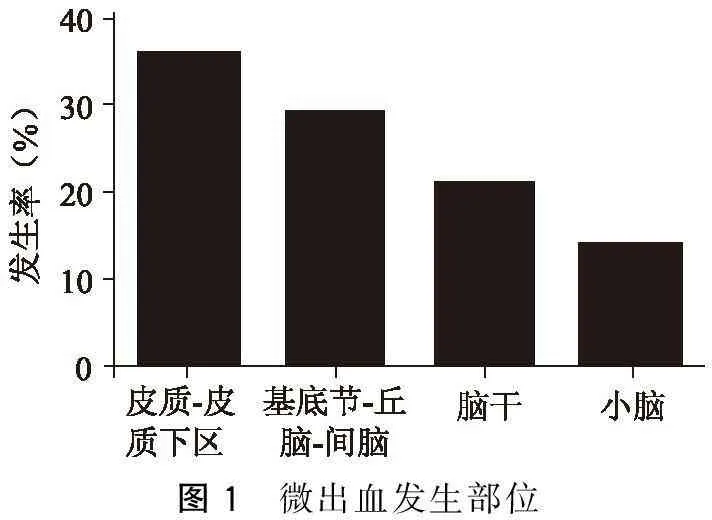
图1 微出血发生部位
报道[3]缺血性脑卒中与脑微出血的发生具有明显相关性,研究认为其机制是两者均由颅内微小血管病变所致,且具有相似的相关危险因素,如年龄、高血压病、高脂血症等。脑卒中患者的治疗需要长期服用口服抗凝或接受溶栓制剂,然而,这无疑会增加脑微出血的发生率。有研究[4]表明广泛(≥3个)CMBs的存在增加了脑卒中患者溶栓治疗后再出血的风险。Kakar 等[5]亦认为CMBs是脑卒中患者继发性脑出血的独立危险因素,尤其是在皮质和基底节多发的CMBs与其有明显相关性[6],且严重地影响着患者的预后[7]。
脑微出血常常因为缺乏明显的临床症状而被忽视,如何早期检出其显得尤为重要。近来,SWAN在中枢神经系统疾病诊断中的应用愈发广泛,其利用组织间磁化率的不同可以敏锐地检测颅内出血灶、血管畸形等。研究[8]认为,SWAN较常规T2*WI序列能更多的显示CMBs灶,同时能将其与一些干扰信号区分开来,从而明显地提高了CMBs的检出率。本研究发现,SWAN序列对缺血性脑卒中患者合并高血压病、高脂血症、脑白质疏松、脑出血及高FIB、高Hcy等危险因素发生CMBs检出的敏感性明显优于常规MRI序列(P<0.001)。此外,对于合并高血压病、高脂血症及脑出血组的患者,SWAN序列的阳性检出率明显高于其他三组,说明SWAN序列在对于合并这三类疾病的缺血性脑卒中患者CMBs的检测更具有优势。
3.2缺血性脑卒中合并CMBs与临床相关因素的关系
3.2.1年龄、性别 本研究155例患者中男性95例、女性60例,男性患者人数明显多于女性,相关统计分析表明两者差异无统计学意义,与部分报道[9]一致。许多研究[10]都已证实年龄是脑微出血的一个相关因素,随着年龄的增长,心脑血管疾病发生风险也上升。本研究也发现脑微出血组平均年龄大于无微出血组,但并非是脑微出血发生的独立危险因素。
3.2.2吸烟、饮酒史 较多学者认为吸烟、饮酒与脑出血具有相关性,且多表现为微小的出血灶。虽然一些研究发现对于缺血性脑卒中患者,适量的饮酒是一种保护性因素,但长期吸烟、饮酒的患者脑出血发生率上升[11-12]。而本研究发现仅饮酒与脑卒中患者脑微出血发生相关,最终吸烟与饮酒均未进入多元回归分析中,分析原因可能是部分病人摄入的时间、量的不一致导致评价标准的不统一所致。
3.2.3脑出血CMBs与脑出血的发生密切相关,共同病理基础是颅内血管的破裂出血。本研究多因素Logistic回归亦发现缺血性脑卒中合并微出血患者与脑出血明显相关(OR=11.186,95% CI:3.575~34.994)。Lee 等[13]认为脑出血与皮质-皮质下区微出血相关性尤为密切,脑微出血的部位与数目影响着继发脑出血的发生。脑血管损伤、变性后发生的微出血被认为是症状性脑出血的先兆性出血。Igase 等[14]则认为症状性脑出血与基底节、丘脑区脑微出血更具有相关性。无论哪个部位出血与脑微出血的关系更为密切,脑在特定位置的微出血在某种程度上预示着脑出血的发展。区域血流动力学及血管反应性的差异决定了不同部位脑出血的程度,即微出血或者是大量出血。这之间的联系仍需要大样本的前瞻性研究证实。
3.2.4高血压病高血压病是脑微出血发生的危险因素,这一观点已得到较多的认可。高血压长期作用于颅内小血管,导致其发生粥样硬化,脑内微小动脉透明变性,血管脆性改变从而更容易引发出血,可以表现为症状性脑出血或是微出血[15]。高血压病所引起的微出血常位于深部脑区,包括皮质-皮质下区、基底节-丘脑区等[16],这与本研究发现的脑微出血好发部位相吻合。发生于这些部位的CMBs被认为与高血压微血管病变相关[17],不难推测这是导致微出血发生的重要原因。然而对于高血压导致微出血发生的机制仍存在质疑,有的学者认为血压的波动起着决定性作用,尤其是舒张压的作用较为关键。另一些学者[18]则认为收缩压变异性对于深部CMBs的发生进展是一个独立的风险因素。
3.2.5脑白质疏松脑白质疏松于1987年由加拿大学者首次提出,MRI上表现为脑室周围及半卵圆中心旁多发的斑点、斑片状T2WI高信号。脑白质疏松提示了微小血管储备能力的下降。本研究中76例脑卒中合并脑微出血患者中64例出现了脑白质疏松,发生率高达84.2%。Gao 等[19]认为脑微出血与脑部白质疏松有关,但患者是否同时存在高血压病起着决定性的作用。高血压被认为是CMBs和脑白质疏松的共同危险因素,提示高血压病与这两者的发生明显相关。CMBs、脑白质疏松与腔隙性脑死被视为典型的脑小血管疾病的表现,可能是由于CMBs与脑白质疏松存在着共同的病理基础[20]。
3.2.6生化指标通常认为高脂血症增加心脑血管疾病的风险,然而目前对于血脂水平与CMBs之间相关性尚无统一结论。Igase等[14]研究发现,低血清总胆固醇(TC)水平和较高高密度脂蛋白(HDL)水平与CMBs发病程度有明显关联,这提示血脂水平降低也是造成CMBs的危险因素之一。低血脂水平可能参与了脑动脉硬化的形成,从而弱化血管,使之更易出血;同时低血脂改变血小板功能及体内的凝血机能,易发生出血。本研究差异性分析中,脑微出血组LDL与HDL平均水平较对照组低,而TG、TC平均水平较对照组高,两组之间血脂水平并无明显差异性(P>0.05)。而最终的多元回归分析中发现高脂血症是脑卒中合并微出血的独立危险因素,推测这与高水平TC增加血管通透性和低水平LDL破坏血管完整性有关。Orken等[21]行多因素Logistic回归分析显示血脂水平与CMB无明显相关性(OR=0.74;P=0.50)。因此,血脂与CMB之间的关系尚存有争议,有待进一步研究。
D-二聚体(D-Dimer)含量升高反映了脑出血时血液的高凝状态和继发纤溶亢进,而血液中FIB含量则反映了凝血机能状态。目前对于缺血性脑卒中合并微出血与FIB及D-Dimer间关系的报道较少。本研究中,脑微出血组血清FIB及D-Dimer水平明显高于无微出血组,且差异有统计学意义(P<0.05)。高纤维蛋白原反映了脑内出血倾向,尤其是在缺血性脑血管病[22]。本研究发现高纤维蛋白原是脑微出血的独立危险因素,其是否为影响脑卒中患者脑微出血的直接原因仍需要进一步的探索。
同型半胱氨酸(Hcy)是蛋氨酸循环的中间产物,在人体的代谢循环中起着重要的作用。Hcy被认为是脑白质疏松的危险因素,而其与脑微出血的关系研究相对较少且尚无定论。有学者[23]研究显示,Hcy水平增高与CMBs的发生无显著相关性。而Feng 等[24]则认为其与脑小血管病的发生密切相关。本研究发现Hcy是脑卒中合并微出血的独立危险因素,推测其机制为血浆高浓度Hcy通过影响内皮细胞的功能,从而改变血管壁的性状,使管壁僵硬,从而增加了出血的风险。
3.2.7其他除此之外,尚有许多因素与缺血性脑卒中合并脑微出血相关,例如糖尿病、肾功能、家族史等。肾功能对脑微出血的影响,目前国内外鲜少研究。Cho 等[25]认为CMBs的发生、分布与肾功能的异常存在关联。可能原因是由于肾与脑存在类似的解剖病理基础有关[26]。在本研究检测的相关肾功能指标中,血肌酐(Cr)水平具有差异性,且脑微出血组平均水平高于对照组。然而这些因素最终并未成为CMBs的相关危险因素,分析其原因可能是样本量的不足、疾病之间相互作用影响以及地方个体差异性所致。
综上所述,通过本研究可以发现,缺血性脑卒中合并脑微出血是多种因素所共同作用的结果。然而具体是何种因素占据主导地位,尚不十分明确。本研究为进一步的大样本探索提供了方向,同时为临床工作中脑卒中患者脑微出血的诊断和预防起到指导作用。SWAN作为新近发展的MRI检查序列,较传统序列更能敏锐地检测出颅内的微出血灶。因此,对于缺血性脑卒中合并高血压病、高脂血症、症状性脑出血等高危因素的患者,应在常规MRI扫描中列入SWAN检查以进一步筛查有无CMBs的发生,同时评价患者的出血倾向。对于同时合并高血压病及脑白质疏松的脑卒中患者也应进行密切随访,动态监测患者的凝血及Hcy等指标,严密观测有无脑微出血的发生。
参考文献
[1]刘春岭.MRI磁敏感加权成像(SWI)在脑出血中的应用价值分析[J].中国CT和MRI杂志,2015,65(3):13-15, 26.
[2]CHARIDIMOU A, J?GER H R, WERRING D J. Cerebral microbleed detection and mapping: principles, methodological aspects and rationale in vascular dementia[J]. Experimental Gerontology, 2012, 47(11): 843-852.
[3]POELS M M, VERNOOIJ M W, IKRAM M A, et al. Prevalence and risk factors of cerebral microbleeds: an update of the Rotterdam scan study[J]. Stroke; a Journal of Cerebral Circulation, 2010, 41(10 Suppl): S103-S106.
[4]YAN Shenqiang, JIN Xinchun, ZHANG Xuting, et al. Extensive cerebral microbleeds predict parenchymal haemorrhage and poor outcome after intravenous thrombolysis[J]. Journal of Neurology Neurosurgery and Psychiatry, 2015, 86(11):1267-1272.
[5]KAKAR P, CHARIDIMOU A, WERRING D J. Cerebral microbleeds: a new dilemma in stroke medicine[J]. JRSM Cardiovascular Disease, 2012, 1(8): 2048004012474754.
[6]LEE S H, RYU W S, ROH J K. Cerebral microbleeds are a risk factor for warfarin-related intracerebral hemorrhage[J]. Neurology, 2009, 72(2): 171-176.
[7]KIM T W, LEE S J, KOO J, et al. Cerebral microbleeds and functional outcomes after ischemic stroke[J]. The Canadian Journal of Neurological Sciences. Le Journal Canadien des Sciences Neurologiques, 2014, 41(5): 577-582.
[8]GUO L-f, WANG G, ZHU X-y, et al. Comparison of ESWAN, SWI-SPGR, and 2D T2*-weighted GRE sequence for depicting cerebral microbleeds[J]. Clinical Neuroradiology, 2013, 23(2): 121-127.
[9]JEERAKATHIL T, WOLF P A, BEISER A, et al. Cerebral microbleeds: prevalence and associations with cardiovascular risk factors in the Framingham Study[J]. Stroke; a Journal of Cerebral Circulation, 2004, 35(8): 1831-1835.
[10]YATES P A, VILLEMAGNE V L, ELLIS K A, et al. Cerebral microbleeds: a review of clinical, genetic, and neuroimaging associations[J]. Frontiers in Neurology, 2014, 4: 205.
[11]ZHANG Yurong, TUOMILEHTO J, JOUSILAHTI P, et al. Lifestyle factors on the risks of ischemic and hemorrhagic stroke[J]. Archives of Internal Medicine, 2011, 171(20): 1811-1818.
[12]O'DONNELL M J, XAVIER D, LIU Lisheng, et al. Risk factors for ischaemic and intracerebral haemorrhagic stroke in 22 countries (the INTERSTROKE study): a case-control study[J]. Lancet, 2010, 376(9735): 112-123.
[13]LEE S H, BAE H J, KO S B, et al. Comparative analysis of the spatial distribution and severity of cerebral microbleeds and old lacunes[J]. Journal of Neurology Neurosurgery and Psychiatry, 2004, 75(3): 423-427.
[14]IGASE M, KOHARA K, IGASE K, et al. Deep cerebral microbleeds are negatively associated with HDL-C in elderly first-time ischemic stroke patients[J]. Journal of the Neurological Sciences, 2013, 325(1/2): 137-141.
[15]SCHRAG M, GREER D M. Clinical associations of cerebral microbleeds on magnetic resonance neuroimaging[J]. Journal of Stroke and Cerebrovascular Diseases : the Official Journal of National Stroke Association, 2014, 23(10): 2489-2497.
[16]唐洲平,刘菲,张琳,等.高血压脑微出血患者磁共振成像特征[J].中华神经科杂志,2009,42(1):53-55.
[17]CORDONNIER C, AL-SHAHI SALMAN R, WARDLAW J. Spontaneous brain microbleeds: systematic review, subgroup analyses and standards for study design and reporting[J]. Brain : a Journal of Neurology, 2007, 130(Pt 8): 1988-2003.
[18]VERNOOIJ M W, VAN DER LUGT A, IKRAM M A, et al. Prevalence and risk factors of cerebral microbleeds: the Rotterdam Scan Study[J]. Neurology, 2008, 70(14): 1208-1214.
[19]GAO Zhongbao, WANG Wei, WANG Zhenfu, et al. Cerebral microbleeds are associated with deep white matter hyperintensities, but only in hypertensive patients[J]. PLOS One, 2014, 9(3): e91637.
[20]YAMADA S, SAIKI M, SATOW T, et al. Periventricular and deep white matter leukoaraiosis have a closer association with cerebral microbleeds than age[J]. European Journal of Neurology : the Official Journal of the European Federation of Neurological Societies, 2012, 19(1): 98-104.
[21]ORKEN D N, KENANGIL G, UYSAL E, et al. Lack of association between cerebral microbleeds and low serum cholesterol in patients with acute intracerebral hemorrhage[J]. Clinical Neurology and Neurosurgery, 2010, 112(8): 668-671.
[22]张敏,岳炫烨,殷勤,等.脑微出血研究进展[J].中华老年心脑血管病杂志,2011,13(2):190-192.
[23]NAKA H, NOMURA E, TAKAHASHI T, et al. Plasma total homocysteine levels are associated with advanced leukoaraiosis but not with asymptomatic microbleeds on T2*-weighted MRI in patients with stroke[J]. European Journal of Neurology, 2006, 13(3): 261-265.
[24]FENG Chao, BAI Xue, XU Yu, et al. Hyperhomocysteinemia associates with small vessel disease more closely than large vessel disease[J]. International Journal of Medical Sciences, 2013, 10(4): 408-412.
[25]CHO A H, LEE S B, HAN S-j, et al. Impaired kidney function and cerebral microbleeds in patients with acute ischemic stroke[J]. Neurology, 2009, 73(20): 1645-1648.
[26]SONG Tae-jin, KIM J, LEE H S, et al. Distribution of cerebral microbleeds determines their association with impaired kidney function[J]. Journal of Clinical Neurology (Seoul, Korea).
【DOI】10.3969/j.issn.1007-0478.2016.01.009
An analysis of risk factors for ischemic stroke complicating cerebral microbleeds and the diagnostic value of MR susceptibility weighted angiography(SWAN)LuJing,ChenJun,ZhaoYilin,etal.DepartmentofRadiology,RenminHospitalofWuhanUniversity,Wuhan430060
【Abstract】ObjectiveTo investigate the value of MR susceptibility weighted angiography (SWAN) in diagnosis of ischemic patients complicated with cerebral microbleeds(CMBs) and to explore the related risk factors.Methods155 consecutive patients of ischemic stroke diagnosed by conventional MRI were enrolled in this study from April 2013 to April 2015. According to the appearance of SWAN, patients were divided into the CMBs group(76 cases) and the non-CMBs group(79 cases). Basic information and relevant clinical data (including gender, age, smoking history, hypertension, hyperlipidemia, diabetes, cerebral hemorrhage and so on) of both groups were collected, and then analyze with χ2test and logistic regression analysis. Collect the number of CMBs on SWAN and conventional MRI sequences of groups with those risk factors above.ResultsIn 155 patients of ischemic stroke, 76 cases (49%) occurred CMBs, and mostly in cortical-subcortical (36%). Patients in CMBs group were correlate with age, drinking history, diabetes and hypersensitive C-reactive protein. Multivariate logistic regression analysis showed that hypertension, hyperlipidemia, cerebral hemorrhage, cerebral leukoaraiosis, high levels of fibrinogen and homocysteine were the independent risk factors (P<0.05). Moreover, The detection rates of CMBs on SWAN were higher than on conventional MRI (P<0.001).ConclusionsIn patients with ischemic stroke, the occurrence of CMBs is directly associate with hypertension, hyperlipidemia, cerebral hemorrhage, cerebral leukoaraiosis, high levels of fibrinogen and homocysteine; In patients of ischemic stroke with those risk factors above, SWAN can be used as conventional examination for diagnosing the occurrence of CMBs and evaluating the hemorrhagic tendency.
【Key words】Ischemic strokeCerebral microbleedsSusceptibility weighted angiographyRisk factors
【中图分类号】R743
【文献标识码】A
【文章编号】1007-0478(2016)01-0036-06
(2015-11-30收稿2015-12-17修回)
