双胎输血综合征13例临床分析
2016-03-13吕彦兴韦义军韦拔蒋永江
吕彦兴,韦义军,韦拔,蒋永江
(柳州市妇幼保健院新生儿科,广西 柳州 545001)
双胎输血综合征13例临床分析
吕彦兴,韦义军,韦拔,蒋永江
(柳州市妇幼保健院新生儿科,广西 柳州 545001)
目的 了解双胎输血综合征患儿的临床特点、并发症及预后。方法 回顾性分析本科2008年至2015年收治的13例双胎输血综合征患儿的临床诊治资料。结果 双胎输血综合征在双胎妊娠中的发生率为0.9%;死亡率为3.8%;平均胎龄(33.96±1.87)周;平均体质量(1 908.27±390.14)g;受血儿的平均体质量(2 112.96± 310.44)g,平均血红蛋白(215.53±36.61)g/L;供血儿的平均体质量(1 703.84±360.82)g,平均血红蛋白(131.76± 39.95)g/L;体质量相差>20%者占46.2%;血红蛋白相差50~80 g/L者占69.2%,血红蛋白相差>80 g/L者占30.8%;受血儿发生红细胞增多症者占23.1%,进行部分换血者3例,占23.1%;供血儿发生贫血者占69.2%,需输血治疗者占23.1%;受血儿并发症中早产、高胆红素血症、肺炎排前三位;供血儿并发症中早产、肺炎、呼吸衰竭排前三位;在受血儿与供血儿两者并发症的比较中除高胆红素血症存在统计学意义(P<0.05)外,其余均无统计学意义(P>0.05)。结论 双胎输血综合征是单卵单绒毛膜双胎特有的死亡率较高的严重并发症,诊断主要依据产前的B超检查,对于生后的单卵单绒毛膜双胎,应注意其胎盘情况、体重差异、血红蛋白检查结果等,做到早发现、早诊断,积极采取治疗措施,可减少并发症、后遗症的发生,降低围产儿死亡率。
双胎输血综合征;并发症;新生儿;临床特点;预后
随着辅助生殖技术的广泛开展,双胎妊娠发生率有所上升,在双胎妊娠中约有2/3为双卵双胎,有1/3为单卵双胎,而大约2/3的单卵双胎为单卵单绒毛膜,1/3的单卵双胎为单卵双绒毛膜,单卵单绒毛膜双胎中98%为单绒毛膜双羊膜囊双胎(mono-chrionic diamniotic,MCDA)。双胎输血综合征(twin-to-twin transfusion syndrome,TTTS)是MCDA中最常见且严重的一种并发症。现对本科室2008-2015年收治的双胎妊娠中并发TTTS的13例患儿的临床资料进行回顾性分析,现报道如下:
1 资料与方法
1.1 一般资料 2008-2015年我院新生儿科共收治1 407例双胎患儿,其中13例为TTTS患儿。13例TTTS患儿中剖腹产6例(46.2%),顺产7例(53.8%);男-男9例(69.2%),女-女4例(30.8%),男女比例为2.25:1;胎龄>37周1例(7.7%),胎龄<37周12例(92.3%),见表1。
1.2 TTTS诊断标准[1](1)胎盘检查:供血儿的胎盘苍白、萎缩(绒毛有水肿及血管收缩),羊水过少,羊膜上有羊膜结节,而受血儿的胎盘色泽红、充血;(2)新生儿生后血红蛋白水平相差≥50 g/L,以及受血儿和供血儿有生长差异、贫血和多血质的临床表现。

表1 13例TTTS患儿临床资料
1.3 统计学方法 所有数据采用SPSS18.0软件进行统计分析,计数资料样本的构成比或率采用χ2检验,P<0.05为差异具有统计学意义。
2 结果
2.1 一般情况 TTTS在双胎妊娠中的发生率为0.9%;平均胎龄为(33.96±1.87)周;平均体质量(1 908.27±390.14)g;受血儿的平均体质量(2 112.96± 310.44)g,平均血红蛋白(215.53±36.61)g/L,供血儿的平均体质量(1 703.84±360.82)g,平均血红蛋白(131.76±39.95)g/L;体质量相差>20%者6例(46.2%);血红蛋白相差50~80 g/L者9例(69.2%),血红蛋白相差>80 g/L者4例(30.8%);受血儿发生红细胞增多症者3例(23.1%),部分换血者3例(23.1%);供血儿发生贫血者9例(69.2%),需输血治疗者3例(23.1%)。
2.2 TTTS受血儿与供血儿并发症情况 受血儿并发症中早产、高胆红素血症、肺炎排前三位;供血儿并发症中早产、肺炎、呼吸衰竭排前三位;两者并发症的比较中高胆红素血症的差异有统计学意义(P<0.05),其余均无统计学意义(P>0.05),见表2。
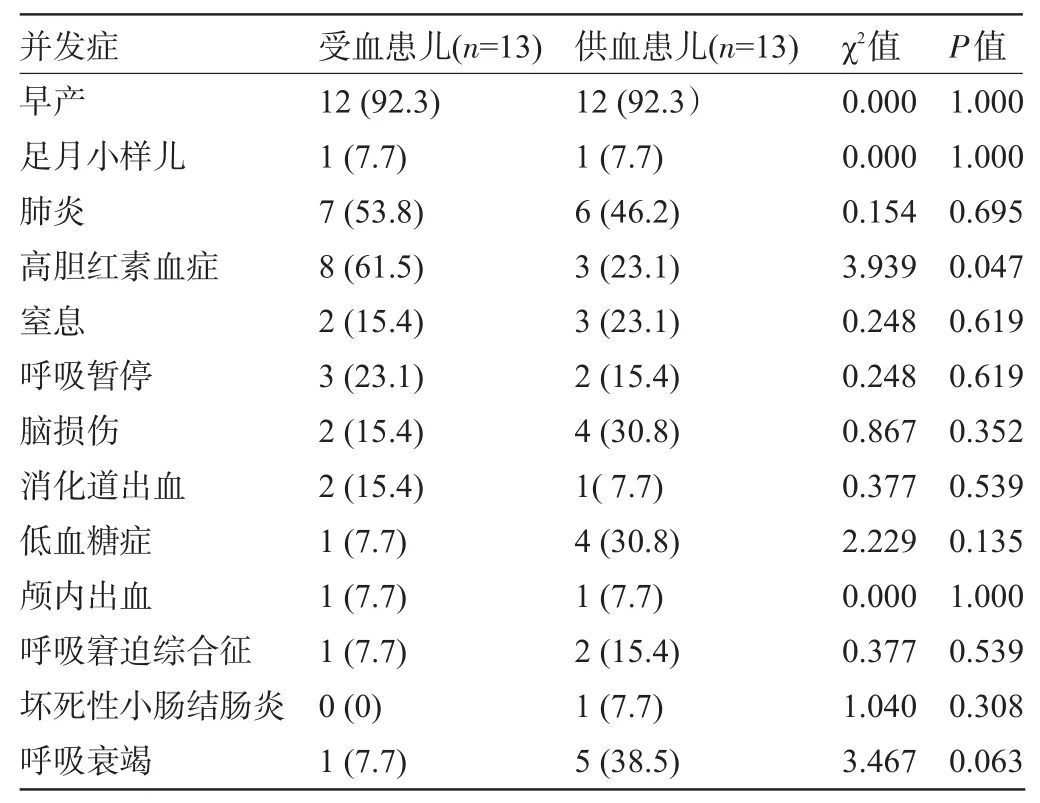
表2 TTTS受血儿与供血儿并发症比较[例(%)]
2.3 预后情况 除1例受血患儿因病情危重,家长放弃治疗后死亡外,25例患儿均治愈出院,死亡率为3.8%(1/26)。
3 讨论
TTTS是由Herlitz在1941年首先发现并命名,它是指单卵单绒毛膜双胎时一胎的血液通过胎盘吻合血管输给另一胎儿,双胎之间发生血流动力学差异,胎盘中的血管吻合支是TTTS患儿胎盘的解剖学特征。TTTS仅发生于单卵单绒毛膜双胎,因为双绒毛膜双胎中是不存在血管吻合的。胎盘灌注研究证实,单卵单绒毛膜双胎妊娠的胎盘中有近96%的血管相吻合[2]。TTTS的诊断主要包括产前和产后诊断,产前诊断标准是:单绒毛膜双胎超声检查中,一胎出现羊水过多(孕20周前羊水最大深度>8 cm,孕20周后羊水最大深度>10 cm),同时另一胎儿出现羊水减少(羊水最大深度<2 cm)。产后诊断主要是依据“两个胎儿体重相差20%,血红蛋白相差50 g/L”,但产后的诊断标准现已被逐渐摒弃[3],故不能以“生后血红蛋白水平相差≥50 g/L”来确诊。双绒毛膜双胎之间的血红蛋白有时亦可有此差异,但供血儿亦可因代偿性造血而使两者血红蛋白无明显差异。本组资料所采用的TTTS诊断标准仍为产后标准,主要是因为患儿除从本院产科转入外,还有部分由外院转入,产前资料多不全或无,更缺少相关的产前B超诊断资料,因此主要还是依靠患儿母亲产后的胎盘情况、患儿的临床表现及实验室检查结果等来确诊。
TTTS的主要临床表现为供血者生长发育迟缓,体重较轻,生后可发生贫血甚至休克,而受血者体重较重,可发生红细胞增多症、循环血量过多,严重者可发生心力衰竭、高血压、血栓形成、呼吸暂停等。对于TTTS患儿新生儿期的治疗主要是针对供血儿的重度贫血进行输血,受血儿因为红细胞增多症需要进行部分换血治疗,并根据患儿各系统的并发症进行对症支持等治疗。本组资料中,所有受血儿的体重均较供血儿的体重重,受血儿平均体质量(2 112.96±310.44)g,较供血儿的(1 703.84±360.82)g明显重,其中体质量相差>20%者达46.2%;受血儿中有23.1%的患儿发生红细胞增多症,均需部分换血治疗,供血儿中有69.2%的患儿发生贫血,因贫血严重需输血治疗的占23.1%。有研究认为,TTTS的双胎之间的血红蛋白的差异可能与双胎分娩顺序有关,双胎小毛的血红蛋白含量明显较大毛高[4-5],但在本组资料中,大毛的血红蛋白含量较小毛的高(有8例大毛的血红蛋白含量高于小毛),与研究不一致,考虑与本组资料病例数较少有关。
相关资料显示,双胎妊娠中TTTS的发生率在5%~30%,围产儿死亡率可高达40%~80%[6],本组资料中的双胎患儿中TTTS发生率为0.9%,死亡率为3.8%,较其明显低,考虑原因为:①本组资料的患儿均为转入我科住院治疗的新生儿,诊断TTTS的依据为产后标准,并未包含产前诊断的且未转入新生儿科的正常新生儿;死亡的患儿是因病情危重,家长放弃治疗而死亡,并不包括在宫内、产房等入院前已死亡的围产儿,因此,本组资料中TTTS的发生率和死亡率均较低。②TTTS的死亡率高的主要原因也与TTTS患儿中超未成熟儿、极低体质量儿及严重脑损伤比例高有关[7]。本组资料中患儿的平均胎龄为(33.96±1.87)周,平均体质量(1 908.27±390.14)g,胎龄及体重均较高,且无超未成熟儿,极低体重儿所占比例低,这也是死亡率较资料低的原因之一。
TTTS患儿有一般双胎儿的常见并发症如早产低体重、足月小样、肺炎、窒息、高胆红素血症、颅内出血、呼吸窘迫综合征、低血糖症等,也会因供血与受血者之间的血供不平衡而出现的供血与受血者特有并发症。本组资料中TTTS的主要并发症为:早产、高胆红素血症、肺炎、呼吸暂停、窒息、脑损伤、消化道出血、颅内出血、呼吸窘迫综合征、呼吸衰竭、足月小样、低血糖症、坏死性小肠结肠炎等。受血儿并发症中早产、高胆红素血症、肺炎排在前三位;供血儿并发症中早产、肺炎、呼吸衰竭排在前三位;两者并发症的发病率存在着差异,但除高胆红素血症的差异存在统计学意义(P<0.05)外,其余的均无统计学意义(P>0.05),考虑原因为受血儿由于红细胞增多而增加了胆红素的生成,而供血患儿由于血容量的减少,红细胞破坏减少,从而胆红素生成也就相应减少。TTTS的并发症情况与邹红梅等[8]所报道的存在一定的差异,有待扩大样本量进一步研究比较。
总之,TTTS是单卵单绒毛膜双胎特有的死亡率较高的严重并发症,诊断主要依据产前的B超检查,对于生后的单卵单绒毛膜双胎,应注意其胎盘情况、体重差异、血红蛋白检查结果等,做到早发现、早诊断,积极采取相应的治疗措施,减少并发症、后遗症的发生,降低新生儿死亡率。
[1]邵肖梅,叶鸿瑁,丘小汕.实用新生儿学[M].4版.北京:人民卫生出版,2011:601.
[2]Denbow ML,Cox P,Taylor M,et al.Placental angioarchitecture in monochorionic twin pregnancies:relationship to fetal growth,fetofetal transfusion syndrome,and pregnancy outcome[J].Am J Obstet Gynecol,2000,182(2):417-426.
[3]段涛.双胎妊娠临床处理指南(第二部分)[J].中华妇产科杂志, 2015,50(9):641-647.
[4]Lopriore E,Middeldorp JM,Sueters M,et al.Twin-to-twin transfusion syndrome:from placental anastomoses to long-term neurodevelopmental outcome[J].Curr Pediatr Rev,2005,1(3):191-203.
[5] Lopriore E,Sueters M,Middeldorp JM,et al.Neonatal outcome in twin-to-twin transfusion syndrome treated with fetoscopic laser occlusion of vascular anastomoses[J].J Pediatr,2005,147(5):597-602.
[6]邵肖梅,叶鸿瑁,丘小汕.实用新生儿学[M].4版.北京:人民卫生出版,2011:80.
[7]Lopriore E,Oepkes D,Walther FJ.Neonatal morbidity in twin-twin transfusion syndrome[J].Early ilumall Dev,2011,87(9):595-599.
[8]邹红梅,宋燕燕.双胎输血综合征新生儿的临床分析[J].中华妇产科杂志,2015,50(9):641-647.
R442.8
B
1003—6350(2016)15—2539—03
10.3969/j.issn.1003-6350.2016.15.046
2016-02-15)
吕彦兴。E-mail:liuzhoulyx@163.com
