低频电刺激联合压力温度刺激训练治疗老年痴呆患者吞咽困难的疗效观察
2016-03-13毛依予唐丽萍江爱玉顾凤芳苏雅芳陈爱学李国荣
毛依予,唐丽萍,江爱玉,顾凤芳,苏雅芳,陈爱学,李国荣
随着社会的老龄化进程,老年痴呆的发病率逐年上升,在住院的老年痴呆患者中,有45%存在吞咽功能障碍[1]。本文采用低频电刺激联合压力温度刺激促进训练治疗老年痴呆伴有吞咽困难的患者,疗效较好,报道如下。
1 资料与方法
1.1 一般资料 选取2013年6月~2014年5月于嘉兴市康慈医院住院治疗的老年痴呆患者90例,均符合老年期痴呆的诊断标准[2];吞咽功能障碍程度参照洼田饮水试验评级,均为Ⅲ级及以上。90例患者治疗过程中有10例脱落,剩余80例分为2组,①观察组40例,男21例,女19例;年龄(83.9±4.6)岁;病程(6.5±2.2)年。②对照组40例,男18例,女22例;年龄(83.8±6.7)岁;病程(6.4±2.0)年。2组一般资料比较差异无统计学意义。
1.2 方法 2组均采用常规药物治疗及吞咽训练操、摄食训练、心理干预等吞咽康复训练。观察组在此基础上加用低频电刺激仪联合压力温度刺激促进训练治疗。①低频电刺激:采用HB610B型吞咽功能障碍治疗仪,电极沿颈部正中线垂直排列放置,双向方波,波宽700ms,输出强度0~15mA,频率30~80Hz,逐渐增加强度至出现预期的感觉和运动肌反应刺激,以患者适应并能见到有吞咽动作为最佳。每次30min,每日2次,每周6d。② 压力和温度刺激促进训练:将一不锈钢小勺在冰块中放置5~10s,然后放在舌尖、舌体、舌根上,轻轻压下,嘱患者用舌将勺抬起;用冰勺置于患者口内前咽弓处平稳的做垂直方向的摩擦5次,然后嘱患者做一个空吞咽;冰水为患者做一次口腔清洁,在使用吞咽功能障碍治疗仪治疗时同步进行。
1.3 评定标准 ①洼田饮水试验评级[3]:能将30ml温水1次喝完(5s)且无噎呛为Ⅰ级;能1次喝完但超过5s,或分2 次以上喝完且无噎呛为Ⅱ级;1次喝完有噎呛为Ⅲ级;需分2次喝完且有噎呛为Ⅳ级;常常呛住且不能喝完为Ⅴ级。级别越高吞咽功能越差。②标准吞咽功能评分 (the standardized swallowing assessment,SSA)[4],该量表最低分为17分,最高分为46分,分数越高吞咽功能越差。
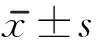
2 结果
治疗4周后,2组洼田饮水试验评级均较治疗前明显好转(P<0.05, 0.01),且观察组更优于对照组 (P<0.05)。见表1。
治疗2、3及4周时,2组SSA评分均较治疗前呈逐渐下降趋势(均P<0.05),且观察组在治疗第3及4周时的SSA评分均低于同期的对照组(均P<0.05),治疗2周时SSA评分2组间比较差异无统计学意义。见表2。
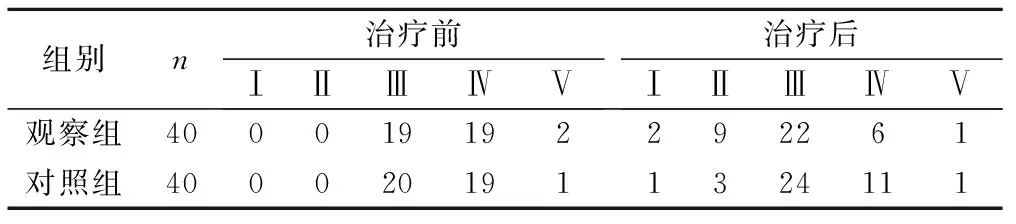
表1 2组治疗前后洼田饮水试验评级比较 级,例
观察组与治疗前比较,P<0.01;对照组与治疗前比较,P<0.05;治疗后2组间比较,P<0.05
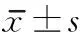
表2 2组SSA评分治疗前后各时点比较 分,
与治疗前比较,aP<0.05;与治疗后2周比较,bP<0.05;与治疗后3周比较,cP<0.05;与对照组比较,dP<0.05。
3 讨论
影响老年痴呆患者进食困难的因素有认知功能障碍、生理性功能退化、社会文化心理因素、环境因素等[5],随着脑部病变和痴呆的进行性加重以及认知功能损害的加重,吞咽障碍也会越来越严重[6],患者训练的依从性变差。低频电刺激治疗采用一定强度的电流通过预设程序刺激咽部肌肉,诱发肌肉运动或模拟正常的自主运动模式,增强肌力和对肌肉再教育,同时电流通过神经反射作用于大脑,促进中枢神经系统相应区域功能的重建,促进吞咽功能恢复,系神经肌肉电刺激的范畴[7]。有研究显示该技术即时效应明显,能改善吞咽功能[8]。郑红云等[9]报道电刺激治疗能改善老年痴呆患者的吞咽功能。冷刺激法利用肌肉遇冷收缩的原理,能有效提高软腭和咽部的敏感度,使吞咽反射发生,进而增加对大脑皮质的刺激,使吞咽功能通路重建[10-11]。在冷刺激期间使用冰镇不锈钢小勺在舌尖、舌体、舌根上的轻压,嘱患者用舌将勺抬起,是通过强化舌肌的被动运动控制训练来改善吞咽功能。
本研究结果显示,观察组的洼田氏饮水试验评级和SSA评分优于对照组,且SSA评分在治疗第3周就优于对照组。可见在常规吞咽功能训练基础上增加低频电刺激、压力温度刺激促进训练,可以避免因为患者的依从性差,训练配合执行不到位,导致的训练效果下降,从而取得更好的疗效且起效更快。而且这两种物理治疗方法操作简单,便于临床运用。本研究采用的SSA评分,使用方便,不仅较全面地评价了患者的吞咽功能状况,还对吞咽功能的康复训练具有一定的指导作用[12]。
在老年痴呆伴吞咽困难患者的康复过程中,其心理社会干预尤其重要,不单要关注康复过程中患者的情绪心理变化,还要做好家属的健康教育及指导,本次研究中由于患者的情绪心理变化及家属对治疗的不理解,有10例患者脱落,失去了康复的机会,值得我们关注。
[1] Sue EE.Dysphagia and aspiration pneumonia in older adults[J].J Am Acad Nurse Pract,2010,22(1):17-22.
[2] American Psychiatric Association.Diagnosis and statistical manual of mental disorders,4th ed(DSM-IV)[C].Washington,American Psychiatric Association,1994.
[3] 大西幸子,孙启良.脑卒中患者摄食一吞咽障碍的评价与训练[J ].中国康复医学杂志, 1997,12(3):142-143.
[4] Ellul J,Barer D.Intraobserver reliability of a standardized bedside swallowing assessment[J].Cerebrovasc Dis,1996,6(3):152-153.
[5] 郑剑煌,李红.老年痴呆患者进食困难的研究进展[J].中华护理杂志,2013,48(7):655-657.
[6] Chouinard J,Lavigne E,Villeneuve C.Weight loss, dysphagia, and outcome in advanced dementia[J].Dysphagia,1998,13(3):151-155.
[7] 窦祖林.吞咽障碍评估与治疗[M].北京:人民卫生出版社,2009,171-173.
[8] 陈孝伟,张子斌,崔立海,等.低频电刺激治疗脑卒中后吞咽障碍[J].中国康复,2011,26(3):182-184.
[9] 郑红云,蔡叶佩.老年痴呆吞咽障碍患者的康复护理[J].中国实用护理杂志,2010,26(4):12-13.
[10] 李飞,汤敬一.针刺加冷刺激配合舌肌训练对脑卒中吞咽障碍患者的康复疗效评价[J].中华中医药杂志,2012,27(9):2473-2475.
[11] 温爱惠,王增英,焦月新,等.老年痴呆吞咽障碍患者吞咽功能训练的护理[J].护理学报,2008,15(3):46-47.
[12] 夏文广,郑婵娟,朱遂强,等.脑卒中后吞咽障碍综合康复治疗评价[J].华中科技大学学报(医学版),2010,39(5):614-619.
