控制性氧疗联合无创呼吸机治疗慢性阻塞性肺疾病急性加重期并Ⅱ型呼吸衰竭疗效研究
2016-03-10黄国华谭俊锋徐小彭
黄国华,谭俊锋,徐小彭
(广东省佛山市高明区人民医院 呼吸内科,广东 佛山 528500)
近年来,随着环境污染和人口老龄化,慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)患病率和年死亡率逐年上升,占4%至10%,中国在全球患病率(40岁及以上)占8.2%。慢性阻塞性肺病是一种特征为不能完全可逆的气流受限且呈进行性发展的肺部疾病,患者主要累及肺脏,也可引起全身的反应[1]。其诊断主要依靠肺活量测定,吸入支气管扩张剂后,患者第1秒用力呼气容积(forced expiratory volume in one second,FEV1)占预计值百分比(FEV1/预计值,FEV1%pred)小于80%,且第1秒用力呼气容积占用力肺活量比值(forced expiratory volume in one second/forced vital capacity, FEV1/FVC)的百分比小于70%表示患者存在不完全可逆的气流受限[2]。控制性氧疗联合无创呼吸机近年来它已被广泛应用于临床和家庭,是指不通过人工气道以提高肺泡通气量,它被广泛应用于各类呼吸衰竭的治疗,从而减少气管插管死亡率,目前控制性氧疗联合无创呼吸机已成为各类呼吸衰竭的治疗是有一个很好的治疗方法[3-4]。因此,为探索慢性阻塞性肺病急性发作合并Ⅱ型呼吸衰竭的治疗方法,现选取我院2014年6 月-2015年6月收治的90例该病患者,分别给与鼻导管或面罩持续给氧以及控制性氧疗联合无创呼吸机治疗,观察两组临床疗效,为进一步推广应用提供依据。
1 资料与方法
1.1 一般资料
选取我院2014年6月-2015年6月收治的90 例慢性阻塞性肺病急性发作合并Ⅱ型呼吸衰竭患者,按随机数字表法将纳入病例分为观察组和对照组,对应随机数字为偶数者为观察组,奇数者为对照组,每组45例。患者男55例,女35例,年龄52~80岁,平均(61.4±5.6)岁,病程10~40年,平均(21.4±5.3)年。经统计学分析,两组患者的性别、年龄、以及病程等一般资料比较差异均无统计学意义(P>0.05),具有可比性,见表1。病例纳入标准:符合中国慢性阻塞性肺病急性发作指南诊断标准[4]以及Ⅱ型呼吸衰竭诊断标准[5]:①每年慢性咳嗽、咳痰达3个月以上连续两年或以上;②X线示肺部纹理增粗紊乱、肋间隙增宽、胸腔体积增大;③肺功能检查:吸入支气管扩张剂后,FEV1<80%预测,而FEV1/FVC<70%;④患者在短时间内出现咳痰、咳痰症状加重伴有呼吸困难,出现粘液脓痰,患者可伴有发热,精神状态改变,血管神经性水肿,右心功能不全等临床表现;⑤动脉氧分压小于60 mmHg,二氧化碳分压力大于50 mmHg,并且能够排除心内解剖分流及原发于心排出量降低等诱导缺氧的因子。排除标准:①患者无自主呼吸或自主呼吸很微弱;②患者的鼻咽颌面畸形或损伤;③患者大量的粘性气道分泌物;④患者的心血管功能不稳定(如严重低血压心律失常及急性心肌梗死);⑤患者及家属拒绝使用无创通气治疗。

表1 两组一般资料比较
1.2 方法
入院后患者接受常规综合治疗,包括营养支持治疗、控制感染、解除气道痉挛、祛痰、纠正水电解质及酸碱失衡、短期使用糖皮质激素。观察组在接受常规综合治疗的基础上,同时给予控制性氧疗联合无创呼吸机治疗,选择入院后血气分析结果出来即开始给予病人无创通气治疗,一般6 h/d,每天2、3次,共治疗3天,期间给予控制性氧疗,氧气流量1~2 L/min,血氧饱和度维持在90%左右。注意上呼吸机之前需要排痰通畅,根据患者特征选择尺寸合适的鼻罩的类型,加入单向阀,这样有利于二氧化碳气道的排出。无创呼吸机设置参数:通风模式选择S/T的工作模式(自主呼吸/时间控制自动切换模式),氧气流量2~5 L/min,10~16次/min,氧浓度通常为30%~45%,根据患者的病情、呼吸、气道阻力和肺顺应性设置初始吸气气道压并逐步调整,此后根据临床症状、呼吸频率、心率和血气分析参数进行调整,以保证患者动脉血氧饱和度维持在90%左右,在撤离无创呼吸机期间给予严格的控制性氧疗,氧流量约2 L/min左右,根据血氧饱和度调整氧流量,以保证患者指端血氧饱和度维持在90%左右,直到患者能够适应彻底撤出呼吸机。对照组给予上述常规综合治疗的基础上使用鼻导管或面罩持续吸氧,氧流量2~3 L/min,同时可给予适当的呼吸兴奋剂。
1.3 观察指标
分别观察两组临床疗效、血气指标改变以及因COPD急性加重的平均住院次数及天数。
1.4 统计学方法
采用SPSS 16.0统计软件对数据进行统计分析,定量资料以均数±标准差(±s)表示,采用两独立样本资料的t检验;定性资料采用独立样本R×C列联表资料的χ2检验。P<0.05为差异有统计学意 义。
2 结果
2.1 两组临床疗效比较
两组治疗前肺功能指标比较差异无统计学意义(P>0.05),经过一年的治疗,观察组患者FEV1、FEV1/FVC、FEV1% pred较治疗前显著升高(P<0.05),见表 2。
表2 两组临床疗效比较 (±s)

表2 两组临床疗效比较 (±s)
注:†与治疗前比较,P <0.05。
组别 例数 FEV1/L FEV1/FVC/%FEV1% pred/%对照组 45治疗前 1.03±0.04 43.2±7.4 27.8±3.7治疗后 1.04±0.06 44.6±8.4 29.8±4.6观察组 45治疗前 1.05±0.07 42.6±8.3 28.5±4.1治疗后 1.24±0.03† 49.7±7.1† 32.3±4.3†
2.2 两组动脉血气指标比较
两组治疗前氧分压、二氧化碳分压、pH值比较无统计学差异(P>0.05),治疗后两组患者氧分压和pH值较治疗前显著升高,二氧化碳分压较治疗前显著下降,相较于对照组,观察组治疗后各项指标更为显著(P<0.05),见表3。
表3 两组动脉血气指标变化比较 (±s)
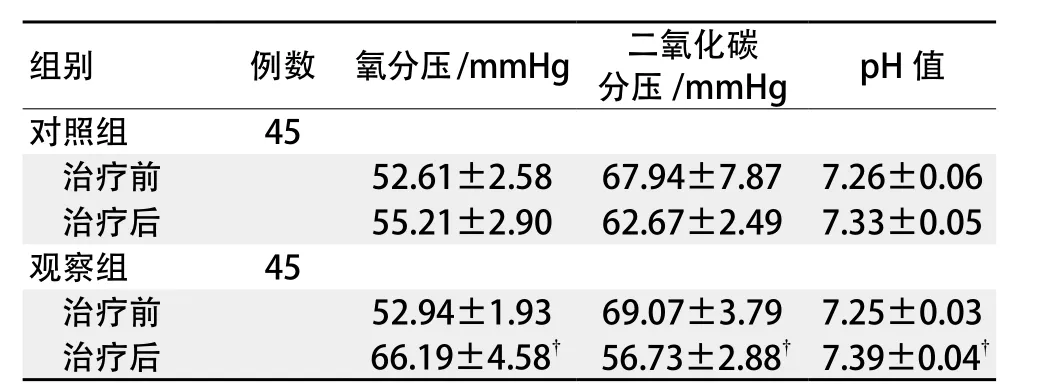
表3 两组动脉血气指标变化比较 (±s)
注:†与对照组治疗后比较,P <0.05。
2.3 两组因COPD急性发作平均住院次数及天数比较
经过治疗,观察组因COPD急性发作的平均住院次数及天数少于对照组(P<0.05),见表4。
表4 两组住院的次数及住院天数比较 (±s)

表4 两组住院的次数及住院天数比较 (±s)
注:†与对照组比较,P <0.05。
组别 例数 平均住院次数[次/(年·人)]平均住院天数[d/(年·人)]对照组 45 4.5±2.1 71.5±9.5观察组 45 2.9±1.1† 53.4±8.3†
3 讨论
目前全球死亡的主要原因之一慢性阻塞性肺疾病发病率正在逐年上升,老年人中每10个成人中就有1人患慢性阻塞性肺疾病,我国慢性阻塞性肺疾病发病占8.2%,且其控制程度远远不够,死亡率越来越高,世界卫生组织估计:到2020年,慢性阻塞性肺疾病将成为世界最大的疾病负担之一[6]。慢性阻塞性肺疾病的急性发作期并发呼吸衰竭常见,严重危害人体健康,因此,如何积极控制慢性阻塞性肺疾病的预后仍待解决。临床常规控制感染、解痉、止咳化痰、呼吸兴奋剂治疗等常难以达到显著治疗效果[7]。若病情的持续恶化,临床医生常常需要气管插管或气管切开治疗,可显著增加通气,解除呼吸肌疲劳,加快肺气体交换,以纠正呼吸衰竭;同时它会给患者带来很大的痛苦,如呼吸机相关性肺炎和呼吸道黏膜损伤[8]。
控制性氧疗联合无创呼吸机是指不通过人工气道以提高肺泡通气量,它被广泛应用于各类呼吸衰竭的治疗,从而减少气管插管死亡率,近年来它已被广泛应用于临床和家庭,目前控制性氧疗联合无创呼吸机已成为各类呼吸衰竭的治疗是有一个很好的治疗方法[9]。控制性氧疗联合无创呼吸机治疗慢性阻塞性肺疾病急性加重并发型呼吸衰竭有以下优点[10]:①操作方便灵活,患者可以间断使用,患者日常生活受到影响较小;②避免了插管或气管切开有关的并发症,如损坏咽喉及气管、导致呼吸机相关性肺炎;③不易引起误吸和气管压伤;④可以减少工作量,降低心脏前负荷,减轻肺水肿,增加心肌供氧量,从而改善心脏功能。
本研究发现,两组治疗前肺功能指标比较无统计学差异(P>0.05),经过1年的治疗,观察组患者FEV1、FEV1/FVC、FEV1% pred较治疗前显著升高;两组治疗前氧分压、二氧化碳分压、pH值比较无统计学差异(P>0.05),经过一年的治疗,两组患者氧分压和PH值较治疗前显著升高,二氧化碳分压较治疗前显著下降,相较于对照组,观察组治疗后各项指标更为显著(P<0.05);经过治疗,观察组因COPD 急性发作的平均住院次数及住院天数少于对照组(P<0.05)。
综上所述,控制性氧疗联合无创呼吸机治疗慢性阻塞性肺病急性发作合并Ⅱ型呼吸衰竭疗效显著,能很好地缓解患者的临床症状,加快促进病情的恢复。医生需要充分了解呼吸机的性能、必要性和呼吸机治疗的有效性,了解慢性阻塞性肺病并发Ⅱ型呼吸衰竭病理生理过程,掌握应用呼吸机的适应症以及动态变化,这是医生挽救患者性命的关键所在。
[1]贾琦, 徐慧, 赵琳娜. 无创正压通气在老年慢性肺疾病合并急性衰竭中的作用[J]. 心肺血管病杂志, 2012, 31(6): 687-89.
[2]刘培俊, 何先弟, 吴晓飞. 肺保护性通气治疗急性呼吸窘迫综合征的进展[J]. 中华全科医学, 2014, 12(1): 117-119.
[3]赵亚丽, 钟鸣, 周妍. 不同呼吸模式无创通气治疗COPD合并Ⅱ型呼吸衰竭的疗效观察[J]. 中国医刊, 2010, 45(8): 43-44.
[4]Osman LM, Ayres JG, Garden C, et al. A randomised trial of home energy efficiency improvement in the homes of elderly COPD patients[J]. Eur Respir, 2010, 35(2): 303-309.
[5]Roberts, C. M. Brown, J. L. Reinhardt, A. K. etal. Non-invasive ventilation in chronic obstructive pulmonary disease: management of acute type 2 respiratory failure. Proceedings of the American Thoracic Society. 2008; 8(5): 517-521.
[6]Vargas F, Boyer A, Bui HN, et al. Respiratory failure in chronic obstructive pulmonary disease after extubation: value of expiratory flow limitation and airway occlusion pressure after 0.1 second.Journal of critical care. 2008; 23(4): 577-584.
[7]MacIntyre N, Huang YC. Acute exacerbations and respiratory failure in chronic obstructive pulmonary disease. Proc Am Thorac Soc.2008; 5(4): 530-535.
[8]黄滔, 李臣. 无创正压通气联合舒利迭治疗COPD急性加重期疗效观察[J]. 临床肺科杂志, 2011, 16(4): 509-511.
[9]林志国. 无创正压通气治疗慢性阻塞性肺疾病合并Ⅱ型呼吸衰竭患者的疗效[J]. 中国老年学杂志, 2012, 32(3): 621-622.
[10]杨异, 唐映华, 银联立, 等. 3个项目在呼吸衰竭危重程度及预后中的诊断价值[J]. 检验医学与临床, 2013, 10(9): 1130-1131
