胆源性胰腺炎微创治疗80例临床分析
2016-03-07陈志永
陈志永
胆源性胰腺炎微创治疗80例临床分析
陈志永
目的探讨胆源性胰腺炎采用微创手术治疗的临床效果和安全性。方法160例胆源性胰腺炎患者,随机分为对照组和观察组,各80例。所有患者入院后给予常规对症处理,对照组采取开腹手术治疗,观察组采取微创手术治疗。对比两组临床治疗效果及安全性。结果观察组腹部疼痛缓解时间、白细胞恢复时间、肝功能恢复时间以及住院时间明显短于对照组(P<0.05);观察组并发症发生率明显低于对照组(P<0.05);两组死亡率比较差异无统计学意义(P>0.05)。结论胆源性胰腺炎采用微创手术治疗的临床效果较好,操作时间较短,并发症少,患者术后身体恢复较快,是一种安全有效的手术方式,但需要注意根据患者自身的情况和不同的病情变化制定个性化的手术方案,以减少对患者的损伤。
胆源性胰腺炎;磁共振胰胆管成像;微创;并发症;鼻导管引流
目前,胆源性胰腺炎在国内属于急性胰腺炎最为常见的类型,主要病因是由于胆总管结石嵌顿、缩窄性乳头炎等,这些疾病会引起胆道系统感染而诱发急性胰腺炎,比例占急性胰腺炎的半数以上[1]。胆源性胰腺炎发病较急,病情发展迅速,并发症较多,病死率达20%以上。近年来,胆源性胰腺炎的治疗技术取得了明显的进展,但仍有5%的患者死亡,尤其是老年患者的发病率更高,再加上老年人多数存在其他器官疾病,施行开腹手术的危险性较高、术后恢复较慢,具有较大的风险[2]。为此,对胆源性胰腺炎进行早期诊断并采取及时正确的治疗方法至关重要。随着腹腔镜、内镜以及微创手术的发展,胆源性胰腺炎的治疗已从传统外科手术逐渐被替换为先经内镜逆行胰胆管造影(ERCP)明确结石梗阻的存在性以及准确位置,然后再采用腹腔镜或十二指肠镜将结石取出或施行胆囊切除术,手术切口小、视野大,避免对周围脏器的损伤,并有效解除胆道梗阻[3]。为此,本院对收治的80例胆源性胰腺炎患者实施微创治疗方法,疗效较为满意,现报告如下。
1 资料与方法
1.1 一般资料 本组研究对象来源于外院消化科2012年10月~2015年10月收治的胆源性胰腺炎患者160例,均表现为不同程度的上腹痛、畏寒发热、呕吐、黄疸,体温居高不下(>38℃),根据临床症状、体征以及相关检查均符合1996年中华医学会外科学会颁布的急性胆源性胰腺炎诊断标准[4]:①具有典型急性胰腺炎的临床表现,腰背部放射痛的症状尤其明显;②血、尿淀粉酶升高,低钙,血糖和脂肪酶升高,总胆红素≥17.1mmol/L,最主要的临床特征为胆红素升高;③经超声和(或)CT检查发现胰腺炎症比较明显,胰腺肿大,坏死区显示低密度不规则的透亮阴影,胆囊出现结石或肿大,胆管和肝内胆管扩张不均匀,并且一部分可查明性质。所有患者在入院后的12 h内均行磁共振胰胆管成像(MRCP)检查,根据数字表法随机将160例患者分为对照组和观察组,各80例。对照组中男39例,女41例;年龄25~75 岁,平均年龄(49.23±8.19)岁;发病至入院时间1.8~48.0 h,平均时间(6.46±13.97)h;病因:35例为胆总管结石,19例为胆囊结石,26例为胆囊及胆总管结石;4例患者伴有脑梗死,12例患者伴有冠心病,15例患者伴有高血压,13例患者伴有糖尿病。观察组中男38例,女42例;年龄27~75岁,平均年龄(48.97±8.54)岁;发病至入院时间2.0~48.0 h,平均时间(6.47±13.92)h;病因:34例为胆总管结石,18例为胆囊结石,28例为胆囊及胆总管结石;5例患者伴有脑梗死,13例患者伴有冠心病,14例患者伴有高血压,12例患者伴有糖尿病。所有患者均意识清楚,能主动配合内镜治疗,无内镜手术禁忌证。本组研究已通过医学伦理委员会的批准,所有患者及其家属对本次研究目的和治疗方法均知情同意,主动签署了知情同意书。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法 所有患者入院后先行血常规、肝肾功能、心电图等常规检查,之后采取禁食水,抑制胃酸分泌,消炎纠正酸碱平衡紊乱,吸氧,补充营养液,维持电解质平衡,实施胃肠减压等措施。所有患者行MRCP检查明确胆源性胰腺的位置和性质,如无胆道梗阻显示,为单纯性胆囊结石的患者可采取保守治疗,给予抗感染和抗胆碱类药物,并给予抑制胰酶分泌的药物;治疗1~3周后密切观察,胆囊切除术或胆总管取石后引流;如果显示胆道梗阻及胰周感染,可行胆道减压及胰周引流术,等到炎性症状明显缓解后,实施胆囊切除术。本次对照组采取开腹手术治疗;观察组患者采用微创手术方法,仪器包括日本OLYMPUS JF-240型电子十二指肠镜,德国沃勒WOHLER内窥镜以及检查系统,OLYMPUS PSD-30高频电烧装置,北京康威公司提供的三腔括约肌切开高频电刀,以及造影导管、斑马导丝、球囊扩张导管、三腔取石气囊、一体式取石/碎石网篮等。明确诊断后,采用OLYMPUS JF-240型电子十二指肠镜行早期治疗,ERCP先明确病变性质及梗阻部位。如果结石数量较多或较大,要先碎石;如果是胆囊合并胆总管结石患者,要行十二指肠镜手术,如果为良性缩窄性乳头炎可采用十二指肠镜切开乳头后进行网篮取石,如果结石无法取出改为鼻胆管引流。所有患者手术完成后要卧床24 h,禁食水,给予抗感染和补液治疗,还要给予抑制胰酶分泌的药物维持电解质和酸碱平衡;注意观察引流液的颜色、量的多少,并隔日复查血常规、血淀粉酶、血液生化等相关指标的变化。
1.3 观察指标 对两组患者临床效果(腹部疼痛缓解时间、住院时间、肝功能恢复时间、白细胞恢复时间)、并发症发生率及死亡率进行比较。
1.4 统计学方法 采用SPSS17.0统计学软件处理数据。计量资料以均数±标准差(±s)表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 两组临床效果比较 观察组腹部疼痛缓解时间、白细胞恢复时间、肝功能恢复时间以及住院时间明显短于对照组(P<0.05)。见表1。
2.2 两组并发症发生和死亡情况比较 观察组并发症发生率明显低于对照组(P<0.05);两组死亡率比较差异无统计学意义(P>0.05)。见表2。
表1 两组临床效果比较(±s,d)

表1 两组临床效果比较(±s,d)
注:与对照组比较,aP<0.05
组别 例数 腹部疼痛缓解时间 白细胞恢复时间 肝功能恢复时间 住院时间对照组 80 12.85±3.13 12.94±3.17 18.58±3.96 23.25±4.29观察组 80 8.31±2.15a 8.62±2.24a 11.46±3.04a 16.13±3.48at 10.6937 9.9546 12.7563 11.5285P <0.05 <0.05 <0.05 <0.05
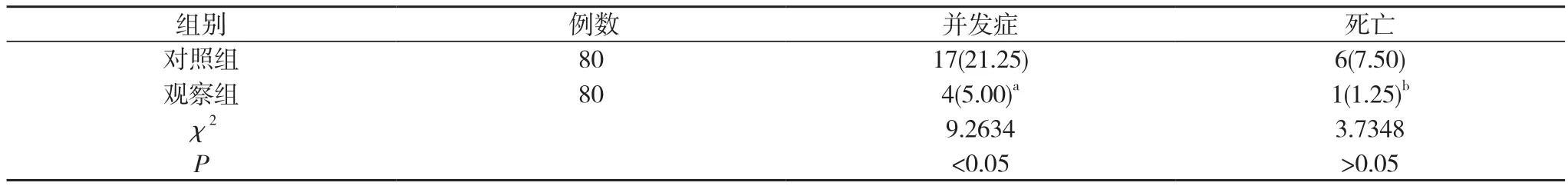
表2 两组并发症发生和死亡情况比较[n(%)]
3 讨论
胆源性胰腺炎的发病原因主要为胆总管结石、胆囊结石以及相关的胆道疾病等阻塞胆胰管,从而诱发胆源性胰腺炎,为消化系统的常见疾病,因此治疗胆源性胰腺炎的关键是解除胆管梗阻[5]。胆源性胰腺炎发病急骤,病情进展较快,病理情况复杂,因此要尽早采用有效治疗手段消除胆道梗阻,缓解病情的继续发展。胆源性胰腺炎患者体内发生明显的炎症反应,并且多个器官已经受损,如果采用开腹手术,对患者的损伤较大,不仅影响手术效果,而且还可能进一步加剧胰腺炎的风险[6]。因此,胆源性胰腺炎的治疗一直是以保守治疗为主。再加上胆源性胰腺炎的并发症较多,由于是老年患者,全身的各器官功能均处于衰退状态,免疫力低下,导致患者不能耐受手术,如果再伴有脑血管疾病,非常容易导致误诊[7]。腔镜技术在近年来迅速发展,采用腹腔镜、十二指肠镜进行微创手术也广泛应用于胆源性胰腺炎治疗中,对于重症胰腺炎患者的治疗效果更为明显[8]。
临床相关研究已证实,壶腹部梗阻的持续时间和机体炎症程度呈明显的正相关,病变在24 h内一般是可逆的,机体在24~48 h内就可发生出血、脂肪坏死[9]。因此在发病开始就要终止高压胆汁逆流到胰腺。近些年,内镜微创手术也随内镜技术得到了广泛的发展,已有研究报道,采用内镜微创手术可明显改善胰腺炎的临床症状,减轻患者痛苦,缩短住院时间,并能降低并发症发生率[10]。本组研究结果显示,观察组腹部疼痛缓解时间、白细胞恢复时间、肝功能恢复时间以及住院时间明显短于对照组,而且并发症发生率较低(P<0.05),这就提示内镜微创手术对胆源性胰腺炎有确切的治疗效果,在胆源性胰腺炎的早期行内镜下胆管引流术和腹腔镜胆囊切除术,使胆道梗阻得到及时解除,胆道感染的症状得到明显改善,避免了对患者身体的较大损伤,使并发症发生率及手术风险明显降低。因此,要先查明患者是否存在胆道梗阻以及结石大小,早期行内镜介入治疗,这样可以减少反流入胰管的胆汁量来降低胆胰管压力,使胰腺微循环得到明显改善,防止病情进一步发展[11]。
虽然内镜治疗的效果迅速,手术时间较短,术后恢复快,但也存在一定的并发症,尤其是老年患者,内镜本身常引起出血、穿孔、胆管炎、胰腺炎等并发症,并且还有因内镜刺激导致的误吸、皮下气肿、心律失常等[12]。有报道显示,国内>90岁老年胆源性胰腺炎患者采用ERCP治疗的并发症发生率在7%左右[13]。而本组研究中,观察组患者只出现1例并发症,并发症发生率为1.25%,这也可能是由于病例的严格选取以及手术技术精湛的原因;此外还可能是由于纳入研究的患者年龄均<75岁。因此,本组研究认为,虽然内镜微创手术技术目前已日趋成熟,但对于高龄胆源性胰腺炎患者还需慎重,参与手术的医护人员要由经验丰富的专家和护士人员组成,手法要轻柔,尽量缩短手术时间[14]。而对于病情严重的患者也要根据患者实际情况给予个性化的治疗措施,进行分次解除梗阻,避免患者不能耐受手术;在操作过程中要持续心电监测,密切观察患者生命体征变化,对术后并发症要积极进行处理,确保患者的安全[15]。
总之,胆源性胰腺炎采用微创手术治疗的临床效果较好,操作时间较短,并发症少,患者术后身体恢复较快,是一种安全有效的手术方式,但需要注意根据患者自身的情况和不同的病情变化制定个性化的手术方案,以减少对患者的损伤。
[1]袁方水,梁荔,周敬强.胆源性胰腺炎的个体化微创治疗.中华胰腺病杂志,2014,14(6):408-410.
[2]Banks PA,Bollen TL,Dervenis C,et al.Classification of acute pancreatitis--2012: revision of the Atlanta classification and definitions by international consensus.Gut,2013,62(1):102-111.
[3]姜书勇,庄岩.十二指肠镜与腹腔镜治疗急性胆源性胰腺炎的临床疗效比较及感染预防措施.中华医院感染学杂志,2013,23(1):85-86.
[4]刘炼炼,徐辉,王华,等.内镜微创治疗80岁以上胆源性胰腺炎患者80例临床观察.临床肝胆病杂志,2014,30(8):743-745.
[5]肖竣,陈海川,俞海波,等.胆囊结石伴急性胆源性胰腺炎的微创治疗.中国微创外科杂志,2014,14(5):399-401.
[6]Geoffrey CN,Morgan R,Rachel YC.Early cholecystectomy and ERCP are associated with reduced readmissions for acute biliary pancreatitis:a nationwide,population-based study.Gastrointest Endosc,2012,75(1): 47-55.
[7]胡文秀,要瞰宇,韩志强,等.重症急性胆源性胰腺炎的诊断与治疗.中华消化外科杂志,2013,12(2):156-157.
[8]Raj M,Ghoshal UC,Choudhuri G,et al.Primary gastric lymphoma presenting as acute pancreatitis: a case report.JOP,2013,14(4): 463-465.
[9]王方华.急性胆源性胰腺炎的微创治疗进展.中国现代普通外科进展,2013,16(1):76-78.
[10]Lalezari D,Singh I,Reicher S,et al.Evaluation of fully covered selfexpanding metal stents in benign biliary strictures and bile leaks.World J Gastrointest Endosc,2013,5(7):332-339.
[11]胡强,陶健,朱娓,等.老年重症急性胆源性胰腺炎的临床特点与微创处理.上海医学,2013,36(9):801-804.
[12]郭鑫,陈安平,李波,等.腹腔镜联合十二指肠镜早期治疗轻型急性胆源性胰腺炎57例报告.中华普外科手术学杂志(电子版),2012,6(2):196-201.
[13]Yurci A,Stevens T,Shah SN,et al.Evolution in the diagnosis and treatment of autoimmune pancreatitis: experience from a single tertiary care cencer.Int J Clin Exp Pathol,2013,6(7):1317-1326.
[14]姜海,王振杰,纪忠,等.急性胆源性胰腺炎的个体化治疗分析.中华解剖与临床杂志,2014,19(2):135-137.
[15]刘龙飞,肖帅,龙建武,等.急性胆源性胰腺炎的微创治疗策略.腹腔镜外科杂志,2013,15(2):118-120.
Clinical analysis ofminimally invasive treatment for 80 biliary pancreatitis cases
CHEN Zhi-yong.Department of Surgery,Beijing Tongzhou District Xinhua Hospital,Beijing 101100,China
ObjectiveTo investigate clinical effect and safety byminimally invasive operation for biliary pancreatitis.MethodsA total of 160 biliary pancreatitis patients were randomly divided into control group and observation group,with 80 cases in each group.All patients received conventional symptomatic treatment after admission.The control group received laparotomy operation,and the observation group receivedminimally invasive operation.Clinical effects and safety were compared between the two groups.ResultsThe observation group had obviously shorter abdominal pain relief time,leukocyte and liver function recovery time,and hospital stay time than the control group (P<0.05).The observation group had much lower incidence of complications than the control group (P<0.05).There was no statistically significant difference of mortality between the two groups (P>0.05).ConclusionImplement ofminimally invasive operation provides precisely clinical effect for biliary pancreatitis,along with short operation time,few complications and quick rehabilitation in patients.As a safe and effective operation method,it is still necessary to make individual program in accordance with patient condition and disease status,so as to decrease damage.
Biliary pancreatitis; Magnetic resonance cholangiopancreatography; Minimally invasive; Complications; Nasal catheter drainage
10.14164/j.cnki.cn11-5581/r.2016.13.006
2016-04-11]
101100 北京市通州区新华医院外科
