前置胎盘产妇剖宫产术后出血的相关危险因素分析
2016-03-06黄燕李智泉黄志巧
黄燕,李智泉,黄志巧
(深圳市妇幼保健院产科,广东 深圳 518000)
前置胎盘产妇剖宫产术后出血的相关危险因素分析
黄燕,李智泉,黄志巧
(深圳市妇幼保健院产科,广东 深圳 518000)
目的 探讨前置胎盘患者剖宫产术后出血的相关危险因素。方法选取我院产科于2011年8月至2014年7月期间收治的前置胎盘剖宫产患者176例,根据其产后出血量分为观察组(n=44,出血量>500 ml)和对照组(n=132,出血量≤500 ml),比较两组患者的年龄、文化程度、体质量、产次、流产次数、孕周、剖宫产史、前置胎盘类型、胎盘粘连或胎盘植入、胎盘附着部位、妊娠期合并症,并将具有统计学差异的因素进行Logistic回归分析。结果两组患者在流产或宫腔操作次数、剖宫产史、前置胎盘类型、胎盘粘连、胎盘植入、胎盘附着部位等方面比较差异均有统计学意义(P<0.05或P<0.01),但在年龄、文化程度、体质量、产次、孕周、妊娠期合并疾病等方面比较差异均无统计学意义(P>0.05);Logistic回归分析显示,流产或宫腔操作次数多、有剖宫产史、完全性前置胎盘、胎盘植入、胎盘附着于子宫前壁等均为前置胎盘患者剖宫产后出血的独立危险因素(P<0.05或P<0.01)。结论流产或宫腔操作次数多、有剖宫产史、完全性前置胎盘、胎盘植入、胎盘附着于子宫前壁等均为前置胎盘患者剖宫产后出血的独立危险因素,应对具有上述危险因素的产妇进行详细的产前检查,以早期发现、积极处理,降低不良后果的发生率。
前置胎盘;剖宫产;产后出血;相关因素
前置胎盘是产科常见病、多发病,指妊娠28周后,胎盘下缘到达或覆盖宫颈内口或附着于子宫下段,且胎盘边缘低于胎先露。该病是严重的妊娠晚期并发症,如果不能及时发现并给予及时正规的处理,可导致妊娠晚期或产后出血,甚至导致子宫切除,严重者可危及母婴生命,给患者家庭与社会带来巨大的经济负担与精神压力,应引起相关专家学者及临床工作者的高度重视,早发现,早治疗,避免严重后果的出现[1-2]。目前已有研究证实,妊娠次数、孕妇年龄、流产次数以及剖宫产等均与前置胎盘的发生发展密切相关[3]。但具备哪些因素的前置胎盘患者剖宫产产后出血的发生率比较高?为了探讨这一问题,笔者回顾性分析了176例前置胎盘患者的临床资料,以了解前置胎盘患者剖宫产产后出血的相关因素,现将结果报道如下:
1 资料与方法
1.1 一般资料 选取我院产科于2011年8月至2014年7月期间收治的前置胎盘剖宫产患者176例,年龄28~41岁,平均(34.7±4.7)岁。其中初产妇64例,经产妇112例;完全性前置胎盘患者98例,部分性前置胎盘患者64例,边缘性前置胎盘患者14例;妊娠时间29~35周者54例,35~36周者102例,≥37周者20例,平均妊娠时间(36.2±3.7)周。所有患者均经剖宫产分娩,其中将产后出血>500 ml者44例作为观察组,产后出血量≤500 ml者132例作为对照组。两组产妇均无其他妊娠期合并症与并发症,无严重心、肝、肾等重要脏器功能障碍性疾病,除外精神神经系统疾病患者,除外血液、免疫系统疾病患者。
1.2 方法
1.2.1 调查方法 根据可能与前置胎盘剖宫产产后出血相关的因素自制问卷对产妇进行调查,均为现场问卷。
1.2.2 调查内容 针对年龄、文化程度、体质量、产次、流产次数、孕周、剖宫产史、前置胎盘类型、有无胎盘粘连或胎盘植入、胎盘附着部位、有无妊娠期合并症等方面在两组产妇之间进行对比分析。
1.3 统计学方法 应用SPSS13.0统计软件进行数据分析,计量资料以均数±标准差(±s)表示,两样本均数比较采用t检验,率的比较采用χ2检验,将单因素分析中具有统计学差异的变量进行非条件Logistic回归分析,以P<0.05为差异具有统计学意义。
2 结 果
2.1 两组患者剖宫产产后出血相关因素分析 两组患者在流产或宫腔操作次数、剖宫产史、前置胎盘类型、胎盘粘连、胎盘植入、胎盘附着部位等方面比较差异均有统计学义(P<0.05或P<0.01),但在年龄、文化程度、体质量、产次、孕周、妊娠期合并疾病等方面比较差异均无统计学意义(P>0.05),见表1。
表1 两组患者剖宫产产后出血相关因素分析(±s)

表1 两组患者剖宫产产后出血相关因素分析(±s)
因素 观察组(n=44)对照组(n=132)χ2或t值P值年龄(岁)文化程度(例)高中及以上高中以下体质量(kg)产次流产或宫腔操作次数孕周(周)剖宫产史(例) 34.4±5.135.2±4.90.9284 0.1212 0.3545 0.7277 23 21 67.3±11.6 1.8±0.7 4.3±1.1 35.5±3.6 65 67 68.4±11.3 2.0±0.8 2.1±0.9 36.8±3.9 0.5555 1.4796 13.2566 1.9508 5.6104 0.5792 0.1408 0.0000 0.0527 0.0179有无26 18 51 81前置胎盘类型(例)完全性边缘性与部分性胎盘粘连(例) 11.08250.0009 34 10 64 68 8.01460.0046有无21 23 33 99胎盘植入(例)10.93620.0009有无16 28 18 114胎盘附着部位(例)前壁侧、后壁妊娠期合并症(例) 7.04670.0079 17 27 25 107 0.01190.9132有无9 35 26 106
2.2 相关因素非条件Logistic回归分析 将上述单因素分析中具有统计学差异的变量进行非条件Logistic回归分析发现,流产或宫腔操作次数多、有剖宫产史、完全性前置胎盘、胎盘植入、胎盘附着于子宫前壁等均为前置胎盘患者剖宫产后出血的独立危险因素(P<0.05或P<0.01),见表2。
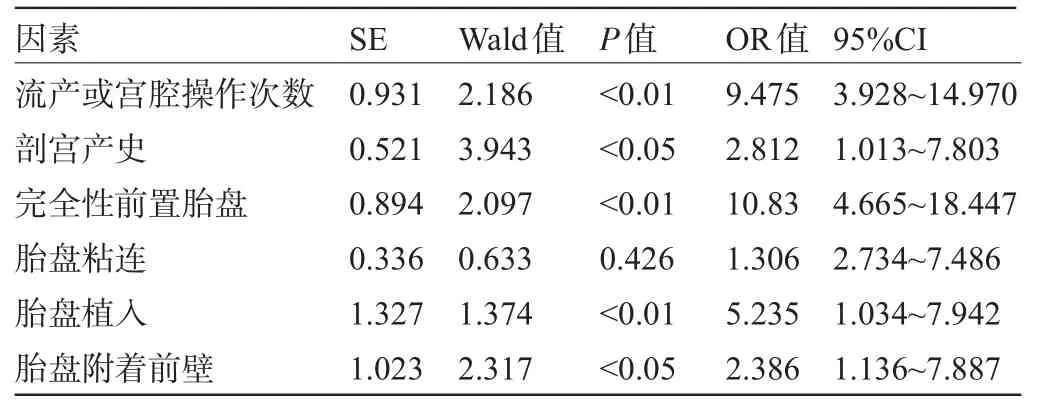
表2 相关因素非条件Logistic回归分析
3 讨 论
前置胎盘在我国的发病率为0.28%~2.0%,与国外的0.3%~0.5%相比,相对较高[4]。该病是妊娠晚期的一种严重并发症,可导致不良妊娠结局、产妇产后出血等严重不良后果。近年来,随着产科技术的不断发展,该病的诊断、治疗均较前有了明显进步,在一定程度上延长了患者的妊娠时间、减少了产后出血量、降低了产后子宫切除率,同时新生儿体质量也有了明显增加,母婴安全性较前明显改善[5]。但前置胎盘患者剖宫产产后出血的问题仍时有发生,且多凶险,其发生率远高于其他剖宫产术,且宫缩抑制、宫颈内口环扎术等常规止血方法多难以控制,常可导致患者失血性休克、弥漫型血管内凝血(DIC)等严重并发症,严重者需切除子宫方可止血[6-7]。
探讨前置胎盘患者剖宫产产后出血的相关危险因素,对于产后出血的预防具有重要意义。为此,笔者对176例前置胎盘剖宫产患者的临床资料进行了回顾性分析。根据剖宫产术后出血量将其分为观察组与对照组,首先针对可能相关的因素进行单因素对比分析,结果显示,两组患者在流产或宫腔操作次数、剖宫产史、前置胎盘类型、胎盘粘连、胎盘植入、胎盘附着部位等方面差异具有统计学意义(P<0.05或P<0.01)。将上述具有统计学差异的因素分别赋值进行Logistic回归分析发现,流产或宫腔操作次数多、有剖宫产史、完全性前置胎盘、胎盘植入、胎盘附着于子宫前壁等均为前置胎盘患者剖宫产后出血的独立危险因素(P<0.05或P<0.01)。剖宫产可在子宫壁留下瘢痕,而再次妊娠时,若胎盘附着于瘢痕处,则将可能导致凶险性前置胎盘,且胎盘植入风险也将明显增高,这些均可导致剖宫产产后出血量的增加[8-9]。人工流产、宫腔操作等对子宫内膜的损伤较为严重,再次妊娠时,局部子宫内膜血供不足,为了摄取更多的营养物质,受精卵将下移或扩大胎盘面积,进而导致胎盘粘连或胎盘植入风险的增加[10]。胎盘粘连与胎盘植入产妇,随孕周的延长,子宫下段逐渐拉长,但附着于此处的胎盘却不能随之延伸,从而导致胎盘与子宫壁错位,之间连接的血管断裂,从而导致出血[11]。对于具备上述危险因素的产妇,产前应注意产科B超、MRI等辅助检查手段的应用,及早了解是否存在胎盘植入等情况,以便及早终止妊娠或采取有力措施减少产后出血[12]。
综上所述,笔者认为,前置胎盘为妊娠晚期的一种严重并发症,不给予及时恰当的处理,将严重威胁母婴生命安全。流产或宫腔操作次数多、有剖宫产史、完全性前置胎盘、胎盘植入、胎盘附着于子宫前壁等均为前置胎盘患者剖宫产后出血的独立危险因素,产前应对具有上述危险因素的产妇进行详细检查,以早期发现不良情况,并给予积极处理,以减少不良后果的发生。
[1]彭丽平,颜和芳,张平.凶险型前置胎盘对孕产妇危害性的临床分析[J].中国医药指南,2012,10(21):111-112.
[2]周斌,黄国娟.前置胎盘的病因、诊断及治疗的进展[J].医学综述, 2007,13(2):139-141.
[3]杨红兵,舒丹,张利,等.凶险型前置胎盘剖宫产28例临床分析[J].海南医学,2014,25(16):2373-2375.
[4]Oya A,Nakai A,Miyake H,et al.Risk factors for peripartum blood transfusion in women with placenta previa:a retrospective analysis [J].J Nippon Med Sch,2008,75(3):146-151.
[5]江亚涛,陈宇清.植入性凶险型前置胎盘八例临床分析[J].海南医学,2013,24(4):563-564.
[6]李巨,唐晓霞,陈震宇,等.前置胎盘剖宫产术中出血的止血方法探讨[J].中华妇产科杂志,2012,47(9):695-696.
[7]刘照贞,陈素清,钟理英,等.子宫动脉栓塞术用于中央性前置胎盘引产10例分析[J].中国妇幼保健,2013,28(9):1511-1513.
[8]蒋学风,罗新.剖宫产术后再妊娠前置胎盘的风险[J].实用妇产科杂志,2009,25(10):586-587.
[9]Kampala,Uganda Paul Kiondo,Julius Wandabwa,et al.Risk factors for placenta praevia presenting with severe vaginal bleeding in Mulago hospital[J].Pat DoyleAfr Health Sci,2008,8(1):44-49.
[10]Hung TH,Hsien CC,Hsu JJ,et al.Risk factors for placenta previa in anAsian population[J].Int J Gynecol Obstet,2007,97(1):26-30.
[11]王海涛,郭蓝蓝,王乐乐.剖宫产产后出血的危险因素分析[J].生殖医学杂志,2014,23(5):389-392.
[12]Lax A,Prince MR,Mennitt KW,et al.The value of specific MRI features in the evaluation of suspected placental invasion[J].Magn Reson Imaging,2007,25(1):87-93.
Correlative factors of postpartum hemorrhage in patients with placenta undergone cesarean section.
HUANG Yan, LI Zhi-quan,HUANG Zhi-qiao.Shenzhen Maternity and Child Health Hospital,Shenzhen 518000,Guangdong,CHINA
ObjectiveTo discuss the correlative factors of postpartum hemorrhage in patients with placenta undergone cesarean section.MethodsA total of 176 patients with placenta undergone cesarean section in our hospital from August 2011 to July 2014 were divided into the observation group(n=44,hemorrhage volume>500 ml)and the control group(n=132,hemorrhage volume≤500 ml)according to the postpartum hemorrhage volume.Then the age,education level,weight,delivery times,abortion times,gestational age,cesarean section history,type of placenta,placenta adhesion or placenta implantation,placental attachment site,pregnancy complications were compared between the two groups.The factors with statistical differences were analyzed with logistic regression analysis.ResultsThere were statistically significant differences in abortion times,cesarean section history,type of placenta,placenta adhesion or placenta implantation,placental attachment site(P<0.05 or P<0.01),but no significant difference was found in age,education level,weight,delivery times,gestational age,pregnancy complications(P>0.05).Logistic regression analysis showed that more abortion or intrauterine operation,history of cesarean section,complete placenta,placenta implantation,placenta attached to the anterior wall of the uterus were the independent risk factors of postpartum hemorrhage in patients with placenta undergone cesarean section(P<0.05 or P<0.01).ConclusionMore abortion or intrauterine operation,history of cesarean section,complete placenta,placenta implantation,placenta attached to the anterior wall of the uterus are the independent risk factors of postpartum hemorrhage in patients with placenta undergone cesarean section.We should carry out detailed prenatal examination to maternal with the above risk factors,in order to obtain early detection,active treatment,to reduce the incidence of adverse consequences.
Placenta;Cesarean section;Postpartum hemorrhage;Correlative factor
R714.56
A
1003—6350(2016)06—0935—03
10.3969/j.issn.1003-6350.2016.06.026
2015-09-15)
黄燕。E-mail:yan818@126.com
