原发性肝脏淋巴瘤的CT表现
2016-03-06令潇梁丰丽杨玲李海宁张桂荣张明牛晨
令潇 梁丰丽 杨玲 李海宁 张桂荣 张明 牛晨
原发性肝脏淋巴瘤的CT表现
令潇 梁丰丽 杨玲 李海宁 张桂荣 张明 牛晨
目的:结合文献对原发性肝脏淋巴瘤的CT表现、实验室检查及临床特点进行讨论、分析,以提高其术前诊断的准确率。方法:回顾性分析4例经病理证实的原发性肝脏淋巴瘤的CT表现、实验室检查及临床特点,总结其诊治要点。结果: 4例病例中,女性2例,男性2例,发病年龄61~73岁(中位年龄65岁)。其中2例患者无明显症状而在体检时发现,其余2例患者以上腹部不适为首发症状。病灶体积较大,最大径从4.9~17.1cm不等。CT平扫肝脏病灶均呈均匀低密度,边界尚清,CT增强病灶未见明显强化,其内见小片状低密度未强化区,动脉期肿块内可见强化的血管走行影,但无明显受侵征象。4例均为B细胞型非霍奇金淋巴瘤(弥漫大B细胞淋巴瘤3例,肝脏黏膜相关性淋巴瘤1例),且均表现为单发肿块型。结论: 肝脏淋巴瘤临床特点大多不具有典型性,但CT表现为较大的软组织低密度肿块,无明显强化,其内可见“血管漂浮征”是较为特征性的表现,诊断肝脏原发性淋巴瘤之前,需排除其他部位淋巴瘤肝脏浸润。
肝脏; 淋巴瘤; CT
原发性肝脏淋巴瘤(primary hepatic lymphoma,PHL)是指淋巴瘤局限于肝脏,而在脾脏、淋巴结、骨髓以及其他淋巴组织未发现淋巴瘤累及的证据。PHL是一种非常罕见的肝脏恶性肿瘤,占全部结外淋巴瘤的不足1%,占所有非霍奇金淋巴瘤的大约0.016%[1]。由于本病发病率低,且实验室指标无特异性,导致术前诊断准确率低。本文对4例经病理证实的PHL的CT表现及临床资料进行回顾性分析,并结合文献进行总结和分析,以加深对该病的认识,增加其诊断准确性,从而为临床下一步诊治提供参考。
资料与方法
一、临床资料
收集本院2011年1月—2016年8月收治的经手术或穿刺病理证实的4例PHL患者,男、女各2例,年龄61~73岁,中位年龄65岁。2例患者无明显症状而在体检时偶然发现,其余2例患者以上腹部不适为首发症状。其中1例存在“阑尾周围脓肿”手术史,该患者于30年前行“乳腺包块切除术”,有输血史及丙肝病史,其余3例均无肝炎及肝硬化病史,癌胚抗原(carcino-embryonic antigen,CEA)、糖蛋白抗原(carbohydrate antigen, CA) 199、CA125、甲胎蛋白(Alpha fetal protein,AFP)均处于正常范围。
二、检查方法
4例患者均行上腹CT平扫及增强扫描,且均行胸部、中下腹及盆腔CT平扫检查。使用Philip 64排螺旋CT扫描,管电压120 KV、管电流200 mAs,层厚5 mm,重建厚度5 mm,获得的图像行冠状位及矢状位多平面重建分析。CT扫描时常规空腹4~6 h,造影剂为非离子型碘对比剂(300 mg I/L) 75~90 ml,应用高压注射器经肘静脉注入,速率3 ml/s,注射对比剂25~30 s、65~80 s后进行动脉期及门脉期扫描。
结 果
一、CT表现
4例PHL中,位于肝右叶3例,肝左叶1例;肿瘤最大者大小约17.1 cm×15.7 cm×14.6 cm,位于肝右叶;最小者大小约4.9 cm×5.5 cm×5.4 cm,位于肝左叶;肿块形态均较规则,与周围肝实质界限清楚。CT平扫表现为肝脏较大低密度肿块影,其内密度较均匀,中心可见小片状不规则更低密度区;CT增强肿块均未见明显强化,动脉期肿块内可见多支正常走行的强化血管影,未见受侵征象,其内小片状低密度区显示更清晰,肝内外胆管未见扩张,肿块较大且靠近肝门者致下腔静脉明显受压(图1、2)。
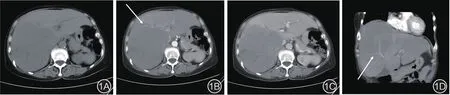
图1 原发性肝脏淋巴瘤的CT表现

图2 原发性肝脏淋巴瘤的CT表现
二、实验室检查
本组4例患者术前检测肿瘤标记物AFP、CEA、CA199、CA125均处于正常范围,其中2例病例尿β2微球蛋白(β2-MG)明显升高,而血β2-MG正常,其余2例未进行此项检查。2例病例乳酸脱氢酶(LDH)升高,余2例正常;4例病例中仅1例有丙型肝炎病史。
结 论
淋巴瘤起源于淋巴结及淋巴组织,其发生大多与免疫应答过程中淋巴细胞增殖分化产生的某些免疫细胞恶变有关。有研究报道,结外淋巴瘤好发部位常见于胃肠道、鼻腔、扁桃体等部位,比例分别约30.1%、10.6%、8.9%[2]。尽管肝脏是晚期非霍奇金淋巴瘤患者最常累及的器官,但是肝脏原发的淋巴瘤非常罕见。
PHL的病因尚不明确,有研究报道可能与肝炎病毒、EB病毒、人类免疫缺陷病毒感染有关[3-4]。Levin等[5]研究表明有40%~60%的PHL患者合并有丙肝病毒(HCV)感染;另有研究表明,该病可能与HCV感染导致淋巴细胞增生及抑制细胞凋亡有关[6]。同时,Aozasa等[7]对69名PHL患者研究表明其中有20%的患者乙型肝炎病毒(HBV)表面抗原呈阳性,也有一些研究表明HBV可以破坏机体免疫力,从而促进PHL的进展[8-9]。但本组4例中只有1例有丙肝病史,其余均正常,与文献报道不太一致,还需收集病例进一步证实。
一般来说,PHL好发于中年男性患者,平均发病年龄约50岁,男女发病率之比约3:1[10]。临床症状不典型,有文献报道,有39%~70%的患者是以上腹部隐痛不适为主诉症状就诊,部分也可出现乏力、黄疸、食欲减退、恶心、呕吐、体质量减轻等症状,另有一小部分患者诊断前未表现出明显症状[11]。本组病例中2例无明显不适,体检偶然发现,另2例表现为无明显诱因上腹部不适,与文献报道一致。
一、实验室检查
在实验室检查中,肿瘤标记物AFP、CEA、CA199、CA125对PHL无诊断价值,本组4例病例中,以上指标均处于正常范围。有文献报道至少有70%患者的肝功能检查出现异常,如转氨酶、胆红素、碱性磷酸酶等指标。LDH是一种糖酵解酶,是糖无氧酵解及糖异生的重要酶系之一,淋巴瘤合成及释放增多,有研究表明LDH是诊断PHL的参考指标[12],而且陈颖瑜等[13]研究表明,LDH的升高与肿瘤恶性程度呈正相关,考虑的原因可能是恶性程度越高,肿瘤侵犯的范围越广。此外,β2-MG产生于体内有核细胞,在白血病、淋巴瘤、多发性骨髓瘤等恶性血液病患者血清中均有不同程度升高,有研究表明90%的PHL患者会出现β2-MG的升高[14]。本组4例中有2例LDH明显升高,余2例正常;另外,仅2例进行血、尿β2-MG测定,尿β2-MG均明显升高,而血β2-MG指标在正常范围。
二、影像学表现
PHL的CT表现为肝实质内单发或多发低密度结节或肿块影,其内密度较均匀,边界尚清晰,病灶较大者中心可见片状更低密度区。有研究提到PHL中单发病灶较多见[15],而文中所有病例均为单发病灶,与文献报道一致。PHL为乏血供肿瘤[16],徐祖良等[17]研究表明:增强扫描有78%(32/41)的病灶表现无明显强化,本组4例的CT增强扫描肿瘤均无明显强化。以往诸多文献中均提到淋巴瘤的特征性表现“血管飘浮征”[17-19],即增强扫描时显示肿瘤内原有器官的固有血管,其形态和走行都相对正常,未被肿瘤组织所侵犯。而位于肝右叶的3例病例均表现出这一特征,此为淋巴瘤特征性的影像学表现,如未在全身其他淋巴组织发现病灶,则可认为是PHL。
三、鉴别诊断
1.继发性肝脏淋巴瘤:继发性肝脏淋巴瘤即淋巴瘤的肝脏浸润,较PHL多见,常合并有其他部位的淋巴结肿大,淋巴结活检可确诊。CT大多表现为肝脏多发低密度结节或肿块,密度较均匀,无明显强化或强化程度较轻。
2.肝细胞肝癌: 肝细胞肝癌是肝脏最常见的原发恶性肿瘤,一般患者合并有肝炎、肝硬化病史,实验室检查血清AFP升高;肿瘤主要由肝动脉供血,由此,在动态增强扫描时可出现典型的“快进快出”表现。肿瘤较大时,其密度/信号较不均匀,可出现门静脉侵犯。
3.肝转移瘤:多发结节型PHL需要与肝脏转移瘤进行鉴别。肝脏转移瘤常有原发肿瘤病史,病灶一般是多发性、大小不等囊实性病变,其典型的强化特点为“牛眼征”和环形强化。
4.胆管细胞癌:胆管细胞癌是胆管上皮细胞发生的癌,约占肝内原发恶性肿瘤的5%~15%。CT平扫表现为不规则低密度肿块,增强扫描表现为对比剂逐渐向肿瘤中心聚集,呈延迟强化表现,并且胆管细胞癌可导致肝内胆管扩张,伴有肝叶的不同程度萎缩[20]。
总之,PHL临床较少见,虽然临床特点不具有典型性,但增强CT表现出弱强化软组织肿块,动脉期内可见“血管漂浮征”,是该病较为特征性的影像学表现。诊断PHL之前,需除外其他部位淋巴瘤的肝脏浸润。
1 Freeman C, Berg JW, Cutler SJ. Occurrence and prognosis of extranodal lymphomas[J]. Cancer, 1972, 29 (1): 252-260.
2 娄丽丽, 岑溪南, 欧晋平, 等. 236例原发性结外淋巴瘤临床和病理分析[J]. 中国实验血液学杂志, 2014, 22 (1): 85-92.doi:10.7534/ j.issn.1009-2137.2014.01.018.
3 Walter T, Béziat C, Miailhes P, et al. Primary non-Hodgkin lymphoma of the liver in HIV infected patient: case-report[J]. La Revue De Médecine Interne, 2004, 25 (8): 596-600.doi:10.1016/ j.revmed.2004.04.023.
4 Yang XW, Tan WF, Yu WL, et al. Diagnosis and surgical treatment of primary hepatic lymphoma[J]. World J Gastroenterol, 2010, 16 (47): 6016-6019. doi:10.3748/wjg.v16.i47.6016.
5 Agmonlevin N, Berger I, Shtalrid M, et al. Primary hepatic lymphoma: a case report and review of the literature[J]. Age & Ageing, 2004, 33 (6): 637-640.doi:10.1093/ageing/afh197.
6 赵骞, 刘海平, 顾怡瑾, 等. 35例原发性肝脏淋巴瘤的临床病理特点及预后分析[J]. 中华肿瘤杂志, 2013, 35 (9):689-692.doi:10.3760/ cma.j.issn.0253-3766.2013.09.010.
7 Aozasa K, Mishima K, Ohsawa M. Primary malignant lymphoma of the liver[J]. Leukemia & Lymphoma, 1993, 10 (4-5): 353-357. doi:10.1007/BF01300294.
8 Wu SJ, Hung CC, Chen CH, et al. Primary effusion lymphoma in three patients with chronic hepatitis B infection[J]. J Clin Virol, 2009, 44 (1): 81-83. doi: 10.1016/j.jcv.2008.08.015.
9 Hsiao HH, Liu YC, Hsu JF, et al. Primary liver lymphoma with hypercalcemia: a case report[J]. Kaohsiung J Med Sci, 2009, 25 (3): 141-144.doi:10.1016/S1607-551X(09)70053-1.
10 刘玉国, 脱帅, 徐克, 等. 原发性肝脏淋巴瘤的临床病理特点及其外科治疗[J]. 世界华人消化杂志, 2009, 17 (9): 935-939.doi:10.3969/ j.issn.1009-3079.2009.09.018.
11 Bronowicki JP, Bineau C, Feugier P, et al. Primary lymphoma of the liver: Clinical-pathological features and relationship with HCV infection in French patients[J]. Hepatology, 2003, 37 (4): 781-787.doi: 10.1053/jhep.2003.50121.
12 贺敬红, 张劲松, 郑敏文, 等. 原发性肝脏淋巴瘤的多层螺旋CT表现(附2例报告)[J]. 实用放射学杂志, 2011, 27 (9): 1438-1439. doi:10.3969/j.issn.1002-1671.2011.09.041.
13 陈颖瑜, 潘爱珍. 原发性肝淋巴瘤螺旋CT三期增强表现及分析[J]. 影像诊断与介入放射学, 2015, 24(2): 118-122. doi:10.3969/ j.issn.1005-8001.2015.02.006.
14 Page RD, Romaguera JE, Osborne B, et al. Primary hepatic lymphoma: favorable outcome after combination chemotherapy[J]. Cancer, 2001, 92 (8): 2023-2029. doi:10.1053/jhep.2003.50121.
15 Zhang YJ, Chen MS, Liang HH, et al. Clinicopathologic features and treatment outcomes of primary hepatic lymphoma: a report of four cases[J]. Ai Zheng, 2005, 24 (3): 365-367.
16 陆蓉, 周建军, 李敏, 等. 肝脏淋巴瘤:动态增强CT的诊断价值[J]. 临床放射学杂志, 2009, 28 (2): 218-220.doi:10.13437/j.cnki. jcr.2009.02.032.
17 徐祖良, 王静, 张燕, 等. 肝脏淋巴瘤的CT诊断(附9例报告) [J]. 医学影像学杂志, 2010, 20 (12): 1828-1831.doi:10.3969/ j.issn.1006-9011.2010.12.022.
18 胡慧娟, 廖美焱, 田志雄, 等. 原发性肝脏淋巴瘤的影像学表现[J]. 临床放射学杂志, 2014, 33 (8): 1205-1208. doi:10.13437/j.cnki. jcr.2014.08.021.
19 张在鹏, 李惠, 许敏. 原发性肝淋巴瘤CT/MR影像学表现(附3例报道)[J]. 影像诊断与介入放射学, 2014, 23 (5): 423-425.doi:10.3969/ j.issn.1005-8001.2014.05.014.
20 徐桂军, 齐湘杰, 李兆栋, 等. 原发性胆管癌的螺旋CT诊断分析[J]. 中华肝胆外科杂志, 2007, 13 (4): 217-219.doi:10.3760/cma. j.issn.1007-8118.2007.04.001.
(本文编辑:王剑锋)
令潇,梁丰丽,杨玲,等. 原发性肝脏淋巴瘤的CT表现[J/CD].中华介入放射学电子杂志,2016,4(4):227-230.
CT features of primary hepatic lymphoma
Ling Xiao, Liang Fengli, Yang Ling, Li Haining, Zhang Guirong,Zhang Ming, Niu Chen. Department of Radiology, the First Affiliated Hospital of Xi'an Jiaotong University, Xi'an 710061, China
Niu Chen, Email: niuchen 1984@163.com
Objective:This study reviewed and analyzed the CT features, relative laboratory tests and clinical symptoms of primary hepatic lymphoma to improve the accuracy of preoperative diagnosis.Methods:Four primary hepatic lymphoma cases with pathological confirmation were retrospectively analyzed in terms of their CT features, laboratory tests and clinical symptoms y.Results:In the 4 cases(2 females and 2 males), aged from 61-73 (median age 65 years old), 2 patients had abdominal pain, and the other 2 had no obvious discomfort during physical exam. The size of the lesion was large with the maximum diameter ranged from 4.9~17.1cm. The abdominal CT showed homogeneous low density and clear boundary, and poor enhancement after contrast. In the arterial phase, the uninvaded vascularity in the tumors were observed. All cases were B-cell non-Hodgkin's lymphoma type, including 3 diffuse large B cell lymphomas, and 1 hepatic mucosa-associated lymphoid tissue (MALT) lymphoma, in which all cases appeared as solitary mass type.Conclusions:The clinical features of hepatic lymphoma are not typically presented in these cases. The CT showed uniform density and poor enhancement. The uninvaded vascularity observed in the tumors is a typical feature of primary hepatic lymphoma.
Hepatic; Lymphoma; Computed tomography
2016-09-25)
