效能水平对老年骨质疏松患者骨折发生的影响
2016-03-04曹瑞秋赵雅宁
曹瑞秋 赵雅宁 王 霞 邵 通 张 盼
(遵化市人民医院,河北 遵化 064200)
效能水平对老年骨质疏松患者骨折发生的影响
曹瑞秋赵雅宁1王霞1邵通1张盼1
(遵化市人民医院,河北遵化064200)
〔摘要〕目的分析效能水平对老年骨质疏松(OP)患者骨折发生的影响。方法选择老年OP患者442例,采用一般自我效能感量表(GSES)进行效能水平评测,结合随访1年期间骨折事件,分析效能水平对老年OP患者骨折发生的影响。结果效能水平高、中和低三组中1年内累积骨折发生率分别为11.36%,19.7%和25.3%,三者差异显著(P<0.05);Logistic多因素分析显示:中、高效能水平是老年OP骨折发生的保护因素,OR值分别为0.736、0.612;三组间与OP骨折发生相关行为因素的比较(吸烟、饮酒、体重、饮食、锻炼、跌倒行为)差异显著(χ2=20.906、19.364、15.571,15.575、13.256;F=26.26;P<0.05);结论高效能水平可促进老年OP患者健康行为的转变,预防老年OP患者骨折事件的发生。
〔关键词〕骨质疏松;效能水平;骨折
1华北理工大学护理与康复学院
第一作者:曹瑞秋(1973-),女,主管护师,主要从事老年护理学研究。
我国每年因骨质疏松(OP)造成约180多万老年髋部骨折〔1〕,而OP骨折后死亡率的增高持续达5年之久〔2〕。改善骨密度可降低OP患者骨折的发生,但实现起来较难。学者相继从不同角度探讨降低OP患者的骨折风险的可控因素。自我效能指人们成功地实施和完成某个行为目标或应付某种困难情境能力的信念。研究表明自我效能影响慢性疾病患者的预后及后期的康复进程,是影响患者自我管理行为的主要因素〔3,4〕。本研究分析效能水平与老年OP患者骨折发生的关系。
1对象与方法
1.1研究对象在2011年1月至2012年1月期间采取方便抽样选取我院确诊为OP的老年患者490例。排除标准:①以往曾接受活性维生素D、双膦酸盐、降钙素等影响骨代谢的药物治疗;②患有甲状旁腺功能异常、糖尿病、甲状腺功能亢进、库欣综合征、慢性肝病、慢性肾病、应用类固醇激素或抗惊厥药物的时间>6个月;③近2年患胃溃疡、大肠克罗恩病、节段性小肠炎和慢性痢疾;④所有恶性肿瘤、过早绝经(<40岁)、长期素食、长期卧床时间超过1个月、常生活不能自理者;⑤皮肤疾病无法接受阳光照射者;⑥帕金森病、老年痴呆、脑卒中等疾病,后期随访丢失病例48例。442例入选,男204例,女238例;年龄56~75〔平均(66.2±8.6)〕岁。对经一般自我效能感量表(GSES)筛查的442例老年OP患者进行自我效能评测后,其中高水平自我效能132例,男60例,女72例〔均已绝经,平均绝经年龄(51.34±3.48)岁〕,合并有血糖异常或血脂异常48例;中水平148例,男70例,女78例〔均已绝经,平均绝经年龄(50.62±3.74)岁〕,合并有血糖异常或血脂异常56例;低水平162例,男75例,女87例〔均已绝经,平均绝经年龄(52.04±3.86)岁〕,合并有血糖异常或血脂异常64例。自我效能水平高、中、低三组患者年龄、性别、文化程度、既往病史等方面差异均无统计学意义(P>0.05)。
1.2研究方法采用现场调查,征得患者同意后与其一对一面对面调查者。内容包括一般资料采集、疾病资料(诊断、病史、化验室检查)、一般自我效能感调查、与OP骨折相关行为因素。以患者第一次评价为起点,随访1年为终点,记录患者骨折事件。
1.2.1自我效能测试GSES共10项内容。计分方式采用李克特4点量表形式,各项目均为1~4分。量表总分为所有10个项目的得分相加除以10,总分1~4分,根据自我效能得分指标(得分指标=量表实际得分/该量表的可能最高分×100%)的高低,将其分为高、中、低3个水平,>80%为高水平,60%~80%为中等水平,<60%为低水平。
1.2.2与OP骨折相关行为因素调查吸烟情况:包括吸烟行为和戒烟情况;饮酒情况:饮酒的标准以酒精的摄入转换为标准单位(1 U=8 g酒精),其中啤酒(每340.8 ml含13.2 g),白酒(每44 ml含15.1 g),葡萄酒(每120 ml含10.8 g)。不饮酒(<1 U/w);轻度饮酒(男1~10 U/w,女1~7 U/w);中度饮酒(男11~21 U/w,女8~14 U/w);重度饮酒(男>21 U/w,女>14 U/w);体重:体质指数(BMI)≥25 kg/m2为超重;饮食:24 h膳食记录法记录患者饮食情况,计算钙的摄入量,理想状态800~1 000/d;锻炼情况每周≥3 次,每次持续时间≥30 min视为规律运动。跌倒行为:应用计时起立一步行测验(TuGT)预测跌倒风险:测试时受试者坐在46 cm高的靠背椅上,听到口令后从靠背椅上起立,向前行走3 m,然后转身180°,走回坐椅处坐下;测试者记录从下口令开始到坐回椅子之间的时间,时间越长表示功能性活动及平衡能力、体能越差,跌倒的可能性越大。
1.3骨密度(BMD)测定采用双能X线吸收法(DEXA)测定患者腰椎及髋部BMD,T值≤-2.5 SD为OP;根据文献BMD<-3.5 SD判定为极低BMD〔5〕。研究认为良好预测OP骨折的危险因素,其敏感性为37%,特异性为85%。
1.4统计学方法采用SPSS17.0统计软件行t检验、χ2检验、方差分析和Logistic回归分析。
2结果
2.1不同效能水平组骨折发生率及BMD比较高、中、低效能水平组1年内累积骨折发生率分别为11.36%、19.74%、25.30%,三组比较差异显著(χ2=11.036,P<0.01)。三组腰椎(L1~L4)和股骨颈部位的平均BMD为极低BMD(<-3.5)者分别占16.6%、25.0%和35.8%,三组比较差异显著(χ2=18.368,P<0.05)。
2.2单因素及Logistic多因素分析单因素分析显示与OP骨折的相关因素包括年龄、性别、既往病史、跌倒行为风险、腰椎(L1~L4)和股骨颈部位的平均BMD。以是否发生骨折为因变量,以效能水平高低、年龄、性别、既往病史中是否有并发症、平均T值、跌倒行为风险为自变量进行多因素Logistic回归分析。结果显示中高效能水平是老年OP骨折发生的保护因素,OR值分别为0.736、0.612。见表1、表2。
2.3三组OP骨折行为因素的比较效能水平高、中和低3组行为因素吸烟、饮酒、体重、饮食、锻炼以及跌倒风险评估差异均有统计学意义(χ2=20.906、19.364、15.571、15.575、13.256;F=26.26;P<0.05)。见表3。

表1 有无骨折的OP患者的资料比较〔n(%)〕
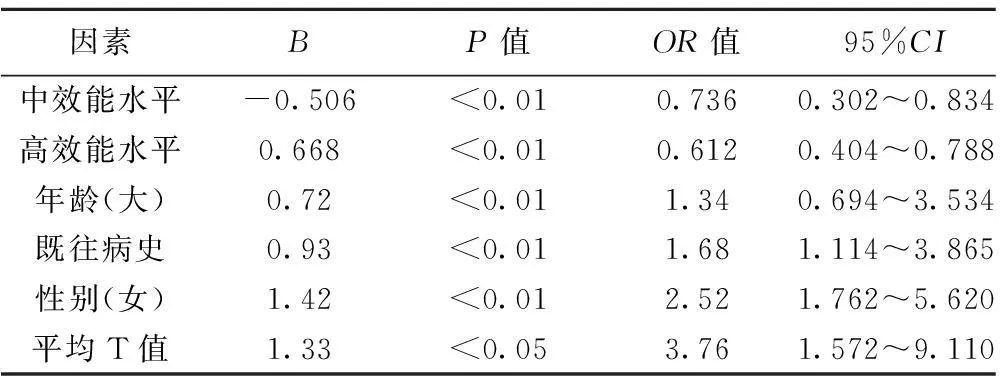
表2 Logistic回归分析结果

表3 理想心血管健康行为和健康因素的分布情况〔n(%)〕
与高水平组比较:1)P<0.05;与中水平组比较:2)P<0.05
3讨论
本研究观察随访1年内老年OP患者骨折的发生情况,并结合极低BMD情况,发现效能水平对老年OP骨折的发生有一定影响,高效能水平可降低老年OP患者骨折的风险。临床上老年OP发生骨折具有明显的年龄和性别特征,其原因是女性绝经后雌激素水平下降导致骨量迅速丢失而男性丢失呈缓慢过程;随增龄增加,骨量减少,骨脆性增加可使OP性骨折易感性增加〔6,7〕。老年人发生OP性骨折的原因是BMD减少、骨承受和抵抗外力的能力降低〔8〕。本文结果提示临床上应高度重视极低BMD的OP患者。跌倒是OP患者骨折的独立危险因素,临床上老年人髋、腕、踝、肩和骨盆骨折等都与摔倒有着密切的关系。有研究显示对老年OP患者进行防跌倒训练可显著降低骨折后再折的发生〔9,10〕。本研究显示高效能水平是OP患者骨折发生的保护因素,提示医务工作者应重视患者自我效能对OP骨折风险的预防作用。
预防OP骨折的重点是尽量减少OP的程度,但针对老年人来说改善骨矿量治疗不易实现。研究显示良好的生活方式对预防老年OP及OP骨折的发生具有积极的作用〔11,12〕。本研究发现与低水平组比较,中高水平组患者在吸烟、饮酒、体重、饮食、锻炼等生活方式处在良好状态的比率更高、患者发生良好生活方式转变的比率更高,同时中高水平组患者跌倒风险指数较小。自我效能影响个体行为目标设定、思维模式,决定着个体对困难和挫折的处理方式、个体在生活中的努力程度和对活动的持久力和耐力,可促进个体健康行为的保持〔13,14〕。本研究中OP患者均来自本院门诊或病房确诊病例,患者在确诊后均得到有关OP骨折预防和治疗的专业指导。结合本研究随访一年的结果,本研究认为高效能水平患者在后期改变不良生活方式,形成健康行为的日常生活实践中自控能力较好,个体积极主动采取相应措施维持已有的良好行为,有利于骨的稳定性和机体活动的协调性,此外高效能水平组对环境及自身能力认知较高,对跌倒风险意识较高,因此高效能患者骨折事件发生率较低。本研究未能考虑OP患者服用药物情况对骨折事件发生的影响,可能对三组最终事件的结果在成一定的偏差。但研究显示高效能水平有助于患者治疗的依从性。
4参考文献
1薛延.骨质疏松症的流行病学概况〔J〕.新医学,2007;38(1):7-8.
2Cauley JA,Hocllberg MC,Lui LY,etal.Long term risk of incident vertebral fractures〔J〕.JAMA,2007;298(23):2761-7.
3凌宇,孙焕良.农村女性自我效能感对主观幸福感影响〔J〕.中国公共卫生,2013;29(6):896-8.
4曾旭静,姜小鹰.福州市296例肾移植受者自我效能及其影响因素的调差研究〔J〕.中华护理杂志,2009;44(9):838-41.
5Dargent M,Douchin C,Cormier P,etal.Use of clinical risk factor in elderly women with low bone mineral density to identify women at higher risk of hip fracture at the EPIDOS prospective study〔J〕.Osteoporosis Int,2002;13:593-5.
6黄公怡.骨质疏松性骨折的特点及临床与研究进展〔J〕.基础医学与临床,2007;27(10):1088-92.
7杜文艺.绝经后妇女骨折后再骨折的危险因素分析〔J〕.中国老年学杂志,2013;33(3):561-3.
8阮文东,王沛,雪原,等.骨质疏松骨折后再骨折的临床风险因素〔J〕.中华骨科杂志,2011;31(7):789-93.
9戚少华.骨质疏松骨折临床特点及康复对策〔J〕.中国康复医学杂志,2004;9(12):919-21.
10金晓涛,王世平.北京市牛街地区老年人跌倒干预结果分析〔J〕.中华老年医学杂志,2009;28(9):777-9.
11郭锦丽,曲成,毅白,等.酗酒与骨质疏松和股骨头坏死的相关性研究〔J〕.中国流行病学杂志,2013;34(7):732-5.
12张美娟.运动疗法对绝经期女性骨质疏松骨折的预防作用〔J〕.中国老年学杂志,2013;33(9):2188-9.
13王莹,张清,刘素颜.稳定期慢性阻塞性肺疾病患者自我效能的相关因素分析〔J〕.中华护理杂志,2011;46(2):158-60.
14Lenze E,Munin M,Quear T,etal.The pittsburgh rehabilitation participation scale:reliability and validity of a clinician-rated measure of participation in acute rehabilitation 〔J〕.Arch Phys Med Rehabil,2004;85:380-4.
〔2015-05-17修回〕
(编辑安冉冉/曹梦园)
〔中图分类号〕R683
〔文献标识码〕A
〔文章编号〕1005-9202(2016)04-0910-03;doi:10.3969/j.issn.1005-9202.2016.04.067
