重症急性胰腺炎患者器官功能衰竭的临床特点与治疗措施探讨
2016-02-16彭学样,聂林贞,纪前
重症急性胰腺炎患者器官功能衰竭的临床特点与治疗措施探讨
彭学样1,聂林贞2,纪 前1(山东省临沂市莒南县:1人民医院,2大店中心卫生院,山东莒南276600)
目的:探讨重症急性胰腺炎患者器官功能衰竭的临床特点与治疗措施.方法:选取山东省临沂市莒南县人民医院50例重症急性胰腺炎合并器官功能衰竭的患者作为研究对象,分析其临床资料,观察衰竭的器官数量与患者死亡率的关系,并讨论治疗方法.结果:50例患者中共有27例(54.0%)发生器官功能衰竭,其中17例发生两种器官功能衰竭,占多器官功能衰竭人数的63.0%;3例死亡,占两种器官功能衰竭人数的17.6%;10例发生三种或三种以上器官功能衰竭,占多器官功能衰竭人数的37.0%;死亡6例,占三种或三种以上器官功能衰竭人数的60.0%.两种器官功能衰竭患者的死亡率明显低于三种或三种以上器官功能衰竭的患者,差异具有统计学意义(P<0.05).结论:重症急性胰腺炎患者病情进展快,对患者的生命威胁较大,需要根据患者的症状和辅助检查做到早确诊,早治疗.而多器官功能障碍综合征是重症急性胰腺炎最容易导致的并发症,必须对重症急性胰腺炎的患者给予早期的治疗以及对器官功能的监护,争取第一时间发现器官功能衰竭,并及时治疗,降低多器官功能障碍综合征的发生以及死亡率.
重症急性胰腺炎;多器官功能衰竭;治疗
0 引言
重症急性胰腺炎可由多种原因引起,其发病机制尚未完全明确.该病起病急骤,病情发展迅速,且变化多样,故临床救治难度很大,易引发多器官功能的衰竭[1].重症急性胰腺炎有着较重的腹痛、呕吐、发热、黄疸等,若并发多器官功能衰竭,则患者死亡率较高[2],若在此基础上合并有感染,则会大大提高死亡率[3].对于重症急性胰腺炎的患者,一经发现,需尽快作出诊断并采取相应的治疗措施,尽早挽救患者生命[4].本研究通过对50例重症急性胰腺炎患者的资料进行分析,旨在总结重症急性胰腺炎患者器官功能衰竭的临床特点,并讨论相应的治疗措施,现报道如下.
1 资料和方法
1.1 一般资料选取山东省临沂市莒南县人民医院50例重症急性胰腺炎合并器官功能衰竭的患者作为
研究对象,其中,男27例,女23例,年龄18~73(平均45.6)岁,均符合重症急性胰腺炎的诊断标准[5].患者出现逐渐加重的症状,主要有:腹痛、发热、呕吐、黄疸等.影像学检查显示胰腺体积增大,并有胰周的渗出,严重者胰腺出现坏死并伴有腹腔内的积液.重症急性胰腺炎患者中受重症急性胰腺炎累及的器官有:肝脏、肾脏、凝血功能系统、中枢神经系统、心血管系统、呼吸系统.疾病早期,呼吸系统及泌尿系统受累较多,易发生低氧血症和急性肾功能衰竭.
1.2 重症急性胰腺炎器官功能衰竭的诊断标准患者在有急性胰腺炎的表现及生化特点的基础上,发生持续性的器官功能衰竭,表现为:持续时间48 h以上,发生呼吸系统、凝血系统、中枢神经系统、心血管系统、肝脏或肾脏功能的衰竭,并且是患者自身不能恢复的.器官功能衰竭可累计一个甚至多个系统.
1.3 统计学处理采用SPSS21.0统计学软件对数据进行分析,计数资料用%表示,行χ2检验,P<0.05表示差异具有统计学意义.
2 结果
50例患者中共有27例(54.0%)发生器官功能衰竭,其中17例发生两种器官功能衰竭,占多器官功能衰竭人数的63.0%;3例死亡,占两种器官功能衰竭人数的17.6%;10例发生三种或三种以上器官功能衰竭,占多器官功能衰竭人数的37.0%;死亡6例,占三种或三种以上器官功能衰竭人数的60.0%.两种器官功能衰竭患者的死亡率明显低于三种或三种以上器官功能衰竭的患者,差异具有统计学意义(P<0.05,表1).
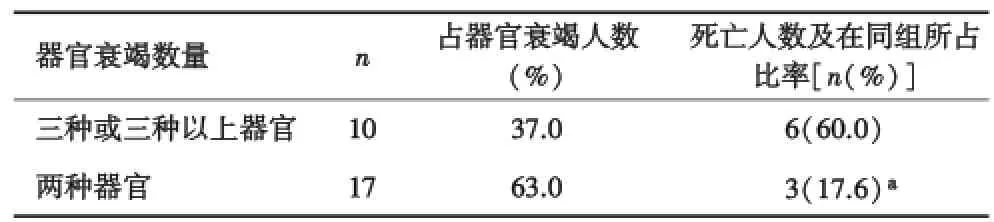
表1 器官衰竭数量与死亡率的关系
3 讨论
临床上,急腹症中常见的疾病为急性胰腺炎,以胰腺的水肿或出现坏死为主要表现,其恢复快,预后良好.而重症急性胰腺炎病情发展迅速且变化多样,但通过患者的一系列临床表现、体征配合影像及实验室的检查很容易确诊.重症急性胰腺炎主要表现为胰腺实质的坏死和出血,较间质水肿性胰腺炎来说,持续性的多器官衰竭的发生率更高[6].重症急性胰腺炎有两大重要的阶段:发病早期,胰腺内多种酶原的激活导致细胞自身出现溶解、消化,随之血管活性物质过度释放导致的中毒反应;随着疾病的进展,患者容易产生感染并导致各种并发症[7].在这两个时期,如果没有得到适当的救治,很容易导致患者死亡.而多器官功能衰竭是重症急性胰腺炎最主要的死因,故应尽早对患者实行多器官功能的监护工作.多器官功能衰竭最容易累及呼吸系统、心血管系统和肾脏,以呼吸系统为著.
重症急性胰腺炎患者一旦被确诊,应立即对其施行生命体征、尿量、全身症状的密切监护.采取相应措施抑制胰腺的分泌,同时要维持患者体内水、电解质及酸碱平衡,对其实施血常规、尿常规、肝功、肾功能、心电监护及血气分析等.同时还要密切观察患者腹部体征的变化情况,必要时实行胃肠减压.通过对血氧饱和度进行监测来实行肺功能的测定.监测患者尿量、血肌酐、尿素氮来观察其肾功能是否正常.除此之外,心脏、凝血系统及中枢神经系统的监测也是非常重要的.
在治疗重症急性胰腺炎患者的同时,应给予患者足够的营养支持.早期开展对患者的肠外营养支持,当患者身体条件对肠内营养有一定的耐受能力时,应尽早改用肠内营养支持,以降低感染相应并发症的机会及死亡率,同时也在一定程度上防止了高血糖的发生.在进行营养支持的同时,通过观察患者病情及腹部体征的变化,适当改变肠内营养的量.同时,应适当的为患者补充所需的微量元素,以帮助其身体的恢复.
胰腺坏死的程度与患者感染的发生率密切相关.对于发生感染的患者,应尽早使用抗生素进行治疗.对于有严重脓毒症的患者,应尽早使用抗生素以减少死亡率.此外,还要抑制胰腺的分泌,对机体实施补液治疗,以改善胰周的微循环,这是治疗重症急性胰腺炎患者的最基本也是最重要的步骤.胰腺有坏死者应尽早施行手术治疗,临床上多采用微创手法清除坏死胰腺组织[8].仔细排查导致重症急性胰腺炎的病因,尽快针对病因进行治疗,如由胆道疾病引起者,应尽早发现并解决胆道的梗阻问题;若由高脂血症引发,则应采取降低血脂的措施,并避免药物引起的血脂升高[9].
随着科学技术的发展以及临床的经验积累,对重症急性胰腺炎的治疗已逐渐由传统的治疗方式转变为针对不同个体的不同情况制定合适的治疗方案并实行,并取得了不错的治疗效果[10].结合多年的临床经验可知,胰腺炎的预防工作至关重要,同时对重症急性胰腺炎患者的监护工作也要严密进行,方便及时发现多器官功能衰竭,并及时地实施治疗,以此减少患者的死亡率,达到最佳治疗效果.
[1]Busquets J,Fabregat J,Pelaez N,et al.Factors influencing mortality in patients undergoing surgery for acute pancreatitis:importance of peripancreatic tissue and fluid infection[J].Pancreas,2013,42(2):285-292.
[2]于松宁,雷 鹏.暴发性重症急性胰腺炎的临床特点及诊治体会[J].宁夏医学杂志,2005,27(7):466-468.
[3]田 广.探讨急性胰腺炎患者的内科治疗效果观察[J].转化医学电子杂志,2015,2(8):37,39.
[4]陈伟鹏,陈高科,袁炳斌.78例重症急性胰腺炎的临床分析[J].按摩与康复医学,2012,3(8):254.
[5]项 立,胡卫东,龙子义,等.不同年龄组重症急性胰腺炎临床特点及预后的研究[J].医学研究杂志,2012,41(6):120-122.
[6]杨兴无,赵尚达,杨春明.重症胰腺炎外科治疗的对策[J].中华肝胆外科杂志,1999,5(2):79.
[7]Mirtallo JM,Forbes A,McClave SA,et al.International consensus guidelines for nutrition therapy in pancreatitis[J].JPEN J Parenter Enteral Nutr,2012,36(3):284-291.
[8]Freeman ML,Werner J,van Santvoort HC,et al.Interventions for necrotizing pancreatitis:summary of a multidisciplinary consensus conference[J].Pancreas,2012,41(8):1176-1194.
[9]李红莉.探讨急性重症胰腺炎患者的急诊救治措施[J].转化医学电子杂志,2015,2(11):58,60.
[10]高 伟,崔乃强.重症急性胰腺炎器官损害的临床特征及治疗[J].中国实验方剂学杂志,2011,17(10):253-256.
R657.5+1
A
2095-6894(2016)11-51-02
2016-09-28;接受日期:2016-10-17
彭学样.硕士,主治医师.研究方向:消化内科.Tel:0539-8689143 E-mail:pengxueyang001@sina.com
