阻塞性睡眠呼吸暂停低通气综合征与心血管疾病的特点
2016-01-12慈书平倪竟全戴煌
慈书平 倪竟全 戴煌
阻塞性睡眠呼吸暂停低通气综合征与心血管疾病的特点
慈书平倪竟全戴煌
【摘要】目的阐述阻塞性睡眠呼吸暂停低通气综合征(OSAHS)与心血管疾病的特点。方法OSAHS并发心血管疾病是指OSAHS在前,并继发了心血管疾病。结果对OSAHS并发心血管疾病的患病率、发生机理、诊断标准、临床及治疗特点进行总结。结论OSAHS是心血管疾病的重要致病因素,积极预防和治疗OSAHS,可减少和改善心血管疾病的发生和发展。
【关键词】睡眠呼吸暂停低通气综合征;阻塞性;心血管疾病;诊断;治疗
The characteristic of the obstructive sleep apnea hypopnea syndrome and the cardiovascular diseases
CI Shuping,NI Jingquan,DAI Huang.The 359 th Hospital of PLA,Zhenjiang 212001,China
Corresponding author:CI Shuping,E-mail:cishuping@sohu.com
【Abstract】ObjectiveTo elaborate the characteristics of the obstructive sleep apnea hypopnea syndrome(OSAHS)and the cardiovascular diseases.MethodsOSAHS complicating Cardiovascular diseases is that a patient with OSAHS got a secondary cardiovascular diseases.ResultsTo summarize the prevalence rate,mechanism,diagnostic criteria,characteristic of clinic and treatments of the OSAHS complicating cardiovascular diseases.ConclusionOSAHS is an important pathogenic factor of cardiovascular diseases.Active preventions and treatments for SOAHS can reduce the risks of cardiovascular diseases and improve the prognosis.
【Key Words】Sleep apnea-hypopneasyndrome;Obstructive;Cardiovascular disease;Diagnosis;Treatment
1阻塞性睡眠呼吸暂停低通气综合征流行病学特点
1.1阻塞性睡眠呼吸暂停低通气综合征的患病率阻塞性睡眠呼吸暂停低通气综合征(OSAHS)的患病率在不同年龄、不同地区、不同的调查方法、不同的季节、不同的检查仪器,结果也不相同。1983年那乌统计了1506例以色列居民,OSAHS发病率为1.26%,如体重超过标准20%者有2/3发生呼吸暂停。阿科尼1986年统计了1 865例65岁以上美国居民男性患病率为28%,女性为19.5%,平均为24%。国内的人群调查患病率在3%~29%。老年人群OSAHS患病率在32%~59%。圣保罗居民20~80岁1042例多导睡眠监测(PSG),32.8%被诊断为OSAHS[1-4]。
1.2年龄特点OSAHS在不同年龄的人群中患病率是不同的,随着年龄的增加,OSAHS的患病率也上升,与年龄呈显著正相关[1,4]。
1.3种族特点OSAHS的患病率白种人较其他种族为高,黄种人较低,这种差异可能与种族遗传有关。其原因可能在于白种人与黄种人具有不同的颅面结构特征。在65岁以上的非裔美国人较非洲裔美国人及其他种族群体有较高的患病率[1,4]。
1.4性别特点男性OSAHS患病率高于女性。男女之比多在2∶1~10∶1之间。性别是OSAHS发生的独立危险因素,可能与男性雄性激素水平较高促发OSAHS有关;男性上气道解剖、颅面结构及肌肉功能、脂肪组织的分布特点使其更易患该病;男性吸烟饮酒多见。女性在妊娠期、更年期和老年期OSAHS患病有增加[1,3-4]。
1.5地区特点OSAHS有地区分布特点,随着海拔高度的增加,OSAHS的患病率也增加,尤以4 000米高度时最为明显。这可能与高度增加,使缺氧逐渐加重有关。拉丁美洲地区人群的OSAHS患病率高,男女分别达27.7%和15.3%[1,4-5]。
1.6工种特点对不同工种人群的调查,发现OSAHS与不同的工种有关。一般为干部多于工人,工人多于农民。这种差异在领导干部中尤为明显,与他们生活水平较高,宴请及饮酒较多,身体肥胖等有关。故称OSAHS为“富贵病”[1,3-4]。
1.7体形特点肥胖矮粗、短颈体型者较瘦高体型者OSAHS显著增加,OSAHS与BMI呈正相关。OSAHS患者与正常人之间存在一些颅面部骨骼和软组织结构的差异,颅面畸形是OSAHS发生的强烈危险因素[1,4]。
1.8外因特点长期酗酒和吸烟者易促发OSAHS的发生或加重。乙醇对中枢神经系统具有抑制作用,呈剂量依赖效应。睡前给与正常人或患者多量的乙醇会增加夜间呼吸紊乱事件的次数和OSAHS的风险。长期使用镇静安眠药和肌肉松弛剂也可促发OSAHS的发生。吸烟会增加OSAHS的发生率;被动吸烟亦与OSAHS独立相关[1,4]。
1.9疾病特点脑卒中、神经系统病变、肌肉疾病或上气道局部肿瘤等均可促发或加重OSAHS。高血压、糖尿病、肥胖症、脑肿瘤、鼻息肉、鼻甲肥大、扁桃体肿大、口咽部疾病、先天性小颌症、缩颌症、代谢综合征等疾病OSAHS的发生率增加[1,3-4]。
1.10分型特点OSAHS在中青年以阻塞性为主,低通气较少,在老年人虽也以阻塞性为主,但低通气现象增多,混合型、中枢性增多,尤其是鼾声减轻,常误认为睡眠呼吸暂停已好而忽视诊治[1,4]。
1.11遗传特点OSAHS的发病有较强的遗传背景。OSAHS与其相关的颅面表型结构、体内脂肪的分布与代谢、神经系统对上气道肌肉的控制以及生物昼夜节律的调节都在很大程度上受制于遗传因素对个体的影响作用大小。如调节体内脂肪分布的瘦素(leptin)基因以及调节脂肪代谢的APOE基因,前者不仅影响食欲、调节能量代谢,而且能影响与OSAHS相关的其他遗传因素。这些相关性研究似乎显示OSAHS受到某些基因多效性的影响[1,4]。
1.12经济特点社会经济条件差是男性患病的保护因素,相对于中产阶级(26.1%)、上流社会(27.8%),在社会最低阶层(13.1%),可能与生活水平较高,肥胖、饮酒等有关[1,3-4]。
2阻塞性睡眠呼吸暂停低通气综合征与心血管疾病特点
2.1OSAHS高血压患病率OSAHS高血压患病率在42%~80%。作者对1 868例中调查随访,OSAHS为598例(32.0%),对照组(无OSAHS组)1 270例,OSAHS组与对照组比较,起点分别为66(11.0%)例、101(7.9%)例,无统计学意义;终点分别为477(79.8%)例、323(25.4%)例,OSAHS组较对照组显著增高[5-6]。
2.2OSAHS冠心病患病率1 868例随访中,OSAHS组与对照组比较,起点分别为49(8.2%)例、86(6.8%)例,无显著差异;终点分别为337(56.4%)例、315(24.8%)例,OSAHS组较对照组显著增高[5-6]。
2.3OSAHS心律失常患病率在598例OSAHS患者中心律失常发生率,起点2组无显著差异,终点分别为430(71.9%)例、424(33.4%)例,OSAHS组较对照组显著增高[5-6]。
2.4OSAHS心肌病患病率在OSAHS组598例与对照组1 270例比较,起点无显著差异,终点分别为41(6.9%)例、18(1.4%)例,有显著差异[6-7]。
2.5OSAHS患者肺心病患病率1 868例中调查随访,OSAHS组与对照组比较,起点为19(3.2%)例、37(2.9%)例,无显著差异,终点为38(6.4%)、40(3.1%)例[1-6]。
2.6OSAHS心力衰竭发生率OSAHS组与对照组起点为42(7.0%)例、66(5.2%)例,无显著差异;终点为235(39.3%)例、224(17.6%)例,差异有统计学意义[6]。
2.7OSAHS退行性心脏瓣膜病患病率OSAHS组与对照组起点差异无统计学意义;终点OSAHS组为588(98.4),对照组为954(75.1),差异有非常统计学意义[6]。
2.8OSAHS死亡发生率在1 868例随访20年中,死亡817例,OSAHS组死亡396/598(66.2%)例,按死亡率高低排序是:心血管病、脑血管病、肿瘤、呼吸疾病、其它疾病和消化疾病;而对照组仅死亡421/1 270(33.1%,P<0.01)例,按死亡率高低排序是:肿瘤、心血管病、脑血管病、呼吸疾病、其它疾病和消化疾病[5-7]。
3阻塞性睡眠呼吸暂停低通气综合征与心血管疾病病理生理特点
3.1OSAHS发病机制特点上气道是指鼻、咽和喉3部分,其中鼻和喉有骨性和软骨性支架,不易塌陷。但咽部由于软腭无骨性支架,软组织吸气时易塌陷。上气道有颅神经和高位颈神经支配,肌肉可分为扩张肌和收缩肌,前者在觉醒时活动很高而有易于维持上气道的开放,若活动减少则导致上气道狭窄。上气道肌肉肌纤维少,属中等疲劳肌,易出现疲劳和肌松驰,上气道肌肉的基本功能是扩张呼吸道,使其保持开放。如果出现上气道解剖异常、畸形和狭窄,神经和肌肉病变,上气道某一部位就可能出现塌陷或阻塞,吸气时阻力增加,负压增大,形成涡流,致使软腭及其邻近组织产生振荡和颤动而出现OSAHS[1,7-8]。
3.2OSAHS引起心血管疾病机制特点OSAHS患者因低氧血症、肺动脉高压、微循环改变等因素,损害血管内皮系统,导致内皮素等缩血管物质分泌增多。内皮素不仅有缩血管作用,而且亦是一种强大的促平滑肌细胞增殖剂。在心血管疾病中多有内皮素增高相一致[1,7-8]。
3.3OSAHS病理损害特点OSAHS对人体危害的主要机制简图如下。
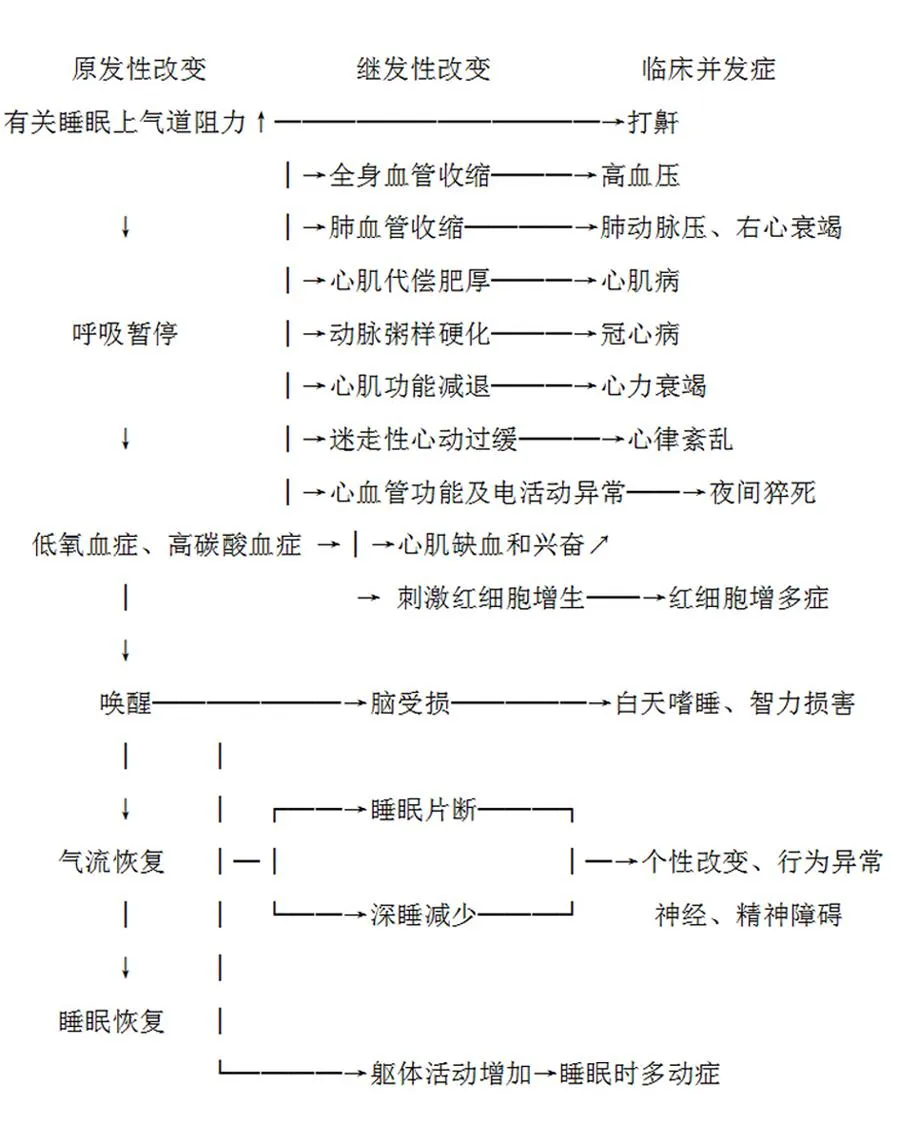
图1 OSAHS对人体危害的主要机制
3.4OSAHS血液动力学异常特点睡眠呼吸暂停的早中期,由于胸腔负压增加,回心血量增多,前负荷加重。但在憋气的终末期,严重低氧血症引起儿茶酚胺分泌增加。肺血管和外周血管收缩。肺动脉压和动脉血压升高,这种血液动力学异常改变,可使心脏前后负荷加重[1,7-8]。
3.5OSAHS的动物实验特点使用的动物种类有:兔子、猪、猫、老鼠等。国外有用黑猩猩、猴、狗,自然状态下易发生OSAHS。但这些动物来源很少,价格昂贵,给研究带来很大困难。用杂交犬替代bulldog狗(bulldog狗是一种颈很短的狗),制备打鼾的动物模型;用药物方式诱导催眠,制备呼吸暂停模型;用家猫作为实验动物[1,7-8]。
3.6OSAHS微循环特点OSAHS可影响微循环,表现在微血管数减少,管径变狭,血流缓慢,红细胞聚集,渗出和出血增加,与对照组比较均有显著差异,表明OSAHS患者不但影响大、小循环,而且也使微循环异常。OSAHS患者多伴有睡眠呼吸暂停,易出现低氧血症,对微循环系统有直接的损害;反复的低氧血症刺激儿茶酚胺、肾素、血管紧张素、内皮素分泌增加,微小动脉收缩,血管阻力增加、狭窄或闭锁;OSAHS患者多有红细胞增多,血液黏度增加,血液流变学异常,使微循环瘀积。OSAHS患者可引起心脑血管疾病,微循环异常改变可能是其机理之一[1,7-8]。
4阻塞性睡眠呼吸暂停低通气综合征与心血管疾病诊断标准特点
4.1OSAHS诊断标准在睡眠期间,每次呼吸暂停时间>10 s,7 h呼吸暂停总数>30次/h或睡眠呼吸暂停低通气指数(AHI)>5次/h。急性≤2周,亚急性>2周,但<6个月,慢性≥6个月[1,9-10]。
4.2SAHS分型的判断标准睡眠呼吸暂停低通气综合征(SAHS)目前分3型:即阻塞性、中枢性和混合性。OSAHS是指口鼻气流停止,但胸腹式呼吸运动仍存在。中枢性SAHS(CSHA)是指口鼻气流停止的同时,胸腹式呼吸运动也停止;混合性SAHS(MSHA)是指1次呼吸暂停过程中,先有中枢性睡眠呼吸暂停,继而表现阻塞性呼吸暂停,二者也可能交替混合在一起。也有作者按病因分为肥胖性、中枢性、末稍神经障碍性、咽腔形态异常性等[1,9-10]。
4.3OSAHS分度OSAHS患者按病情程度分为:轻度为呼吸暂停低通气指数(AHI)5~20,最低SaO2≥86%。中度为AHI 21~40,最低SaO280%~85%,重度为AHI大于40以上,最低SaO2≤79%[1,9-10]。
4.4OSAHS血氧饱和度的判断标准连续的SaO2监测,对于了解呼吸暂停频度,严重性及治疗效果的评估都有重要价值。有人提出SaO2下降≥4%/h(ODI4)诊断呼吸暂停的敏感性达94.0%,特异性为77.2%。如果再计算≤90%(OT90)时间占监测时间百分比,结果显示ODI4主要反应呼吸暂停的频度,而OT90主要反应病情的严重程度[1,9-10]。
4.5OSAHS多导睡眠图的诊断标准多导睡眠记录仪(PSG)一般是指有6个通道和6个以上参数的睡眠记录仪。如脑电图、眼球运动图、口鼻呼吸气流热敏感受器、声级计、胸动仪、腹动仪、心电图、肢动图、肌电图、动态血压测定和脉搏血氧等[1,9-10]。
4.6OSAHS并发心血管疾病诊断标准OSAHS在前,心血管疾病发生在OSAHS之后;心血管疾病符合相关疾病的统一诊断标准;有效治疗OSAHS可改善心血管疾病的症状和相关指标[1,9-10]。
5阻塞性睡眠呼吸暂停低通气综合征与心血管疾病诊断方法特点
5.1OSAHS与心血管疾病动态心电图特点动态心电图(Holter)监测正常人显示,随着年龄的增大有增加的趋势,而夜间睡眠和白天比较,心律失常尤其是室性心律失常均有下降。OSAHS患者却与此相反,睡眠时心律失常反比白天增多。OSAHS引起低氧血症,使心肌缺血缺氧,出现心电不稳定性;血液动力学异常;心功能减退;植物神经功能不平衡,交感和副交感神经周期性兴奋;心脏结构改变;左室质量和质量指数增加;在上述基础上易出现心律失常[1,9-11]。
5.2OSAHS与心血管疾病动态血压特点OSAHS与早晨血压升高有显著的相关性。特点有:一是血压昼夜节律消失;二是舒张压增高为主,如果夜间舒张压较白天高,诊断OSAHS的特异性为100%;三是血压增高与AHI呈正相关[1,9-11]。
5.3OSAHS与心血管疾病动态血氧特点SaO2是反映机体缺氧的一个指标。正常人SaO2≥95%,小于90%机体处于缺氧状态;最低SaO2:指整个睡眠中,SaO2的最低值,此值越低,示组织缺氧越重;减氧饱和度次数:指SaO2下降在4%以上的次数;减氧饱和度指数:即减氧饱和度总次数除以总睡眠时间(h);SaO2低于90%的时间(T90):T90所占总睡眠时间的百分比,即组织缺氧的总时间;平均SaO2:即整个睡眠时间里SaO2的平均值。SaO2与OSAHS严重程度密切负相关[1,9-11]。
5.4OSAHS与心血管疾病超声检查特点对61例男性和61例女性OSAHS患者与相配对的无OSAHS患者进行了心脏超声检查,2组都没有高血压的情况下,OSAHS组室间隔和左室后壁增厚,左室重量指数上升10%。心脏超声检查主要改变是:左心室肥厚;肺动脉高压;心脏瓣膜及结构改变[1,9-11]。
5.5OSAHS与心血管疾病放射影像学检查特点
5.5.1OSAHS患者上气道X线透视和连续摄像
晚上睡眠时卧于有X线装置的检查床上通过X线透视或连续摄像技术,从不同投照部位动态观察清醒和睡眠时发生呼吸暂停时咽部结构变化情况。主要观察以下几项指标:清醒时上气道最窄部位;发生呼吸暂停时上气道最先阻塞部位;发生呼吸暂停时最狭窄部位;通过吞咽或应用荧光素增强技术来进一步显示上气道狭窄情况。这一技术为OSAHS的诊断和治疗提供了动态的、可靠的、真实的依据[1,9-11]。
5.5.2磁共振成像(MRI)MRI能更清晰地显示上气道的结构和阻塞部位。并可观察经鼻CPAP呼吸机治疗前后的比较,如果治疗有效,显示相应部位上气道较治疗前增大。MRI是观察颅咽结构像一种简单实用的方法。如果颅咽结构像正常,可行非手术治疗。并且可根据颅咽结构像异常的部位,采用不同的手术治疗方法[1,9-11]。
5.6OSAHS与心血管疾病血管活性物质的特点
5.6.1OSAHS与心房肽和抗利尿激素有人对OSAHS患者,睡眠前和睡眠时血、尿心房肽和抗利尿激素测定,显示OSAHS组睡眠时较清醒时增加;并且呈显著的负相关;而正常对照组无显著差别。提示OSAHS患者夜间多尿与睡眠呼吸暂停使心房肽增加,抗利尿激素减少有关[1,9-11]。
5.6.2OSAHS与心血管疾病及受体众多的研究发现OSAHS患者,肾上腺素能介质如肾上腺素、去甲肾上腺素分泌增多,夜间尿儿茶酚胺类物质排出也较白天高,同时也显示肾上腺能受体数也增多,介质与受体结合增强,从而易引起高血压、冠心病、心律失常和其他心血管事件的发生[1,9-11]。
5.6.3OSAHS与血管紧张素及受体OSAHS组血管紧张素Ⅱ高于对照组,血管紧张素Ⅱ与受体结合也增多,使血管收缩、血压升高,作用于心肌,使心肌肥厚,心肌缺血,心绞痛发作[1,9-11]。
5.6.4OSAHS与内皮素及受体OSAHS患者可引起内皮素(ET)增高,较高水平的内皮素与内皮素受体结合增加,引起血管收缩,血压升高,血压昼夜节律消失,易促发心脑血管疾病的发生[1,9-11]。
5.6.5OSAHS与胰岛素及受体OSAHS患者空腹、餐后2 h血糖、胰岛素均较无OSAHS组升高,胰岛素抗体阳性增多。糖耐量阳性增加。非胰岛素依赖性糖尿病增多与胰岛素受体功能减退、数量减少、功能下调或产生抵抗性有关[1,9-11]。
6阻塞性睡眠呼吸暂停低通气综合征与心血管疾病临床特点
6.1OSAHS并发高血压的特点正常人血压呈昼夜节律性变化,表现为非杓型,即:夜间血压比白天下降10%以上,早晨血压多比晚上低,即使是高血压患者,如果无OSAHS,血压也是呈昼夜节律变化。在OSAHS患者中大部分血压昼夜节律消失,早晨血压比晚上高,夜间血压无明显下降,部分患者夜间比白天高。同时单纯用降压药常效果较差,有效治疗OSAHS可使血压下降[1,12-13]。
6.2OSAHS并发冠心病的特点由于打鼾者多有肥胖,高脂血症、高血压易促发冠状动脉病变、痉挛而出现夜间心绞痛和无症状心肌缺血,重者可导致心肌梗死。OSAHS患者冠状动脉造影,显示有多支血管损害[1,12-13]。
6.3OSAHS并发心肌病的特点心脏结构的改变,OSAHS由于血液动力学异常、室间隔肥厚、肺动脉和体动脉压增高,可出现心室质量和质量指数升高。反复给予缺氧的大鼠血压明显升高,左心室肥厚,类似人类OSAHS。OSAHS早期主要表现为肥厚性心肌病,中晚期由于高血压、心脏瓣膜损害而关闭不全、血液动力学异常、心脏前后负荷过重、心脏扩大,可引起扩张性心肌病[1,12-13]。
6.4OSAHS并发心力衰竭的特点一是OSAHS患者可出现心室收缩功能和舒张功能降低,继而左右心力衰竭;低氧血症也可直接造成心肌收缩力下降而出现心衰;二是先出现右心功能不全,后出现左心或全心衰竭;三是发生心力衰竭与OSAHS引起的心脏及血管损害有关[1,12-13]。
6.5OSAHS并发心律失常的特点
6.5.1OSAHS患者夜间阵发性心动过缓和心动过速正常睡眠时多数人心率较白天减慢,而在OSAHS患者,除有更为严重的心动过缓外,还会出现随呼吸暂停和憋醒而产生的周期性心动过速。一般表现为,呼吸暂停发作中显示心率进行性减慢,呼吸恢复时即出现心动过速。SaO2与心率呈显著负相关[1,12-13]。
6.5.2OSAHS患者与室性心律失常OSAHS室性心律失常发生率约在57%~74%,严重时可发生室速,室颤而危及生命,OSAHS患者夜间室性心律失常增加,与低氧血症对心脏的异位节律性的兴奋外,心室晚电位阳性增加,心肌微小血管病变及神经功能不平衡有关,是心电不稳定的表现形式。OSAHS可引起Q-T间期延长,也易出现室性心律失常[1,12-13]。
6.5.3OSAHS患者与心脏传导阻滞OSAHS患者心脏传导阻滞发生率也增加。OSAHS心脏传导阻滞的类型有:窦房传导阻滞、心房传导阻滞、房室传导阻滞(AVB)、束支传导阻滞,心室内传导阻滞,多层阻滞等。束支传导阻滞可表现为间歇性交替性和频率依赖性。亦可呈一侧束支传导阻滞或双束支及三束支传导阻滞,亦可发生频率依赖性束支传导阻滞,且以三相阻滞多见[1,12-13]。
6.5.4OSAHS与心率变异心率变异性(HRV)频谱分析结果:入睡时,OSAHS组,随着反复的呼吸暂停,迷走神经张力逐渐增强,出现心动过缓;呼吸暂停解除后,心率加快,交感神经张力增强,迷走神经张力降低,出现心动过速。有作者观察心率变异,OSAHS组与对照组比较最低心率和最高心率差异均有统计学意义。OSAHS患者心动过缓的发生率为68%,<30次/min者占10%,心动过速发生率为67%。最低SaO2,OSAHS组为(60.6±18.2)%,比对照组(86.2±5.1)%明显降低。OSAHS患者经有效的治疗可以改善自主神经的异常活动,纠正心率变异[1,12-13]。
6.6OSAHS并发肺心病的特点OSAHS患者常因反复呼吸暂停,引起肺动脉高压,有创血液动力学检查多显示肺动脉压增高,尤其是在睡眠呼吸暂停时更为明显。右心房和右心室扩大、肥厚,此种改变多早于左心室扩大和肥厚,因此OSAHS是肺心病的危险因素[1,12-13]。
6.7OSAHS并发猝死的特点OSAHS可造成夜间猝死,以婴幼儿和老年人较多,可因急性呼吸衰竭、窒息、休克、心衰、心律失常、心肌梗死和脑中风而猝死。心电监护和Hollter显示常发生于睡眠呼吸暂停末期;多为中年人;白天和不睡时无心跳暂停现象;治愈呼吸暂停,传导阻滞自然消失;安装心脏起搏器不能解决呼吸暂停引起的并发症问题[1,12-13]。
7阻塞性睡眠呼吸暂停低通气综合征与心血管疾病治疗特点
7.1OSAHS减肥治疗特点如肥胖者体重减轻5%~10%以上,可减轻OSAHS,改善呼吸暂停,提高SaO2,改善症状,有肯定疗效。体重和OSAHS呈正相关。减肥不但可使OSAHS减轻或消失,而且使心脑血管疾病和其他疾病都有减少,可起到多方面的有益作用,是治疗OSAHS的最基本方法[1,14-16]。
7.2OSAHS运动治疗特点单纯控制饮食有时不能很好控制肥胖,需结合运动,才能取得较好效果。持之以恒的运动,如慢跑、快走、游泳、骑自行车、跳健身舞等。这种有氧代谢运动,可去除身体多余脂肪,增加肌肉收缩力,使脂肪引起的上气道狭窄改善,对防治OSAHS有益[1,14-16]。
7.3OSAHS药物治疗特点如芬氟拉明等减肥药物,能促使下丘脑区释放5-羟色胺,并阻断5-羟色胺的再摄取,增强脑部饱胀感觉中枢和降低饥饿感觉中枢的活性,从而引起食欲减退。很多镇静剂有抑制呼吸和呼吸调节,降低上气道肌张力,也降低机体对低氧血症和高碳酸血症的觉醒反应等,因此不主张OSAHS患者睡前用镇静剂[1,14-16]。
7.3.1外用药物止鼾灵滴鼻剂、止鼾药枕、局部注射止鼾液、喷咽鼻。
7.3.2口服药物黄体酮、孕酮、乙酰唑胺、氨茶碱、普鲁替林、都可喜和烟碱和γ羟基丁胶、烟酸类药物、赛乐特等,但对OSAHS疗效有限。
7.3.3中医中药治疗中医认为睡眠呼吸暂停是因湿热窍闭神昏、痰浊雍塞所致,可用安宫牛黄丸、消鼾汤等治疗。针炙治疗打鼾,这是对我国传统医学宝库的发掘,通过针灸疏通经络,消除痰壅,活血化瘀而起到治疗睡眠呼吸暂停。中西医结合治疗SAHS,主要适用于以下情况:老年SAHS;患有SAHS,但不能耐受手术者;引起SAHS的原因多为混合性因素者;合并有心脑血管疾病时;手术后效果不理想者;CSAHS者[1,14-16]。
7.4OSAHS手术治疗特点
7.4.1悬雍垂腭咽成形术1952年悬雍垂、咽、软腭成形术(UPPP)治疗打鼾。80年代初期在美国很盛行,但不能降低远期死亡率,在80年代末期,该手术就减少了。但在我国目前仍还作为常规手术。手术成功率和远期效果在50%~60%[1,14-16]。
7.4.2舌成形术适应症:根据头颅X线测量,miiller氏法检查,上气道CT或磁共振,咽部纤维镜等检查,确定上气道塌陷位于下咽部者;对UPPP手术无效或效果轻微者;下咽部解剖异常者,如大舌,舌根后移,舌根扁桃体肥大,会厌增长,会厌裂皱增厚者。有效率约75%[1,14-16]。
7.4.3下颌骨移位及舌骨悬吊术下颌骨的畸形后缩可引起上气道狭窄,同时舌根与上呼吸道口径的关系也是密切相关的,因舌是通过颈舌肌悬吊于下颌骨的颏棘上,因此下颌骨的前移可使颏舌肌和舌根前移,从而扩大上气道的口径,得到治疗OSAHS。适应于下颌骨畸形后缩、小颌症、舌根后坠伴下颌畸形者、显著颌面部解剖缺陷[1,14-16]。
7.4.4气管切开或气管造口术适应于OSAHS伴有严重高碳酸血症PcO2>50 mmHg;SaO2<50%;心率缓慢低于40次/min;室性心动过速;合并肺心病;有窒息反复发作史。
7.4.5鼻部手术治疗OSAHS与鼻部疾患有密切关系。其适合手术适应症有:鼻翼塌陷、鼻炎、鼻中隔偏曲、鼻息肉、鼻甲肥大,鼻中隔血肿、鼻部肿瘤、先天性鼻畸形、腺样体肥大、鼻窦炎。可行激光、微波、等离子射频消融术[1,14-16]。
7.4.6腺样体切除术正常情况下,腺样体在2~6岁时增生最明显,10-12岁逐渐萎缩,成人基本消失,如果肥大而引起OSAHS时可行手术或中医治疗[1,16]。
7.5OSAHS非手术治疗特点
7.5.1夜间持续吸氧夜间持续吸氧是可选择的方法之一,尤其是伴有心脑血管疾病的CSAHS更为适用。因无法解决呼吸道的阻塞问题,对阻塞性效果较差,鼻导管插过阻塞部位给氧才能有效,否则因上呼吸道阻塞而氧气不能进入肺部,为无效吸氧[1,14-15]。
7.5.2颈部皮肤牵引经皮电刺激(TES)也是一种非手术的治疗方法,此方法为OSAHS的治疗提供了一个新的途径[1,14-15]。
7.5.3睡球法睡球法方法是背部放一自动感应充气装置,当患者仰卧位时,由于背部重力作用,自动感应装置受压后自行充气将患者由平卧式推向侧卧位。本方法尤其适应于仰卧位时打鼾,而侧位时打鼾明显减轻或消失的患者[1,14-15]。
7.5.4咽黏膜下注射止鼾液咽黏膜下注射可使软腭组织功能加强,减少局部充血水肿;收缩局部黏膜和皮下组织,使松驰的软组织紧张度增加而扩大上气道;起到局部硬化作用,使狭窄的咽腔增大,呼吸时震颤减少,鼾声减轻[1]。
7.5.5消鼾操其作用机理是通过反复加强口咽面颈部肌肉运动,减少口咽、面、颈部脂肪,增强局部肌肉张力,使口咽、面、颈部肌肉松驰状态得到改善,使咽腔扩大而治疗OSAHS[1]。
7.6医疗装置治疗OSAHS特点
7.6.1鼻扩张器应用前鼻孔扩张器治疗OSAHS,可防止鼻瓣的塌陷和鼻周期的阻塞,使鼻气流通畅[1]。
7.6.2舌位置保持器主要是用于因舌后坠引起的上气道阻塞患者[1]。
7.6.3鼻咽通气导管鼻咽通气导管是在患者入睡前将7毫米直径的导管,表面涂上石蜡油,经一侧鼻孔放置在咽腔中,内端开口于会厌上方,外端固定于鼻部,次晨觉醒后将导管拨出[1,15]。
7.6.4上合颌垫牵引装置上颌合垫牵引下颌前移矫治器主要用于舌体肥大、舌后坠、下颌后缩、上咽部狭窄等原因引起的轻中度OSAHS。治疗有效率约95.2%,耐受率达90.5%,优点是异物感减少,舒适性增加,不引起颞颌部疼痛,不影响吞咽和说话[1,15]。
7.7无创呼吸机治疗特点OSAHS经鼻持续正压气道通气呼吸机(CPAP)可以消除夜间打鼾、改善睡眠结构、改善夜间呼吸暂停和低通气、纠正夜间低氧血症。特别是对夜间小便次数增加的患者,用了CPAP呼吸机后,起夜次数明显减少。CPAP呼吸机是治疗OSAHS最为有效的、最为可靠的方法,也是首选方法。只要患者能耐受,无严重鼻阻塞,效果是确切的。CPAP呼吸机近几年来有了很大的发展。小型化、轻便型、便携式、多功能、智能化、低噪音、家庭化、无创性、简单化、价格廉[1,15]。
7.8OSAHS心血管药物治疗特点用β受体阻滞剂治疗,可部分阻断肾上腺素能递质与受体的结合;血管紧张素Ⅱ受体阻滞剂氯沙坦治疗OSAHS的高血压能起到较好的效果;5-HT受体拮抗剂赛洛特和肿瘤坏死因子(TNF-α)受体拮抗剂治疗OSAHS也取得了一定效果。OSAHS并发心血管疾病,在治疗OSAHS同时也应给予心血管药物治疗[1,16]。
参考文献
[1]慈书平,张希龙,杨宇,等.睡眠与睡眠疾病[M].北京:军事医学科学出版社,2005:320-407.
[2]Ram S.Prevalence and impact of sleep disorders and sleep habits in the United States[J].Sleep and breathing,2010,14(1):63-70.
[3]Tufik S,Santos S,Bittencourt LR.Obstructive sleep apnea syndrome in the Sao Paulo Epidemiologic Sleep Study[J].Sleep medicine,2010,11(5):441-446.
[4]慈书平.老年睡眠呼吸障碍的流行病学[J].实用老年医学杂志,1998,12(2):49-51.
[5]Pedrosa RP,Krieger EM,Lorenzi-Filho G,et al.Recent advances of the impact of obstructive sleep apnea on systemic hypertension[J].Arq Bras Cardiol,2011,97(2):e40-e47.
[6]慈书平,高义,张希龙,等.阻塞性睡眠呼吸暂停与脑血管病关系20年随访研究[J].中华结核和呼吸杂志,2011,34(1):13-16.
[7]沈翔,慈书平,许朱定.高频超声对OSAS患者颈动脉结构和顺应性的研究[J].生物医学工程与临床,2011,15(1):24-27.
[8]刘永义,沈翔,徐晔,等.阻塞性睡眠呼吸暂停低通气综合征模型猪颈总动脉超声和多普勒流速曲线实验研究[J].解放军医学杂志,2007,32(6):578-580.
[9]黄席珍,李云龙,吴全有,等.阻塞性睡眠呼吸暂停低通气综合征的诊断及外科治疗[J].中华医学杂志,1987,67:587.
[10]Pack AI,Gislason T.Obstructive sleep apnea and cardiovascular disease:a perspective and future directions[J].Prog Cardiovasc Dis,2009,51(5):434-451.
[11]黄静,倪竟全,朱爱华,等.老年阻塞性睡眠呼吸暂停低通气综合征诊断技术研究进展[J].实用老年医学,2014,28(3):183-188.
[12]Chilukuri K,Dalal D,Gad y S,et al.A prospective study evaluating the role of obesity and obstructive sleep apnea for outcomes after catheter ablation of atrial fibrillation[J].J cardiovase Electrophysiol,2010,21:521-525.
[13]曹永生,戴煌,倪竟全,等.老年人阻塞性睡眠呼吸暂停低通气综合征与多器官疾病的长期随访研究[J].中华结核和呼吸杂志,2014,37(2):1-4.
[14]吴占赦,刘永义,刘姒,等.半固定式矫治装置治疗阻塞性睡眠呼吸暂停综合征疗效观察[J].江苏大学学报:医学版,2008,18(3):242-243.
[15]许琰,杨宇.老年阻塞性睡眠呼吸暂停低通气综合征治疗研究进展[J].实用老年医学,2014,28(3):196-200.
[16]孙书臣,马彦,乔静,等.《儿童腺样体肥大引发睡眠呼吸障碍的中医诊疗专家共识》解读[J].世界睡眠医学杂志,2014,1(6):321-328.
·流行病学调查·
作者单位:212001镇江,解放军第359医院老年科(徐状、王预建、朱爱华);315040宁波,解放军第113医院肾内科(杨燕玲);250002,济南,济南军区联勤部第一干休所(尹海霞)
通信作者:杨燕玲,E-mail:yylcongshu@alison.com
基金项目:2008南京军区医学科技创新基金资助(编号:08MA056)
