高度近视黄斑变性在光学断层9成像与眼底造影的相关结果分析
2015-12-13黄晓波
黄晓波
(海南省海口市人民医院眼科,海南海口 570208)
高度近视因其多有眼部的病理变化,故把高度近视等同于病理性近视。高度近视人群患病率很高,可发生很多严重并发症,大部分会致盲,是成人常见的致盲原因之一,在我国致盲性疾病者排第6位,在世界上排第4到第9位[1]。临床上把近视度数大于-6.00 D(-600度)的近视叫作高度近视眼,其中高度近视的患者,由于眼球变大造成对眼球壁的不断牵拉,引起眼底视网膜和脉络组织正常的关系出现代谢失调,特别是黄斑区,而黄斑的病变是导致视力低下甚至致盲的主要原因。Hayashi等[2]认为黄斑变性的最终结局为广泛性脉络膜深层萎缩,若我们能早诊断早治疗对患者进行早期干预或者可以改善患者的视功能。由于高度近视患者的玻璃体混浊,以及存在的散光灯使得检眼镜检查难以获得清晰的眼底改变情况[3]。所以,我们通过对高度近视黄斑病变的患者进行光学断层成像与眼底造影检查,并对结果进行分析,以此探讨光学断层成像(optical coherence tomography,OCT)与眼底造影(fluorescein fundus angiography,FFA)对高度近视黄斑变性患者的诊断以及指导临床治疗的意义。
1 资料与方法
1.1 一般资料 2011年7月至2014年9月100例在本院门诊就诊的高度近视患者 ,其中男38例,女62例,年龄14~76岁,平均(43.1 ±10.54)岁。屈光度 -6.30 ~ -24.00 D,平均(-11.20±5.21)D。眼轴长度的测量采用ODM-200A型眼科A超测量仪,所得眼轴长度为(25.13±36.44)mm,平均为(29.45 ±2.17)mm,中心凹的厚度(35 ±300)μm,平均为(135.20 ±50.85)μm,最佳矫正视力为0.01 ~1.0,平均为0.14~0.27。所有患者行光学断层成像以及眼底造影检查,排除糖尿病、高血压等全身性疾病史以及其他可能影响研究结果的出血性疾病。-6.00 D以上近视眼患者,一部分患者眼底可能无病理变化,本文为了研究的需要,筛选采用的病人资料为有病理性变化的,目的是为了更好的研究OCT和FFA对眼底病变的诊断。
1.2 方法
1.2.1 检测指标及检测方法 对100例高度近视黄斑变性患者行标准对数视力表检查,屈光度检查以及最佳矫正视力。并对这100例患者在同一天进行散瞳眼底检查、眼底造影检查以及光学断层成像检查。上述所有检查分别有操作熟练经验丰富的眼科医师进行。每一份眼底造影检查以及光学断层成像的检查结果图像需至少2位眼科医师独立分析,并进行讨论。通过对100例患者眼底造影检查以及光学断层成像的图像特征进行分析,初步分析两者之间的相互关系并探讨眼底造影检查以及光学断层成像对高度近视黄斑变性患者的眼轴长度及中心凹厚度的关系。
1.2.2 高度近视黄斑变性的眼底造影以及光学断层扫描特征分类 我们根据Ping-Bo Ouyang等[4]提出的概念,将黄斑变性眼底造影特征分Ⅰ型漆样裂纹性,Ⅱ型新生血管性,Ⅲ型黄斑萎缩型。目前国内外还没有明确的光学断层扫描特征分类,所以我们参照吴彩云等[5]提出的三型分类法,1型:视网膜神经上皮层厚度变化轻微;RPE有完整光带;脉络膜正常或轻中度变薄,略增强的反光,脉络膜大中血管壁低反光;可伴后巩膜轻中度葡萄肿。2型:视网膜神经上皮层轻中度变薄;可出现中断或窗缺样RPE光带;明显变薄的脉络膜,反光增强,血管壁反光极少;巩膜强反光带于脉络膜深层可见,宽且均质;多伴中度后巩膜葡萄肿。3型:严重萎缩的视网膜神经上皮层;中断或消失的RPE光带;呈强反光带的脉络膜,且光带融合增宽,与其下组织界线不清,可见盘状瘢痕;伴有重度后巩膜葡萄肿。
1.2.3 统计学分析 采用SPSS 13.0软件进行资料分析。观测资料中的计量数据,以均数±标准差用(±s)表示,多组间比较为单因素方差分析。部分计数资料则行卡方检验。P<0.05差异具有统计学意义。
2 结果
2.1 高度近视黄斑变性患者光学断层成像与眼底造影图像对比 通过对比高度近视黄斑变性患者光学断层成像与眼底造影图像,我们可以发现,对黄斑变性患者的形态学两者存在明显的相关性,在各型黄斑变性中,两者对其诊断不是孤立的,而是相互补充的,在OCT 1型中有FFAⅠ型和Ⅱ型,而在FFAⅢ型中也包含有OCT 1型和2型,两者相互补充,两者相结合对患者的诊断更加全面。
2.2 高度近视黄斑变性患者OCT类型在FFA各型中占的比例 高度近视黄斑变性患者用OCT和FFA进行检查,我们发现在OCT各型中包含有FFA分型中的Ⅰ型和Ⅱ型,而在FFA分型中的各型中也包含着OCT分型中的1型和2型,说明两者在形态学方面明显相关。见表1。

表1 高度近视黄斑变性患者OCT类型在FFA各型中占的比例 /眼(%)
2.3 高度近视黄斑变性患者光学断层成像与屈光度、眼轴长度以及中央凹厚度的关系 OCT对各型高度近视黄斑变性患者的屈光度以及眼轴长度的测量差异具有统计学意义(P<0.05),而且不同类型的OCT中高度近视黄斑变性患者的屈光度、中心凹厚度也不同,显然后两型的屈光度要高于1型,但是中心凹厚度却低于1型(P<0.05),而1型的最佳矫正视力相对于2型、3型要恢复的好(P<0.05)。见表2。
2.4 高度近视黄斑变性患者眼底造影与屈光度、眼轴长度以及中央凹厚度的关系 FFA在各型高度近视黄斑变性患者的表现也不同,Ⅲ型的屈光度及中心凹厚度显然比Ⅰ型和Ⅱ型的低,差异具有统计学意义(P<0.05),但是Ⅲ型的最佳矫正视力比Ⅰ型和Ⅱ型的要好的多(P<0.05)。见表3。
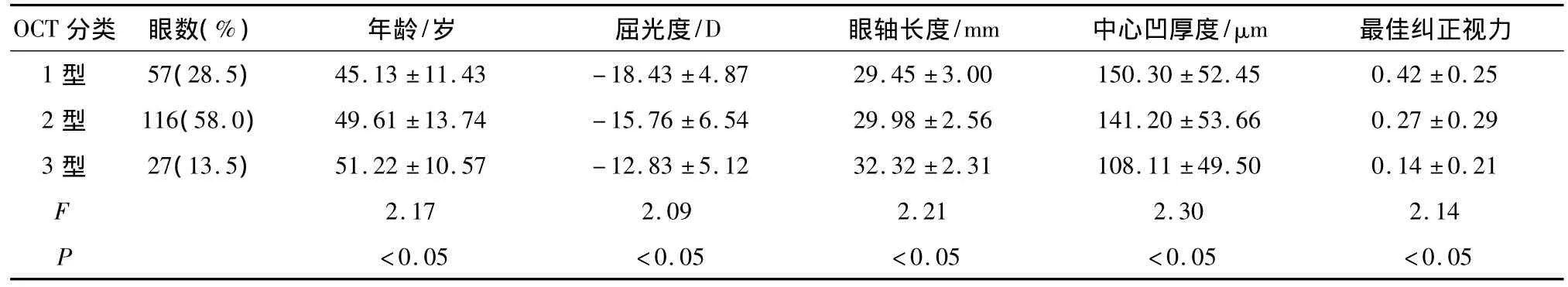
表2 高度近视黄斑变性患者光学断层成像与屈光度、眼轴长度以及中央凹厚度的关系
3 讨论
近视眼在我国发病率极高,大约有1/3的人群有近视眼,高度近视占近视人群的1/3左右,而70%的高度近视患者可能出现损害视力的眼底病变[6],其中最主要的是黄斑区变性。黄斑区是视网膜的一个重要区域,一旦黄斑区出现病变,常常直接影响患者的视力。高度近视黄斑变性要与年龄相关性黄斑变性区别开来,后者可出现脉络膜新生血管,有典型的玻璃膜疣。而不同类型高度近视黄斑变性最终是由于脉络膜和视网膜的退行性变进展而来[7]。对于高度近视黄斑变性的诊断时间是个很重要的因素,早期诊断早期治疗对于患者的预后有很大影响。而目前关于高度近视黄斑变性的诊断主要有光学相干断层成像(OCT)以及眼底荧光造影(FFA)检查。而高度近视黄斑变性的病变特征复杂,包括像黄斑劈裂、黄斑裂孔、黄斑萎缩及新生血管等,正确判断患者病变的特征有利于对患者开展诊断治疗。但是关于OCT和FFA对高度近视黄斑变性的诊断的各自的优劣是怎样的,以及对患者来说用哪种诊断才是最佳的是我们比较关心的,所以本研究就OCT和FFA对高度近视黄斑变性的诊断进行谈论。

表3 高度近视黄斑变性患者眼底造影与屈光度、眼轴长度以及中央凹厚度的关系
OCT对高度近视黄斑变性中活体视网膜黄斑部横切面解剖结构的伪彩色图像,对视网膜结构的改变反映准确[8]。FFA对高度近视黄斑变性中视网膜血管内的流动、分布、聚集情况能完整的记录下来,通过计算机处理系统对病变做进一步分析并作出诊断报告。下面我们具体分析OCT和FFA对高度近视黄斑变性诊断治疗的分析对比。
通过对比高度近视黄斑变性患者光学断层成像与眼底造影图像,我们可以发现,对黄斑变性患者的形态学两者存在明显的相关性,从图像分析我们可以看出,在各型黄斑变性中,两者对其诊断不是孤立的,而是相互融合的,在OCT 1型中有FFAⅠ型和Ⅱ型,而在FFAⅢ型中也包含有OCT 1型和2型,两者相互补充,两者在形态学方面明显相关,两者相结合对患者的诊断更加全面。OCT对由玻璃体后界膜牵引引发的黄斑变性更加敏感。我们的研究数据表明,OCT在高度近视黄斑变性的各患者中,与年龄也有关系,三型中以3型的平均年龄较前两型要大,差异具有统计学意义(P<0.05),可能黄斑变性本身不只有高度近视导致的原因,也有与年龄相关性黄斑变性有关。OCT对各型高度近视黄斑变性患者的屈光度以及眼轴长度的测量差异具有统计学意义(P<0.05),而且不同类型的OCT中高度近视黄斑变性患者的屈光度、中心凹厚度也不同,显然后两型的屈光度要高于1型,但是中心凹厚度却低于1型(P<0.05),而1型的最佳矫正视力相对于2型、3型要恢复的好(P<0.05)。相对于FFA来说,FFA的不同类型中,眼底中心凹厚度的测量差异具有统计学意义(P<0.05)。FFA在各型高度近视黄斑变性患者的表现也不同,三型FFA图像中,年龄的差异不具有统计学意义(P>0.05),这点与OCT不同。Ⅲ型的屈光度及中心凹厚度显然比Ⅰ型和Ⅱ型的低,差异具有统计学意义(P<0.05),但是Ⅲ型的最佳矫正视力比Ⅰ型和Ⅱ型的要好的多(P<0.05)。这说明,不同类型的OCT和FFA对患者疾病发展及治疗预后有显著差异,所以针对疾病的分型选择合适的检查治疗手段至关重要。
OCT自问世以来,被广泛的应用于眼科临床以及科研工作,尤其是对黄斑病变的研究中,OCT能很清楚的观察到视网膜神经上皮层和后巩膜葡萄肿的分离[9],从而提高临床诊断率。而FFA可以动态和静态上全面的观察眼底视网膜以及脉络膜的情况[10],我们可以根据FFA的图像对高度近视黄斑变性患者作出正确的结论,从而掌握治疗时机。当然,OCT以及FFA检查对高度近视病理性改变的诊断依然存在盲点[11-12],高频率超声起到了OCT等光学检查手段不可替代的作用[13]。
综上所述,我们的研究结合OCT和FFA的图像特征对高度近视黄斑病变形态学改变进行了对比分析,不但有利于我们明确高度近视黄斑变性的病变性质,而且有利于我们对其诊断及预后作出正确判断,为临床治疗提供了支持。
[1]Silva R.Myopic Maculopathy:A Review[J].Ophthalmologica,2012,228(4):197-213.
[2]Hayashi K,Ohno-Matsui K,Shimada N,et al.Long term pattern of progression of myopic maculopathy:a natural history study[J].Ophthalmology,2010,117(8):1595-1611.
[3]石一宁,方 严.高度近视眼底改变与年龄和近视度数变化相关性分析[J].中国中医眼科杂志,2010,20(3):137-141.
[4]Ouyang PB,Duan XC,Zhu XH.Diagnosis and treatment of myopic traction maculopathy[J].Int JOphthalmol,2012,5(6):754-758.
[5]吴彩云,张文芳,陶 明,等.高度近视黄斑病变的OCT和FFA形态学分类的对比分析[J].国际眼科杂志,2014,14(3):441-446.
[6]陶绍武,杨艺全,多丽荣.相干光断层成像对病理性近视黄斑区的临床观察[J].临床眼科杂志,2010,18(4):318-320.
[7]Chang L,Pan CW,Ohno-Matsui K,et al.Myopia-related fundus changes in Singapore adults withhigh myopia[J].Am J Ophthalmol,2013,155(6):991-999.
[8]李泽斌,陈子林.光学相干断层扫描在病理性近视黄斑病变中的应用[J].医学综述,2012,18(10):1575-1577.
[9]时 乐,黎 蕾,姜春晖,等.病理性近视眼底病变的光相干断层扫描病理形态学改变[J].中国临床医学,2006,13(2):305-306.
[10]何淑郁.高度近视黄斑病变眼底荧光血管造影的表现[J].中国实用医药,2009,4(28):85-86.
[11]Mansouri K,Leite MT,Medeiros FA,et al.Assessment of rates of structural change in glaucomausing imaging technologies[J].Eye(lond),2011,25(3):269-277.
[12]黎晓新,陈玮志.光相干断层扫描检查图像采集及解读分析[J].中华眼底病杂志,2012,28(1):84-88.
[13]冯雪峰,丁爱华,王 欣,等.B型超声和频域光相干断层扫描在玻璃体后脱离临床诊断中的作用[J].中华眼底病杂志,2013,29(5):470-473.
