肝硬化并发肝源性糖尿病的临床表现及预后影响
2015-12-12尚军洁
尚军洁
[摘要] 目的 对肝硬化并发肝源性糖尿病的临床表现及预后影响进行深讨。 方法 对于2013年12月~2014年12月在我院就诊的肝硬化患者120例进行回顾性分析研究。根据诊断患者是否患有糖尿病将其分为肝硬化并发肝源性糖尿病以及肝硬化无糖尿病组,对各病例的并发症、临床特点、肝功能分级、预后影响以及转归等进行分析比较。 结果 肝硬化并发肝源性糖尿病发生率为35.8%(43/120)。与无糖尿病组相比,肝硬化并发肝源性糖尿病组并发症(如肝性脑病、消化道出血和电解质紊乱)发生率高且住院时间长(P<0.05)。且死亡率方面肝硬化并发肝源性糖尿病组也比无糖尿病组高(P<0.05)。 结论 肝硬化并发肝源性糖尿病并发症发生率高,住院天数延长,对患者生活质量带来极大危害,应在临床上加以重视。
[关键词] 肝硬化;肝源性糖尿病;临床表现;预后影响
[中图分类号] R587.1;R575.2 [文献标识码] B [文章编号] 2095-0616(2015)20-161-04
Clinical manifestation and prognostic effect of liver cirrhosis complicated with hepatic diabetes
SHANG Junjie
Department of Endocrinology, Nanyang Second People's Hospital, Nanyang 473012, China
[Abstract] Objective To explore clinical manifestations and prognostic effect of liver cirrhosis complicated with hepatic diabetes. Methods 120 patients with liver cirrhosis who were admitted to our hospital from December 2013 to December 2014 were retrospectively analyzed and researched. They were allocated to the liver cirrhosis complicated with hepatic diabetes group and the liver cirrhosis without diabetes group according to the diagnosis of diabetes. Complication, clinical characteristic, liver functional classification, prognostic effect and outcome of patients were analyzed and compared. Results The incidence of liver cirrhosis complicated with hepatic diabetes was 35.8%. In the liver cirrhosis complicated with hepatic diabetes group, incidence of complications (hepatic encephalopathy, gastrointestinal bleeding and electrolyte disorder) was higher and hospitalization time was longer compared with the liver cirrhosis without diabetes group (P<0.05). And mortality rate of the liver cirrhosis complicated with hepatic diabetes group was higher than that of the liver cirrhosis without diabetes group(P<0.05). Conclusion Liver cirrhosis complicated with hepatic diabetes has a high rate of complications and prolonged hospitalization time which do great harm to life quality of patients. It needs to be concerned in clinic.
[Key words] Liver cirrhosis; Hepatic diabetes; Clinical manifestations; Prognostic effect
肝硬化并发肝源性糖尿病是一种慢性病且具有迁移性和延续性,病程漫长,给患者及其家人带来极大痛苦[1]。该类疾病发病率逐年上升,据有关研究发现,有30%的肝硬化患者患有糖尿病,且98%的患者会出现糖耐量的异常[2]。目前肝硬化并发肝源性糖尿病发病机制尚不明确,可能与肝脏在糖代谢中发挥着重要的作用有关。有研究发现肝硬化并发肝源性糖尿病在肝性脑病、上消化道出血、脾功能充进、肝癌等并发症的发生率上比单纯肝病患者要高,且该病的临床预后效果不佳。2013年12月~2014年12月我院收治肝硬化患者120例,以下笔者就其临床表现及预后影响进行深讨。具体报道如下。
1 资料与方法
1.1 一般资料
选择2013年12月~2014年12月我院收治肝硬化患者125例,将资料不完整患者2例以及不符合糖尿病诊断标准患者3例剔除。以WHO对于肝硬化的诊断标准作为此次研究的纳入标准,同时排除患有严重恶性肿瘤、严重血液性疾病等患者,最终入选患者120例,其中男80例,女40例。年龄30~84岁,平均(59.8±2.4)岁,老年患者居多。肝硬化并发肝源性糖尿病患者43例(35.8%),无糖尿病患者77例(64.2%)。丙肝后肝硬化5例(4.2%),乙肝后肝硬化31例(25.8%),酒精性肝硬化20例(16.7%),自身免疫性肝硬化24例(20.0%),endprint
不明原因肝硬化36例(30.0%),胆汁淤积性肝硬化4例(3.3%)。按Child-Pugh分级:其中A级患者71例,B级患者36例,C级患者13例。
1.2 诊断标准
肝硬化诊断标准按照WHO对于肝硬化的诊断来判别[3]。肝硬化并发肝源性糖尿病诊断标准如下:(1)肝病基础病诊断明确;(2)餐后血糖在11.1mmol/L以上;(3)空腹时患者胰岛素水平偏高,进食后胰岛素反应迟缓;(4)原发性糖尿病除外。
1.3 研究方法
对于入选研究的肝硬化患者的临床资料制定调查登记表,于笔者所在医院病案室查阅2013年12月~2014年12月1年间肝硬化患者病例,对入选患者的一般人口资料,如年龄、性别、家族病史、住院时间、联系电话等进行详细登记。同时对患者的影像学检查以及实验室检查结果和临床表现归类存档。并根据上述诊断肝硬化并发肝源性糖尿病的标准将入选患者分为肝硬化并发肝源性糖尿病组和无糖尿病组,对于两组患者的肝功能分级、临床特点、并发症发生率、预后效果以及转归等方面进行深讨以及统计研究。并对两组的以上观测数据进行比较。肝硬化并发肝源性糖尿病组和无糖尿病组,在年龄、性别、合并基础疾病以及肝硬化病程上差异均不具有统计学意义(P>0.05),两组患者资料具有可比性。
1.4 判定标准
(1)“三多一少”典型症状即患者出现多饮,多食,多尿,体重减少等症。(2)乏力指患者出现气喘,双腿发软,懒动等症;腹胀患者常有饱腹感;尿黄则是患者尿液常常呈现鲜黄色甚至棕色。(3)并发症主要通过以下几个方面来判定是否出现并发症:是否有上消化道出血现象;是否有自发性腹膜炎;是否存在肝性脑病;是否有体内电解质紊乱现象的发生。前两项症状在日常对患者临床表现调查中评价,并发症则根据常规实验室检查结果进行评价。
1.5 统计学方法
采用SPSS19.0统计软件对数据进行统计分析,计量资料以()表示,数据采用t检验;计数资料以百分比表示,数据采用x2检验,当P<0.05时认为差异有统计学意义。
2 结果
2.1 肝硬化并发肝源性糖尿病发生率
入选研究的120例肝硬化患者中,患有肝硬化并发肝源性糖尿病患者43例,发生率35.8%。丙肝后肝硬化5例患者中发生1例,乙肝后肝硬化31例患者中发生5例,酒精性肝硬化20例患者中发生8例,自身免疫性肝硬化24例患者中发生9例,不明原因肝硬化36例患者中发生18例,胆汁淤积性肝硬化4例患者中发生2例。
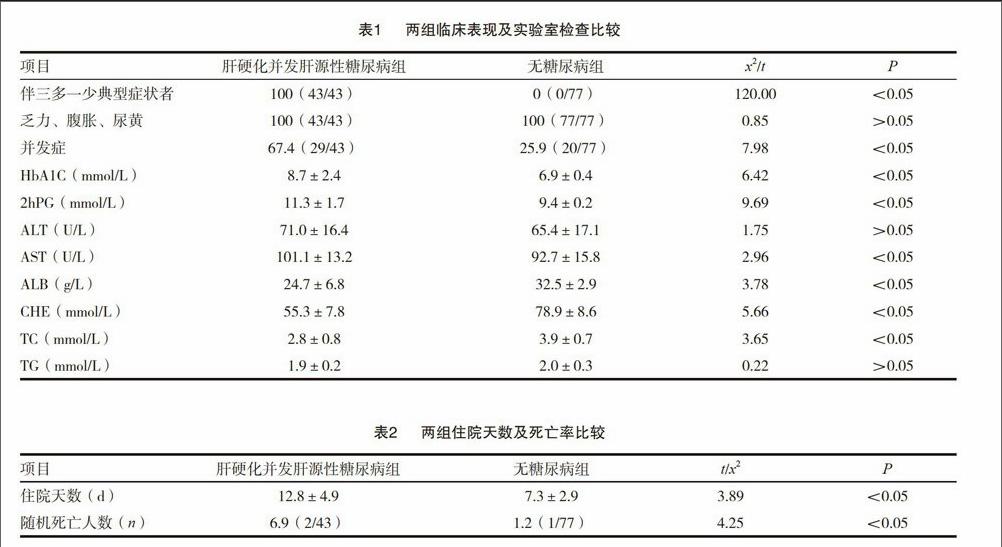
2.2 两组临床表现及实验室检查比较
对两组患者的临床表现及实验室检查项目进行比较。具体数据及比较结果见表1。
2.3 两组住院天数及死亡率比较
肝硬化并发肝源性糖尿病患者住院天数及死亡率均高于无糖尿病组,且存在显著差异(P<0.05)。具体数据见表2。
3 讨论
肝脏作为人体重要的糖代谢调节器官,主要参与糖的代谢过程,对人体内糖类成分的贮存、分布、代谢以及血糖的调节起到关键作用[4]。通常情况下,人们进食后血糖浓度会升高,而单糖被小肠吸收后经内静脉被运输至肝脏,此时肝脏将血糖合成糖原进行贮存;当血糖降低时,之前贮存的糖原被分解为游离葡萄糖甚至一些非糖类的物质通过肝脏中的糖异生反应变为糖原,再分解变为游离葡萄糖,使得血糖恢复[5-6]。因此,肝脏出现疾病会导致血糖升高或者降低,无法维持正常水平[7],甚至造成糖耐量的减退[8]。多数学者认为肝硬化引发的糖尿病多由于胰岛素的抵抗及胰岛素代谢或分泌异常所致[9-10]。肝硬化的患者会出现高胰岛素血症,血清中过高浓度的胰岛素导致胰岛素受体库发生降解,进而胰岛素受体作用降低,产生胰岛素抵抗。此外,肝硬化的患者外周组织对胰岛素的敏感性也会降低,使得外周组织也会产生胰岛素抵抗现象[12-13]。正如本研究结果所示,肝硬化并发肝源性糖尿病患者在胰岛素抵抗以、餐后血糖以及并发症发生率方面均高于无糖尿病患者组,且差异具有统计学意义(P<0.05)。
本研究发现,肝硬化并发肝源性糖尿病组患者在住院时间以及病死率方面均明显高于单纯肝硬化的患者,且具有统计学差异(P<0.05)。此研究结果与文献[17]报道一致,说明肝硬化并发肝源性糖尿病在肝性脑病、上消化道出血、脾功能充进、肝癌等并发症的发生率上比单纯肝病患者要高,且该病的临床预后效果不佳,住院天数延长,给患者生活质量带来极大危害。因此患者及医护人员应提高对于肝硬化并发肝源性糖尿病的重视程度,做好该类疾病的防治及治疗。目前多采用饮食控制疗法,对该疾病进行防治,通常提醒患者注意调整饮食结构,在满足患者机体所需基本热量及营养的基础上多食用高纤维素的食物,禁止喝酒及吸烟,多食用护肝保肝等食物。与此同时注意患者血糖的控制,且嘱咐患者避免服用对肝脏有损害的药物。糖尿病情较轻患者可以采用饮食疗法或服用α-葡萄糖苷酶抑制剂类药物,重病者则应尽早使用胰岛素治疗。在日常出现感染等病症时也应注意治疗药物的选择(不使用糖皮质激素类药物),以免加重病情。
通常肝硬化并发肝源性糖尿病中“三多一少”症状较为隐性,临床多表现为肝病,常会出现误诊现象。因此在对该类疾病诊断时,应多关注患有肝病的患者,对其进行空腹血糖的定期检测,必要时还应进行胰岛素释放检测或葡萄糖耐受量的测试[14]。不少专家认为治疗肝硬化并发肝源性糖尿病应采用多学科的方式进行联合治疗,不仅要注重血糖水平的降低,对于肝病症状的控制,肝病进展的延缓以及肝功能的改善都需要考虑在内,来制定最终的治疗方案[15]。且在选取降糖药物时需谨慎,避免选择对肝脏造成损伤的药物,通常情况下优先采用胰岛素进行治疗。此外,肝硬化的患者还会出现营养不良等症状,有时其体内空腹时糖原贮存量较低,血糖处于偏低水平,此时冒然给予胰岛素或其他降糖类药物极易发生危险,应密切关注患者的血糖浓度再给药[16-19]。多数情况下,肝源性糖尿病的患者餐后血糖多为升高,而药物阿卡波糖对肠道的碳水化合物的吸收有延缓作用,可以有效降低餐后血糖浓度,控制肝源性糖尿病患者的病情。endprint
[参考文献]
[1] 黄海滨,陈建荣,俞智华.肝硬化并发肝源性糖尿病临床特点分析[J].实用肝脏病杂志,2013,16(2):163-164.
[2] 杜佩玉.肝硬化合并肝源性糖尿病的护理体会[J].实用临床医药杂志,2014,18(24):170-172.
[3] 刘会雪,李静.肝源性糖尿病的研究进展[J].辽宁医学院学报,2013,34(6):93-95.
[4] 龚冀荣,潘芳莲,邓生炜.肝硬化合并肝源性糖尿病42例临床研究[J].检验医学与临床,2012,9(2):225-226.
[5] 刘玉英,王庆成.浅谈肝源性糖尿病[J].医学理论与实践,2012,25(1):36-37.
[6] 李艳,张国梁,方朝晖.肝源性糖尿病发病机制研究进展[J].中医药临床杂志,2012,24(2):171-173.
[7] 蒋安,李寒春,李宗芳.肝源性糖尿的研究进展[J].西部医学,2013,25(12):1912-1915.
[8] 秦用梅,温晓雅,绳利华.肝硬化合并肝源性糖尿病患者的观察与护理[J].青岛医药卫生,2013,45(6):454-455.
[9] 景婧,宫嫚,杜宁,等.从“肝脾相关”立论治疗肝源性糖尿病[J].西部中医药,2014,27(11):1-3.
[10] 蓝常明.肝硬化合并肝源性糖尿病49例临床分析[J].内科,2014,9(6):700-701.
[11] 廖威,刘军,胡正翠,等.拉米夫定治疗老年肝硬化合并肝源性糖尿病患者的护理[J].解放军护理杂志,2011,28(2B):50-52.
[12] 陈薇敏,张建民.肝源性糖尿病的诊治[J].中国全科医学,2011,14(2C):634-637.
[13] 李洪昌,陈丽虹,廖浩峰.肝硬化与肝源性糖尿病临床关系分析[J].中外医学研究,2015,13(4):23-25.
[14] 袁松松,向天新,刘娟,等.133例肝硬化并发糖尿病患者发病相关危险因素和预后分析[J].使用肝脏病杂志,2015,18(1):43-46.
[15] 崔路佳,韦红,黄咏东,等.肝源性糖尿病患者的临床特点和生存状况研究[J].重庆医学,2015,44(3):295-298.
[16] 张忆敬,卢颖,李聪龙.重组人胰岛素治疗肝硬化并发肝源性糖尿病的双重效应[J].中国实用医药,2014,9(3):149-150.
[17] 丘婧,许松.肝源性糖尿病患者营养支持治疗[J].中国临床医生,2011,39(1):36-38.
[18] 杨梦华,汪才侠,余彩霞.诺和锐短期强化治疗肝功能失代偿期肝源性糖尿病的临床疗效及安全性[J].中国现代医生,2015,53(11):115-118.
[19] 杨样新.拉米夫定治疗肝硬化并肝源性糖尿病的效果观察[J].中国当代医药,2014,21(2):48-49.
(收稿日期:2015-08-05)endprint