对比分析腹腔镜手术和宫腔镜手术剔除子宫壁间肌瘤的疗效
2015-12-08钱蕊
钱蕊
[摘要] 目的 对比分析宫腔镜和腹腔镜手术剔除子宫壁间肌瘤的临床效果。 方法 整群选取该院2013年3月—2015年4月收治的314例需要剔除子宫壁间肌瘤患者作为研究对象,其中腹腔镜组196例,宫腔镜组118例,分别行腹腔镜下子宫肌瘤剔除术和对应的宫腔镜下子宫肌瘤电切术,并比较两组术后的各项指标就总体疗效。结果 根据该院的统计分析看来,在术中出血量、平均手术时间及血红蛋白减低程度方面的对比显示,宫腔镜组均少于腹腔镜组(P<0.05);此外,在术中转开腹率、术后月经改善率和发热率方面,两组的对比差异无统计学意义(P>0.05);经该院后续对168例腹腔镜组患者及90例宫腔镜组患者随访发现,在对应的1、3、6个月的肌层完全愈合率方面,两组对比差异无统计学意义(P=0.709,χ2=0.139)。术后妊娠患者均未出现妊娠期子宫破裂的情况。结论 对于子宫壁间肌瘤患者的治疗而言,宫腔镜和腹腔镜手术均安全可靠,相比之下,宫腔镜下子宫肌瘤电切术术中出血少,接受治疗的患者能在很短时间内恢复,该院还发现对有生育要求的患者而言,显然宫腔镜下子宫肌瘤电切术更优。
[关键词] 子宫壁间肌瘤;宫腔镜;腹腔镜;外科手术
[中图分类号] R713.4 [文献标识码] A [文章编号] 1674-0742(2015)09(c)-0030-02
[Abstract] Objective To compare and analyze the clinical effect between hysteroscopic and laparoscopic myomectomy. Methods 314 cases underwent myomectomy in our hospital from March 2013 to April 2015 were selected as the subjects and divided into the laparoscopic group(196 cases) and hysteroscopic group(118 cases). Patients in the laparoscopic group were given laparoscopic myomectomy, while those in the hysteroscopic group were given hysteroscopic myomectomy. And the postoperative indexes and overall response rate were compared between the two groups. Results The result of statistical analysis of our hospital showed that, compared with the laparoscopic group, the hysteroscopic group had less intraoperative blood loss, shorter average duration of operation and less reduction in the level of hemoglobin(P<0.05). The differences in intraoperative transferring to laparotomy, postoperative improvement in menstruation and incidence of fever between the two groups were not statistically significant (P>0.05). The follow-up of the 168 cases in the laparoscopic group and 90 cases in the hysteroscopic group showed that, the differences in the 1-month, 3-month and 6-month complete healing rate of muscle layer between the two groups were not statistically significant(P=0.709, χ2=0.139). No uterine rupture during pregnancy occurred in the patients who had pregnancy after surgery. Conclusion For patients with intramural uterine fibroid, both hysteroscopic and laparoscopic myomectomy are safe and reliable, but hysteroscopic myomectomy has less intraoperative blood loss and quicker recovery, so it is better for those patients with fertility requirement found by our hospital.
[Key words] Intramural uterine fibroid; Hysteroscope; Laparoscope; Surgery
作为女性生殖器官最常见的良性肿瘤,对于子宫肌瘤的治疗一直都是以手术为主[1]。随着当前晚育女性的增多,对于子宫壁间肌瘤患者而言,保留生育功能成了越来越多患者的愿望,综合今年来的治疗现状来看,妇科内镜技术取得了良好发展,使得在剔除子宫壁间肌瘤手术中的宫腔镜和腹腔镜手术有了很大的改善[2-3]。近几年,随着医学技术的发展,内镜技术在临床上得到应用,宫腔镜、腹腔镜等在临床上得到广泛的应用。在子宫肌瘤的治疗中,实施宫腔镜联合腹腔镜治疗,可以提高治疗的安全性,降低不良反应的发生,且手术时间短、术中出血量少,可以促进患者的术后的恢复[4]。为对比分析宫腔镜和腹腔镜手术剔除子宫壁间肌瘤的临床效果,基于此,该院2011年3月—2013年4月对收治的314患者分组实施了两种不同的手术治疗方式,现报道如下。
1 资料与方法
1.1 一般资料
研究对象为整群选取的该院收治的314例需要剔除子宫壁间肌瘤患者,其中腹腔镜组196例,宫腔镜组118例,腹腔镜组患者的平均年龄为(30.86±3.56)岁, 肌瘤数目≤3 个,且肌瘤最大直径 30~60 mm,宫腔镜组患者平均年龄为(31.05±4.15)岁,肌瘤数目≤4个,且肌瘤最大直径 30~50 mm。根据2010年国际妇产科联盟(FIGO)标准,该院结合三维彩色超声得出,子宫肌瘤新分型均符合2~5型,314例入选者均有生育要求,且未合并其他盆腔病变,不包括其他导致不孕的因素。两组患者在年龄、最大肌瘤直径等方面的比较差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 手术器械 该研究中,手术宫腹腔镜设备均来自日本 OLYMPUS 公司,宫腔镜手术设备使用双极电切镜,且将生理盐水作为膨宫介质[2]。
1.2.2 手术方法 对于腹腔镜组的196例患者,具体手术操作如下:先于肌壁与肌瘤的交界处进行宫素注射,使得术中出血得到控制和减少,对于患者瘤体表面被覆的浆膜及肌层,用单极切开并用抓钳钳夹瘤体,实现对其的钝性分离,继而剥出肌瘤,对于患者中较大的肌瘤,应当用旋切器取出,在子宫肌层及浆肌层的缝合方面,应当用1号无损伤缝合线进行。
对于宫腔镜组118例患者,该院实施的宫腔镜下子宫肌瘤电切术具体如下:在对患者进行B型超声的监护下,对于肌瘤表面被覆的黏膜和肌层,用针状电极切开,并取出电切镜,接下来进行缩宫素的静脉滴注,继而置入宫腔镜,对于黏膜和肌层,用环状电极在肌瘤周围进行分离,并对称交替切除肌瘤组织,当然,也可以用卵圆钳钳夹取出肌瘤,完善整个手术过程。该院的该研究中,对于所有患者的手术治疗,均要求一次性完成,为后续研究做好了准备[3-5]。所有患者完成手术后,进行常规的缩宫、抗炎等治疗,子宫摘除术后1、3、6个月各进行1次复查。以后每年复查1次。
1.3 术后随访
该研究中,进行了1、3、6个月的随访,对象为腹腔镜组为168例,宫腔镜组则为90例,随访的内容有盆腔彩超检查及月经情况等。
1.4 术后评估标准
对患者实施手术后,患者月经恢复正常则为月经改善,三维彩色超声提示未见线样回声且子宫肌层回声均匀,则为肌层愈合。
1.5 统计方法
该研究中,该院在的对相应数据的统计分析方面运用了SPSS17.0软件,并用均数±标准差(x±s)表示计量资料,用t检验,用n(%)表示计数资料,用χ2检验。
2 结果
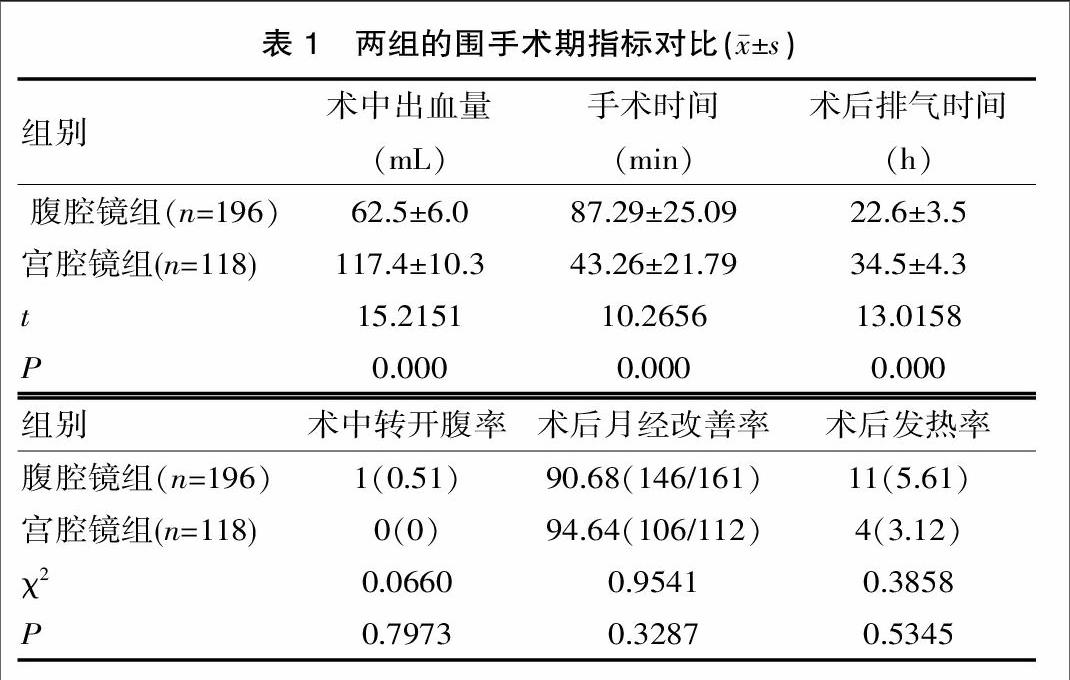
2.1 两组围手术期指标对比
根据该院的统计分析看来,两组患者在术中出血量及手术时间等方面的对比显示,宫腔镜组都更优,差异有统计学意义(P<0.05),另外,在两组的术中转开腹率及术后月经改善率、发热率方面的对比情况差异无统计学意义(P>0.05),见表1。
2.2 两组患者的术后愈合情况对比
根据该院的术后1、3、6个月的随访情况看来,在肌层完全愈合率方面,腹腔镜组分别为0、29.17%(49/168)、66.07%(111/168);而对应的宫腔镜组则分比为66.67%(60/90)、88.40%(80/90)、100%(90/90),两组对比差异无统计学意义(P=0.709,χ2=0.139)。
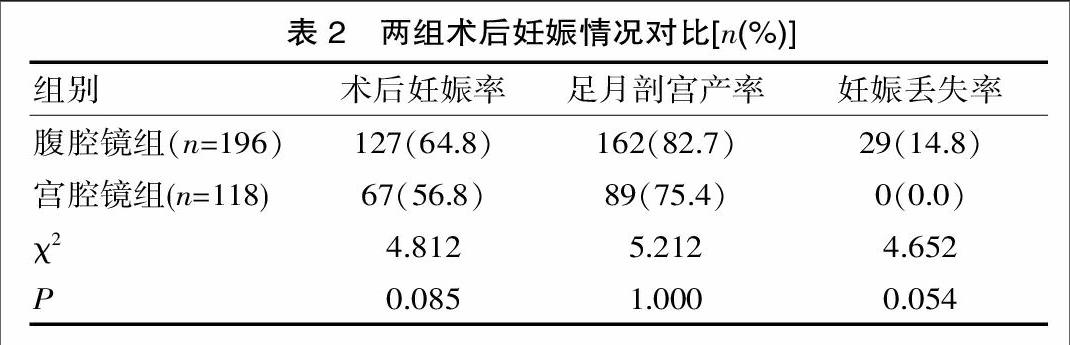
2.3 两组术后妊娠情况对比
根据该院统计分析得出,两组产妇术后妊娠率、足月剖宫产率、妊娠丢失率等差异无统计学意义(P>0.05),见表2。
3 讨论
在临床治疗中,子宫肌瘤属于常见的良性妇科疾病,是常见的育龄期女性盆腔实体肿瘤,当前在临床治疗中,子宫肌瘤的治疗方法有很多种,有药物治疗、手术治疗等,其中手术治疗是主要的治疗手段[5]。当前随着医学技术的发展和进步,子宫肌瘤的治疗方法和治疗技术不断的提升,微创手术得到有效的利用。宫腔镜、腹腔镜手术,是当前临床上应用较为广泛的微创技术,在妇科疾病的诊断和治疗中,有重要的意义。当前在子宫肌瘤的治疗中,宫腔镜手术、腹腔镜手术等技术的应用,有效的提升了子宫肌瘤的治疗效果,降低了不良反应的发生,宫腔镜和腹腔镜辅助下的微创手术,创伤小,患者术后的恢复快,可以对女性的生殖器官完整性进行保护,保全女性的生育能力。在实际的子宫肌瘤治疗中,腹腔镜与宫腔镜的联合使用,可以相互的弥补不足,有效的降低并发症的发生,有良好的治疗效果。有研究显示,子宫肌瘤与子宫肌壁的位置关系,对于腔镜手术的方式和难度具有决定性作用,这也使得子宫肌瘤分型也越来越细化[6]。综合来看,宫腔镜和腹腔镜手术均具备了术后恢复快及损伤小的优势,且对神经内分泌干扰小,疼痛轻等,依然达到了微创的理想术式,但是鲜见对它们的优势及缺点等的对比研究,基于此,该院以收治的患者为研究对象,研究了两组中手术的疗效对比情况。该研究中,根据该院的统计分析看来,两组患者在术中出血量及手术时间的方面的对比显示,宫腔镜组都更优(P<0.05),另外,在两组的术中转开腹率及术后月经改善率、发热率方面的对比情况差异无统计学意义(P>0.05),在后续的1、3、6个月的随访看来,在肌层完全愈合率方面,腹腔镜组分别为0、29.17%(49/168)、66.07%(111/168);而对应的宫腔镜组则分比为66.67%(60/90)、88.40%(80/90)、100%(90/90),两组对比差异无统计学意义(P=0.709,0.632,0.584,χ2=0.139,1.256,1.014),该研究结果与蔡芳[7]临床研究结果具有一致性。综合看来,宫腔镜下子宫肌瘤电切术术中出血少,接受治疗的患者能在很短时间内恢复,该院还发现对有生育要求的患者而言,显然宫腔镜下子宫肌瘤电切术更优。
宫腔镜联合腹腔镜治疗子宫肌瘤,可以清楚的观察到患者子宫的形态、颜色等,进而减少了子宫穿孔的发生。宫腔镜联合腹腔镜治疗,将妇科疾病的治疗范围进行扩展,宫腔镜联合腹腔镜治疗改变了宫腔镜等诊断和治疗中,存在的不足,为子宫肌瘤以及其他妇科疾病的治疗,提供了新的途径。实施宫腔镜联合腹腔镜治疗,给子宫肌瘤患者带来的痛苦小,且术后患者的恢复快,不良反应的发生率较低。在腹腔镜下医生清楚的观察患者腹腔内部的环境,然后在宫腔镜等相关设备的辅助下,快速的完成手术操作,且安全性较高,对患者的免疫能力不会产生较大的影响[8]。宫腔镜联合腹腔镜治疗与单用宫腔镜治疗效果进行比较,宫腔镜联合腹腔镜治疗效果显著,安全性高,患者术后的恢复好,对患者的生育能力不会产生影响,所以可以在临床治疗中进行推广应用。
[参考文献]
[1] 陈曙红.垂体后叶素与缩宫素在肌壁间子宫肌瘤剔除术中应用的对比研究[J].中外医疗,2012,31(20):91.
[2] 刘志芳.136例子宫肌瘤的CT诊断价值分析[J].中外医疗,2011,30(29):105.
[3] 方军平.探析B超在妇女子宫肌瘤诊断中的临床应用价值[J].中国卫生产业,2013(8):123-124.
[4] 齐理.经阴道彩超诊断子宫肌瘤72例临床分析[J].中国卫生产业,2012, 9(16):104-105.
[5] 邹顺鸿.宫腔镜与腹腔镜手术剔除子宫壁间肌瘤临床疗效对比分析[D].郑州:郑州大学, 2014.
[6] 邹顺鸿,徐改香,马艳鸽,等.宫腔镜和开腹多发子宫壁间内突肌瘤剔除术疗效分析[J].河南医学研究,2014,23(2):110-112.
[7] 蔡芳.宫腔镜电切术与子宫动脉栓塞术治疗子宫肌瘤的疗效对比[J].中外医疗,2013, 32(25):95-96.
[8] 杨锦秀.阴式子宫肌瘤剔除术宫腔镜手术的治疗效果[J].中国保健营养,2013(10):11-12.
(收稿日期:2015-06-20)
