腹腔镜子宫手术并发症影响因素的分析与防治
2015-11-24王海芳李强张爱华姚爱琳
王海芳,李强,张爱华,姚爱琳
腹腔镜子宫手术并发症影响因素的分析与防治
王海芳,李强△,张爱华,姚爱琳
目的探讨腹腔镜下子宫手术并发症发生的影响因素及预防措施。方法行腹腔镜子宫手术患者415例,分为子宫切除组310例和肌瘤切除组105例,比较2组术中及术后胃肠损伤、泌尿损伤及出血等并发症发生率。将415例患者按子宫大小分为子宫体积≤300 cm3(A组),300 cm3<子宫体积<600 cm3(B组),子宫体积≥600 cm3(C组)。分析子宫大小、盆腔粘连与并发症发生的关系。结果共23例(5.54%)发生并发症,其中子宫切除组4.51%(14/310),肌瘤切除组8.57%(9/105),差异无统计学意义(P>0.05)。术中或术后出血发生率为1.93%(8/415),胃肠损伤及泌尿损伤发生率均为0.96%(8/415)。并发症的发生率C组20.0%(8/40)高于A组2.8%(5/179)及B组5.1%(10/196,均P<0.01),A、B组差异无统计学意义(P>0.05)。盆腔粘连组发生率高于无盆腔粘连组[8.3%(15/ 180)vs 3.4%(8/235),P<0.05]。结论腹腔镜子宫手术并发症发生与患者的选择、术者的经验有关,无盆腔粘连且子宫体积<600 cm3患者最适合行腹腔镜手术。
腹腔镜;外科手术,计算机辅助;子宫切除术;并发症;肌瘤切除术
腹腔镜手术作为内镜手术的重要组成部分,腹腔镜辅助使用率在妇科临床手术中占70%~80%。腹腔镜辅助手术具有切口小、效果好、患者痛苦少、恢复快的优点。随着妇科腹腔镜子宫手术的普及、手术范围的放宽及手术难度的增加,其并发症逐渐增多,腹腔镜手术失去了微创的意义。有研究报道,腹腔镜全子宫切除术并发症发生率为3.20%~8.85%,腹腔镜下子宫肌瘤切除术手术并发症发生率为1.67%[1-2]。本研究旨在对我院415例腹腔镜子宫手术患者的资料进行回顾性分析,探讨并发症发生的可能原因及预防和处理的措施。
1 资料与方法
1.1 临床资料选取2008年12月—2013年12月于我院行腹腔镜子宫手术者415例。其中腹腔镜下子宫切除术(子宫切除组)310例,平均年龄(45.0±2.3)岁,手术指征为患有子宫肌瘤、子宫内膜异位症、子宫腺肌瘤、子宫内膜或宫颈不典型增生等疾病,行子宫切除者。腹腔镜下子宫肌瘤切除术(肌瘤切除组)105例,平均年龄(44.5±3.5)岁,手术指征为直径4~6 cm的子宫浆膜下肌瘤或是少于3个且直径<4 cm的肌壁间肌瘤。2组年龄差异无统计学意义(t=1.35,P>0.05)。
1.2 方法所有患者均为全身麻醉后取仰卧位,放置尿管及举宫器,脐部进气针,气腹压力维持在12~14 mmHg(1 mmHg=0.133 kPa)。取脐孔及两侧腹3~4个穿刺孔进行操作。双极电刀术中止血、百克钳夹闭宫血管、超声刀切割宫旁组织,单极电刀切开阴道穹窿断离子宫,0号可吸收线连续锁边缝合阴道断端,所有操作均在腹腔镜下完成。
1.3 结果判定(1)比较2组术中及术后并发症发生率。出血:术中出血或术后腹腔引流出血>200 mL。(2)比较子宫不同大小和盆腔有无粘连情况和并发症发生率。子宫大小按椭圆球计算,体积(cm3)=长度×宽度×厚度×0.523 6。分组:子宫体积≤300 cm3(A组),300 cm3<子宫体积<600 cm3(B组),子宫体积≥600 cm3(C组)。子宫体积为300 cm3相当于孕12周大小,600 cm3相当于孕16周大小。粘连:子宫与腹壁、大网膜、附件或肠管发生粘连。
1.4 统计学方法采用SPSS 16.0统计软件进行分析。符合正态分布的计量资料以表示,2组间均数比较采用t检验。计数资料以例(%)表示,组间采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.12 组手术并发症比较子宫切除组并发症的发生率(14/310)与肌瘤切除组(9/105)差异无统计学意义(χ2=2.46,P>0.05)。术中或术后出血为腹腔镜子宫手术最常见的并发症,占所有并发症的34.8%(8/ 23),发生率为1.93%(8/415),其次为胃肠损伤及泌尿损伤,发生率均为0.96%(8/415),见表1。
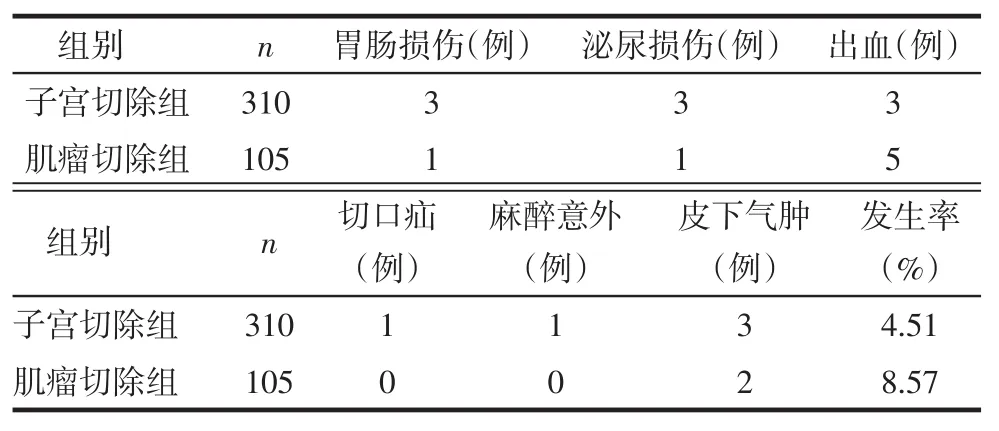
Tab.1Comparison of surgical complications in two operation modes表1 2组手术并发症情况比较
2.2 子宫大小和盆腔粘连与并发症发生的关系A、B、C组各有179、196及40例,并发症发生率分别为2.8%(5/179)、5.1%(10/196)及20.0%(8/40),其中C组并发症的发生率高于A组(χ2=14.39,P<0.01)及B组(χ2=8.46,P<0.01)。A、B组并发症的发生率差异无统计学意义(χ2=1.57,P>0.05)。盆腔粘连组并发症发生率显著高于无盆腔粘连组[8.3%(15/ 180)vs 3.4%(8/235),χ2=4.73,P<0.05]。
2.3 各种并发症的临床表现及处理
2.3.1 术中或术后出血子宫切除组1例出血约800 mL,中转开腹;另2例为术中子宫血管出血约600 mL,未中转开腹,双击电凝止血。肌瘤切除组1例术后发现穿刺孔渗血约200 mL,二次腹腔镜探查发现为侧腹壁穿刺点动脉血管渗血,缝合止血;1例术后腹腔引流管引流新鲜积血约300 mL,予以止血药物后观察4 h,出血停止;3例为肌瘤核除术中创面出血约400 mL,其中1例反复双极电凝后止血,2例电凝止血失败而中转开腹。
2.3.2 胃肠损伤子宫切除组1例术中自阴道取子宫时,由于操作者经验缺乏,把直肠误认为宫颈牵拉,造成直肠多处撕裂损伤,开腹行直肠部分切除并造瘘,二期行吻合术;1例为术者与助手配合不当电刀误伤肠管,术中未发现,术后2 d患者出现腹膜炎症状,二次开腹后,行结肠造瘘术,半年后行肠吻合术;1例为切除建立气腹时,气腹针滴水实验有气泡
溢出,考虑麻醉时胃胀气使气腹针刺入胃部,术后安放胃肠减压,患者恢复良好。肌瘤切除组1例分离肠管与子宫后壁粘连时损伤肠管,开腹行修补术。
2.3.3 泌尿损伤子宫切除组2例因肌瘤较大,子宫血管充盈,反复电凝子宫旁血管时损伤输尿管,术后2 d阴道内渗液,经肾盂造影后发现,二次手术行输尿管吻合术;1例为有剖宫产史腹腔镜子宫切除术,推宫颈后发现尿袋胀气,考虑膀胱损伤,术后安放尿管2周。肌瘤切除组1例为腹腔进行阔韧带肌瘤核除术,剥离肌瘤过程中发现有一管状断面渗液,考虑输尿管断裂开腹行修补术。
2.3.4 切口疝子宫切除组1例为术后1个月,患者腹壁脐上穿刺孔及右侧腹壁穿刺孔疼痛,膨隆,B超检查发现为切口疝,脐孔切口疝行疝修补术,腹壁穿刺孔切口疝目前仍在观察。
2.3.5 麻醉意外子宫切除组1例为术后复苏过程中患者突然心跳及呼吸消失,抢救无效死亡,原因不清。
2.3.6 皮下气肿5例均为腹腔镜术中穿刺孔周围皮肤鼓起,有“握雪感”,未特殊处理,自行吸收。
3 讨论
3.1 常见并发症的分析本研究中肌瘤切除组并发症的发生率高于既往报道[1-2],但与子宫切除组差异无统计学意义,考虑可能与开展的手术较少、在手术操作方面积累的经验少、对于并发症的防治经验缺乏有关。子宫体积>600 cm3较另2组并发症的发生率增加,表明在腹腔镜子宫手术中,子宫大小的选择很重要。赵珺等[3]报道,大于孕4个月的子宫行腹腔镜手术的并发症发生率>27.3%。因此,笔者认为大于孕4个月的子宫切除若选择腹腔镜手术操作,极易出现严重的并发症甚至中转开腹,就失去了腹腔镜微创的意义。腹腔粘连是影响腹腔镜并发症发生的另一个因素,本研究结果亦显示,盆腔粘连组并发症的发生率高于无盆腔粘连组。有研究认为,有腹部外科手术史的患者腹腔镜子宫手术并发症的发生率为6.8%,高于无手术史者的5.4%[4]。与本研究相符。另有研究认为,子宫大小及腹盆腔粘连是腹腔镜子宫切除术中转开腹的主要原因[5-6]。因此,笔者认为作为微创手术的腹腔镜操作能否成功,手术指征很重要,当患者合并子宫内膜异位症或既往有手术史时,可能存在盆腔粘连,腹腔镜手术并发症的发生率明显升高。
本研究结果显示,腹腔镜子宫手术最常见的并发症为出血、泌尿损伤及胃肠道损伤,上述3种并发症占所有并发症的69.6%(16/23),其中,最常见的并发症为术中或术后出血,其次为胃肠损伤及泌尿道损伤。有研究显示,血管损伤是腹腔镜手术的主要并发症之一,占腹腔镜手术并发症的30%~50%[2]。我院腹腔镜子宫术后发生出血的发生率为1.93%,占所有并发症的34.8%。发生的原因为选择的子宫偏大,建立气腹时操作空间较小,子宫血管较粗大,双击电凝夹闭子宫血管时电凝不彻底,往往于切断子宫血管时发生出血。Uccella等[7]报道>1 000 g的子宫腹腔镜切除过程中平均失血量为200 mL,中转开腹率为4.2%,手术时间延长,平均手术时间为120 min,最长达360 min,并发症的发生率达到11.4%,明显高于本统计。另有研究认为,>1 000 g子宫围手术期输尿管损伤明显大于较小子宫者[8]。本研究中肌瘤切除术组出血占所有并发症的55.6%,考虑可能为肌瘤偏大,或肌瘤位于子宫肌壁深层,血流丰富,腹腔镜操作器械及手术空间有限,不能及时止血引起。
本统计中泌尿道损伤的发生率为0.96%,多为有盆腔手术史的患者,最常见的是剖宫产手术史,考虑原因为手术后解剖发生改变,膀胱与子宫下段粘连,增加了腹腔镜下分离膀胱宫颈间隙的难度,分离时损伤膀胱,也可能为夹闭子宫血管丛时未紧贴子宫,电损伤输卵管。Janssen等[9]研究认为,输尿管损伤是妇科手术最严重的并发症,诊断的平均时间为术后29 d,发生的主要原因为术中的电损伤或没有分离输尿管周围粘连。胃肠道损伤多为存在粘连时分离肠管引起,也有可能是腹腔镜的电损伤引起。本研究中发生胃肠损伤的4例患者中,有1例为术者与助手配合生疏造成的胃肠道电损伤,1例为在刚刚开展腹腔镜下子宫切除手术时,年轻的助手于阴道取出子宫时把直肠误认为子宫牵拉,造成直肠的损伤,表明术者经验少或缺乏配合是造成腹腔镜手术并发症发生的一个原因。相关研究显示,术者手术经验不足100例时患者发生并发症例数是有100例手术经验者所做患者的4倍[9]。段丽君等[10]认为,找准粘连层次,分离肠管与手术区域的粘连,恰当处理肠管剥离面,及时检查发现创面损伤并适当处理是防止手术并发症的关键[10]。
3.2 腹腔镜子宫手术并发症防治的措施一般情况下,腹腔镜手术并发症的发生率随术者手术经验的增多而减少,但并发症发生数及种类随手术范围扩大和难度增加而增多。结合本研究,笔者认为腹腔镜子宫手术时:(1)手术质量的优劣不仅取决于医生手术经验,还依赖于手术设备和器械,应该完善设
备,随时更新器械,使由于器械缺陷所致的并发症降低到零。例如增加腹腔镜的清晰度,更加先进的术中电凝及电切器械,使腹腔镜手术中的电损伤降到最低。电损伤多数是由高频电本身的潜在危险和医生使用不当造成的。(2)不要盲目扩大手术范围,严禁进行超出手术者经验的困难手术。对于腹腔镜子宫切除手术,一般选择子宫为<4个月妊娠大小,较大的子宫血运丰富,解剖组织可能发生改变,且手术操作空间小,视野有限,容易发生并发症。(3)熟悉腹腔镜下使用的能源操作,牢记任何镜下的能源应用都可能发生并发症。(4)重视术后持续加重的腹痛、腰痛和发热,因其是腹腔镜并发症的重要症状和特征。尽早发现可能的并发症并给予正确的处理,尽量减少并发症造成的不良后果。(5)腹腔镜手术中出现出血,造成血液动力学改变、心脏骤停等并发症应立即停止手术,及时中转开腹,请相关科室协助救治。
[1]Yin XM,Liu SP,Wen J.Analyze the occurrence of complications in 226 patients received hysterectomy under laparoscope[J].China Journal Maternal and Child Health Care,2015,30(7):1135-1138.[殷新明,刘颂平,温坚.腹腔镜下全子宫切除226例并发症分析[J].中国妇幼保健,2015,30(7):1135-1138].doi:10.7620/zgfybj.j.issn.10 01-4411:2015.07.59.
[2]LiuYJ,Luo RY.Practical gynecology and obstetrics surgery and treatment of complications[M].Second edition.Beijing:Science press,2007:448-449.[刘元姣,落若愚.实用妇产科手术与并发症治疗[M].第2版.北京:科学出版社,2007:448-449].
[3]Zhao J,Chen ZM.Analyze the occurrence of complications in 373 patients received hysterectomy under laparo scope[J].Journal of Qiqihar University of Medicine,2013,34(24):3599-3601.[赵珺,陈智明.腹腔镜全子宫切除术373例并发症分析[J].齐齐哈尔医学院学报,2013,34(24):3599-3601].
[4]Yada-Hashimoto N,Onoue M,Yoshimi K,et al.Total laparoscopic hysterectomy in patients with previous abdominal surgery[J].Arch Gynecol Obstet,2011,284(6):1467-1471.doi:10.1007/s00404-011-1882-1.
[5]Wallwiener M,Taran FA,Rothmund R,et al.Laparoscopic supra⁃cervical hysterectomy(LSH)versus total laparoscopic hysterectomy(TLH):an implementation study in 1,952 patients with an analysis of risk factors for conversion to laparotomy and complications,and of procedure-specific re-operations[J].Arch Gynecol Obstet,2013,288(6):1329-1239.doi:10.1007/s00404-013-2921-x.
[6]Wu LF,Wan ZQ,Meng DY,et al.Clinical analysis of gynecological laparoscopy converting to laparotomy[J].China Journal of Endosco⁃py,2013,19(1):66-69.[吴丽芳,万择秋,孟迪云,等.妇科腹腔镜手术中转开腹的临床分析[J]中国内镜杂志,2013,19(1):66-69].
[7]Uccella S,Cromi A,Serati M,et al.Laparoscopic hysterectomy in case of uteri weighing≥1 kilogram:a series of 71 cases and review of the literature[J].J Minim Invasive Gynecol,2014,21(3):460-465.doi:10.1016/j.jmig.2013.08.706.
[8]Kondo W,Bourdel N,Marengo F,et al.Is laparoscopic hysterectomy feasible for uteri larger than 1000g[J]?Eur J Obstet Gynecol Reprod Biol,2011,158(1):76-81.doi:10.1016/j.ejogrb.2011.03.027.
[9]Janssen PF,Brölmann HA,Huirne JA.Causes and prevention of laparoscopic ureter injuries:an analysis of 31 cases during laparo⁃scopic hysterectomy in the Netherlands[J].Surg Endosc,2013,27(3):946-956.doi:10.1007/s00464-012-2539-2.
[10]Duan LJ,Wang H,Liu Y.Analysis of five cases of laparoscopic hys⁃terectomy injury complications[J].Chin J Min Inv Surg,2015,15(1): 83-84.[段丽君,汪辉,柳杨.腹腔镜全子宫切除术损伤性并发症5例分析[J].中国微创外科杂志,2015,15(1):83-84].doi:10.3969/ j.i ssn.1009-6604.2015.01.024.
(2015-03-29收稿 2015-05-07修回)
(本文编辑 陆荣展)
Factors of laparoscopic uterine surgery complication and its prevention
WANG Haifang,LI Qiang△,ZHANG Aihua,YAO Ailin
Tianjin Third Central Hospital,Tianjin Key Laboratory of Artificial Cell,Tianjin 300170,ChinaΔ
ObjectiveTo study the influence factors and prevention measures of complication of laparoscopic uter⁃ine surgery.MethodsPatient who underwent laparoscopic uterine surgery were collected(n=415)and divided into hyster⁃ectomy group(n=310)and myomectomy group(n=105).Intraoperative and postoperative complications such as gastrointesti⁃nal injury,urinary injury and bleeding were recorded and compared between these two groups.Base on their uterine size,pa⁃tients were divided into Group A(uterine volume≤300 cm3),Group B(300 cm3<uterine volume<600 cm3)and Group C(uterine volume≥600 cm3).Correlation between uterine size or pelvic adhesions with complications are investigated.ResultsA total of 23 patients(5.54%)were with complications.Complication occurrence in hysterectomy group was 4.51%(14/310)and in myomectomy group was 8.57%(9/105).The difference was not statistically significant(P>0.05).The inci⁃dence of intraoperative or postoperative bleeding was 1.93%(8/415)and incidence of gastrointestinal damage or urinary inju⁃ry rate was 0.96%(8/415).The incidence of complications in group C was 20.0%(8/40)which is higher than that in group A(2.8%;5/179)and group B(5.1%;10/196).P<0.01 in all cases.The difference between group A and group B was not signif⁃icant(P>0.05).The incidence in pelvic adhesions group is higher than that in the group without pelvic adhesions[8.3%(15/
laparoscopy;surgery,computer-assisted;hysterectomy;concurrent disease;muscular tumor excision
R713.4
A
10.11958/j.issn.0253-9896.2015.10.028
天津,天津市第三中心医院妇产科(邮编300170),天津市人工细胞重点实验室
王海芳(1979),硕士,主治医师,主要从事妇产科临床工作,研究方向为妇科腔镜
△通讯作者E-mail:liqiang2028@126.com
180)vs 3.4%(8/235),P<0.05].ConclusionThe incidence of complications in laparoscopic myomectomy was higher than that in laparoscopic hysterectomy.When patients were without pelvic adhesions or with uterine volume<600 cm3,laparo⁃scopic surgery present least complication.
