TNM分期与Lugano分期在预测原发性胃肠道恶性淋巴瘤患者生存中的作用比较*
2015-11-23常树建石鑫徐振宇刘劝
常树建 石鑫 徐振宇 刘劝
·临床研究与应用·
TNM分期与Lugano分期在预测原发性胃肠道恶性淋巴瘤患者生存中的作用比较*
常树建 石鑫 徐振宇 刘劝
目的:比较TNM与Lugano分期系统在预测原发性胃肠道恶性淋巴瘤患者5年生存率中的价值。方法:收集2001年2月至2013年8月手术治疗的原发性胃肠道恶性淋巴瘤患者73例。所有患者分别使用TNM及Lugano系统进行分期。5年生存率为生存比较的主要指标,Kaplan-Meier法绘制生存曲线,并行Log-rank检验。Cox回归分析方法检验不同临床因素对患者生存的影响。结果:本组患者中位随访时间42.4(1.3~158.6)个月,5年生存率77.82%。使用TNM系统分期时,Ⅰ、Ⅱ、Ⅲ期和Ⅳ期患者的5年生存率分别为100.0%、90.0%、67.4%和22.2%(χ2=17.795 6,P=0.000 5)。使用Lugano分期时,Ⅰ、Ⅱ、ⅡE期和Ⅳ期患者的5年生存率分别为100.0%、100.0%、70.7%和46.2%(χ2=15.677 6,P=0.001 3)。Cox分析提示肿瘤浸润深度(P=0.018 1)和远处转移(P=0.003)是原发性胃肠道恶性淋巴瘤患者生存的独立预后因素。结论:TNM分期较Lugano分期可以更好地预测原发性胃肠道恶性淋巴瘤患者的5年生存率。
胃肠道恶性淋巴瘤 5年生存率 TNM Lugano
胃肠道是结外恶性淋巴瘤最多发的部位,原发性胃肠道恶性淋巴瘤大约占胃肠道恶性肿瘤的3%~4%[1]。原发性胃肠道恶性淋巴瘤最好发的部位是胃,约占了所有胃肠道恶性淋巴瘤发病部位的75%,其次是小肠,约占8.6%,第三位多发部位是回盲部,约占7.0%[2]。弥漫大B细胞淋巴瘤(DLBCL)是最多见的病理亚型,而结外边缘区B细胞黏膜相关性淋巴瘤(MALT)为第二位多发肿瘤[3-4]。
理想的分期系统对恶性肿瘤的诊断、治疗以及预后判断至关重要。目前适用于原发性胃肠道恶性淋巴瘤的有多个分期系统,如用于结节型淋巴瘤的Ann Arbor分期系统,改良于Ann Arbor分期系统的Lugano系统[5],以及WHO制定的TNM分期系统等。原发性胃肠道恶性淋巴瘤目前尚缺乏公认的理想的分期系统,常规用于淋巴结恶性淋巴瘤的Ann Arbor分期并不能充分反映原发性胃肠道恶性淋巴瘤的相
关特征[6]。尽管目前使用较多的是Lugano系统,但Lugano系统也同样存在缺陷,该系统中肿瘤穿透浆膜而无淋巴结浸润定义为ⅡE期,而Ⅱ期最初的含义是指存在淋巴结受侵[6]。TNM分期是国际公认的恶性肿瘤分期系统,本研究观察发现TNM分期系统可以很好的预测原发性胃肠道恶性淋巴瘤的预后,在73例经手术治疗的原发性胃肠道恶性淋巴瘤患者中初步比较了TNM与Lugano分期系统在预测患者5年生存率中的价值,现报告如下。
1 材料与方法
1.1病例资料
收集2001年2月至2013年8月在江南大学附属医院(无锡市第四人民医院)接受手术治疗的原发性胃肠道恶性淋巴瘤患者73例。所有患者均经术后病理确诊。病理亚型根据镜下形态学表现以及免疫组织化学分析,依据WHO分类标准作出诊断。病例资料收集主要包括患者性别、年龄、病理亚型、TNM分期、Lugano分期、LDH、PS评分、原发部位、治疗方法、患者生存状况等资料。PS评分依据ECOG评分体系。TNM分期依据UICC(第7版)不同胃肠道部位的标准来分期。
1.2统计学方法
以5年生存率作为主要的生存指标,采用Kaplan-Meier方法绘制生存曲线,Log-rank检验两者差异,P<0.05定义为差异有统计学意义。总生存期定义为从确诊到患者死亡的时间,无论患者的死亡原因,至末次随访患者生存或失访者视为截尾值。采用Cox回归分析方法检验不同临床因素(性别、年龄、病理亚型、肿瘤浸润深度、淋巴结状况、远处转移、LDH、PS评分、治疗方法、原发部位等)对患者生存的影响。
2 结果
2.1患者临床病理特征
自2001年2月至2013年8月共73例原发性胃肠道恶性淋巴瘤患者进入本次分析。其中男性48例,女性25例,中位年龄61(30~86)岁。原发部位如下:原发胃44例(60.3%),回盲部13例(17.8%),小肠12例(16.4%),结直肠4例(5.5%)。病理诊断包括弥漫大B细胞淋巴瘤(DLBCL)42例,黏膜相关性淋巴瘤(MALT)14例,T细胞淋巴瘤7例,滤泡性淋巴瘤2例,霍奇金淋巴瘤1例,浆母细胞淋巴瘤1例,B细胞淋巴瘤(无法进一步分型)6例。
2.2治疗和总体生存分析
73例患者全部接受手术治疗,手术方式以肿瘤完整切除及周围淋巴结清扫为主。术后72例接受了化疗,侵袭性淋巴瘤患者(DLBCL、T细胞淋巴瘤、浆母细胞淋巴瘤等)以CHOP方案为主,而惰性淋巴瘤患者(MALT、滤泡性淋巴瘤等)以COP方案为主,霍奇金淋巴瘤予以ABVD方案化疗。7例患者同时接受了扩大野放疗(30~45 Gy),1例MALT患者术后未行其他治疗。本组患者中位随访时间42.4(1.3~158.6)个月,截止本次分析,共16例(21.9%)患者死亡,5年生存率77.82%,尚未得到中位生存期(图1)。
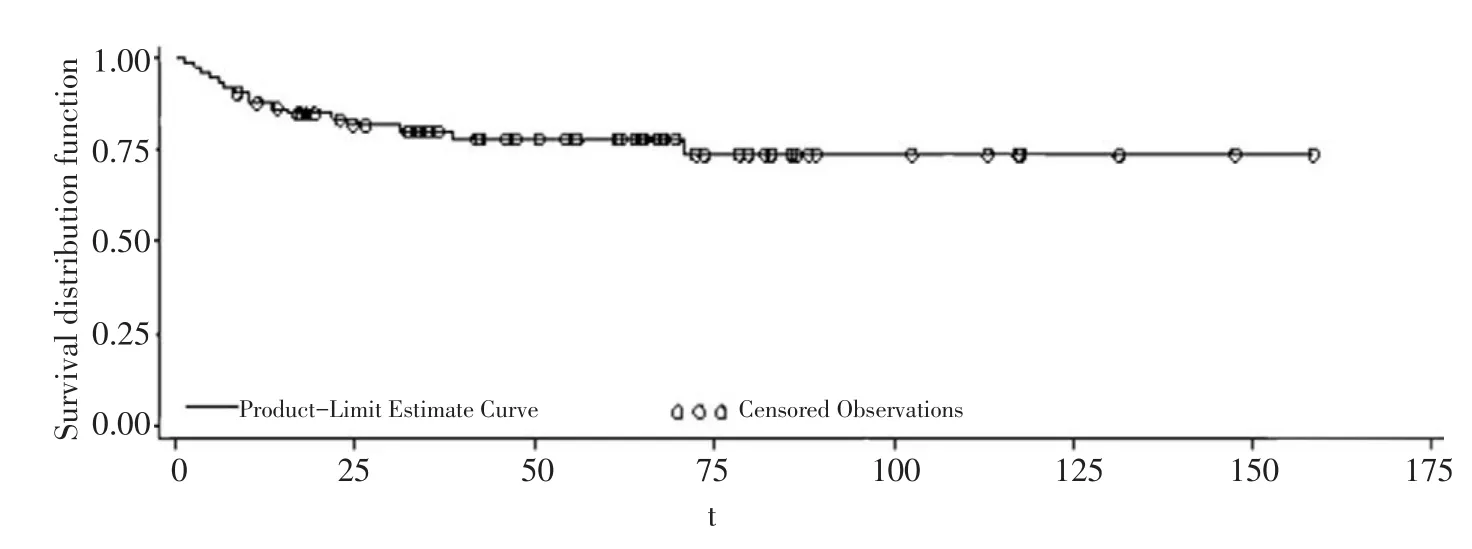
▶图173例原发性胃肠道恶性淋巴瘤患者Kaplan-Meier生存分析结果Figure 1Kaplan-Meier curve for the overall survival of 73 patients with PGL
2.3不同分期系统中患者的生存分析
当以TNM分期系统分期时,Ⅰ、Ⅱ、Ⅲ期和Ⅳ期患者的5年生存率分别为100.0%、90.0%、67.4%和22.2%。不同期别患者生存率差异有统计学意义(χ2= 17.795 6,P=0.000 5)。当以Lugano法进行分期时Ⅰ、Ⅱ、ⅡE期和Ⅳ期患者的5年生存率分别为100.0%、100.0%、70.7%和46.2%。不同期别患者生存率差异有统计学意义(χ2=15.677 6,P=0.001 3)。虽然Lugano分期中不同期别5年生存率之间差异有统计学意义,但TNM分期能更好的区分不同期别患者的5年生存率(图2)。
2.4TNM及Lugano分期对DLBCL患者生存分析的结果
在本组42例DLBCL患者中,当以TNM分期系统进行分期时,Ⅰ、Ⅱ、Ⅲ期和Ⅳ期患者的5年生存率分别为100.0%、91.7%、68.4%和30.0%,不同期别患者生存率差异有统计学意义(χ2=10.536 1,P=0.014 5)。当以Lugano系统进行分期时Ⅰ、Ⅱ、ⅡE期和Ⅳ期患者的5年生存率分别为100.0%、100.0%、77.0%和54.7%。不同期别患者生存率差异无统计学意义(χ2=5.712 6,P=0.126 5,图3)。

图2 不同分期系统中原发性胃肠道恶性淋巴瘤患者的生存分析。TNM分期中不同期别生存曲线可以清晰区分,Lugano分期Ⅰ、Ⅱ期生存曲线重叠,而Ann Arbor分期中ⅢE、ⅣE期无法区分Figure 2Kaplan-Meier curves depicting the survival rate of patients with PGL diagnosed by different staging systems.The survival curves were correlated with the stages in the TNM system,but overlapping curves were observed in the Lugano(stagesⅠandⅡ)and Ann Arbor systems(stagesⅢE andⅣE)
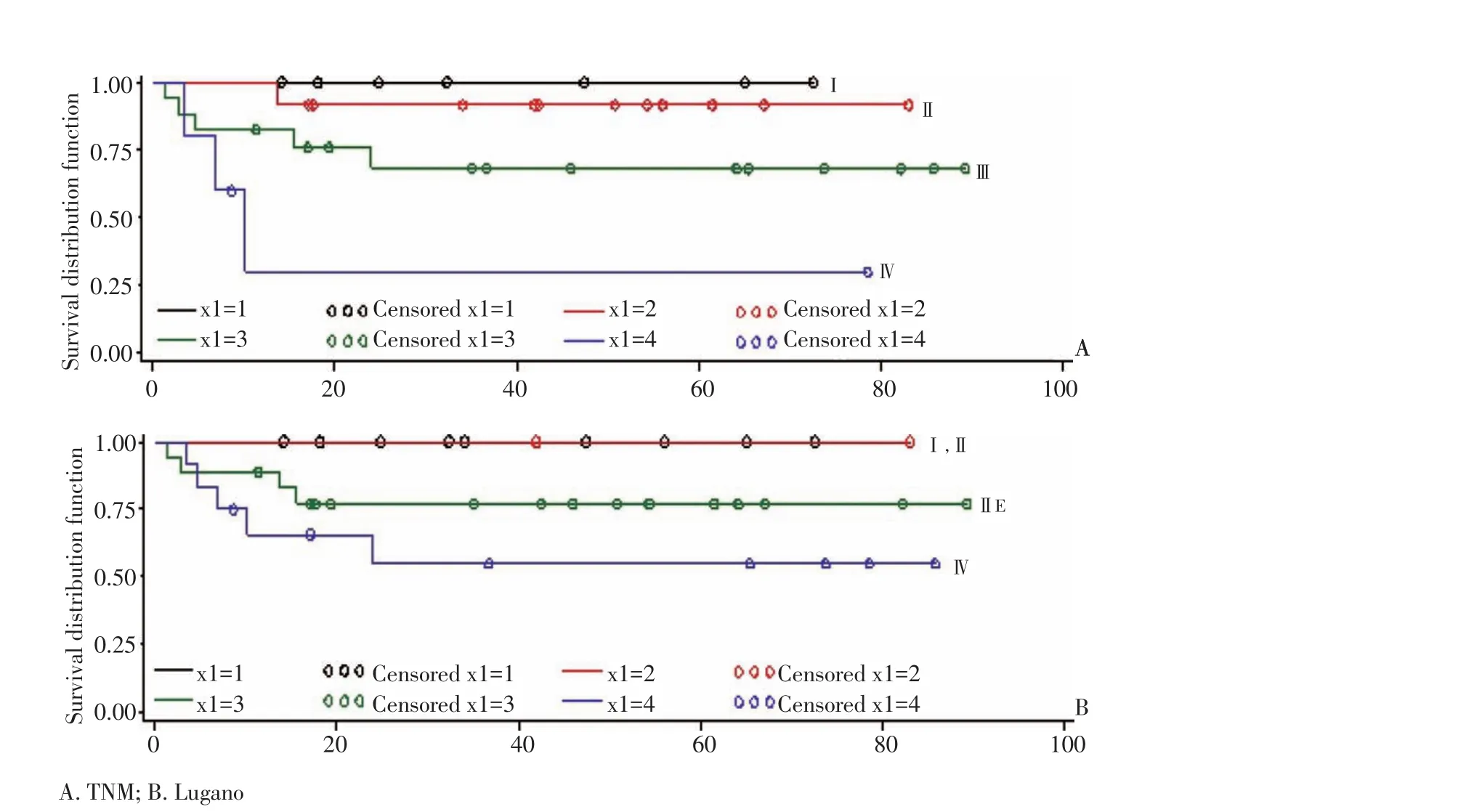
图3 不同分期系统中原发性胃肠道DLBCL患者的生存分析。TNM分期中不同期别生存曲线可以清晰区分;Lugano分期中Ⅰ、Ⅱ期生存曲线重叠,且不同期别间差异无统计学意义Figure 3Kaplan-Meier curves depicting the survival rates of patients with diffuse large B cell lymphoma diagnosed by different staging systems.The survival curves were correlated with the stages in the TNM system.Overlapping curves were observed in the Lugano system(stages I and II),but the difference was not significant
2.5肿瘤浸润深度对5年生存率的影响
采用Kaplan-Meier单因素分析方法比较TNM分期中不同T分期对患者5年生存率的影响,结果显示T1、T2、T3和T4患者的5年生存率分别为100.0%、92.3%、40.0%和69.7%(χ2=7.25,P=0.064)。进一步将T分期分为T1、T2、和T3、T4两组,结果显示T1、T2组患者的5年生存率为96.15%,而T3、T4组的5年生存率为67.92%,两组差异有统计学意义(χ2=6.893,P=0.008,图4)。
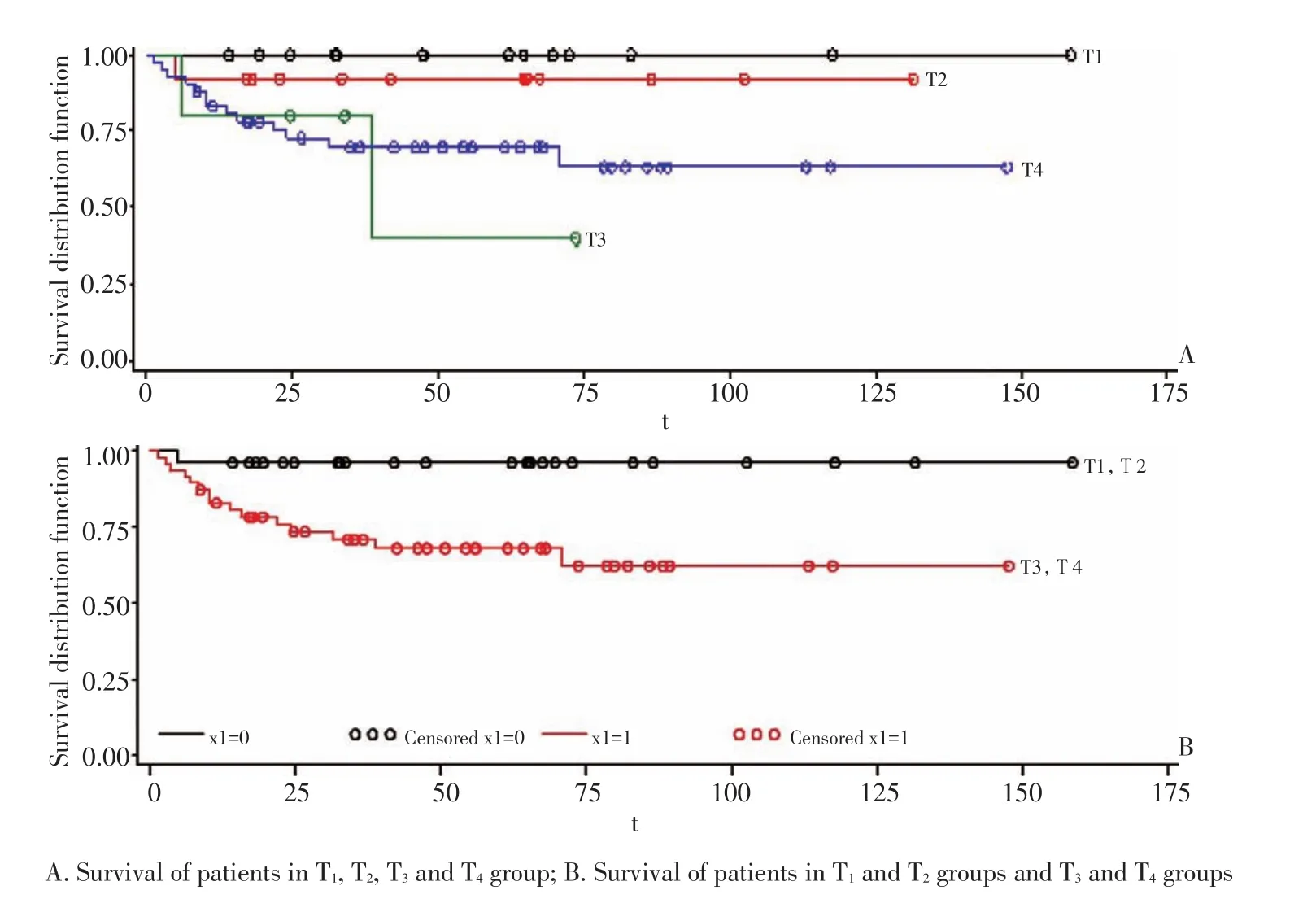
图4 不同T分期患者的Kaplan-Meier生存分析结果Figure 4Kaplan-Meier curves depicting survival rates according to different T stages
2.6Cox回归分析
为了评价原发性胃肠道恶性淋巴瘤患者生存的独立预后因子,采用Cox比例风险模型对下列协变量进行了分析,包括性别(男,女)、年龄(<60,≥60)、T分期(T1-2,T3-4)、N分期(N0,N1-3)、M分期(M0,M1)、LDH(正常,非正常)、PS评分(0-1,≥2)、病例亚型(侵袭性,惰性)、肿瘤原发部位(胃原发,非胃原发)等。结果显示在上述协变量中,只有T分期(P=0.018)和M分期(P=0.003)是原发性胃肠道恶性淋巴瘤患者生存的独立预后因素,其他协变量对生存的影响均无统计学意义。
3 讨论
目前尚无一个公认的分期系统可用于原发性胃肠道恶性淋巴瘤的诊断、治疗以及预后判断。Lugano系统分期系统目前临床上使用较多,由Rohatiner等[5]于1994年提出,其基于对Ann Arbor系统的修改,在Lugano系统中,Ann Arbor分期中的Ⅲ期已不存在,出现膈上部位淋巴结受累即作为远处转移被列入Ⅳ期。但仔细分析Lugano系统可以发现,在该分期系统中肿瘤从位于黏膜内到侵及浆膜均为Ⅰ期,出现腹腔淋巴结受侵均算为Ⅱ期而不管肿瘤负荷多少(受侵淋巴结区域或数目),肿瘤穿透浆膜而无淋巴结浸润为ⅡE期,所以有研究者认为Lugano系统可能引起更多混乱[6]。从本组73例原发性胃肠道恶性淋巴瘤患者的生存分析可以看出,虽然TNM分期和Lugano分期中不同期别患者的5年生存率之间差异具有统计学意义,但TNM分期似乎可以较Lugano分期更有效地区分不同期别患者的5年生存率。此外,为消除不同病理亚型对患者生存的影响,本研究进一步在42例DLBCL患者中比较了TNM及Lugano分期在预测患者生存中的作用,结果同样显示采用TNM分期时不同期别间的生存曲线较Lugano分期更能清晰区分不同期别患者的生存。
比较TNM分期系统与Lugano或Ann Arbor系统,可以发现主要差别在于Lugano或Ann Arbor系统未充分关注肿瘤浸润深度(T)在分期中的作用。Lugano分期中肿瘤从黏膜层、黏膜下、固有肌层到浆膜层均划为Ⅰ期,而穿透浆膜侵及周围组织或器官则为ⅡE期,而Ann Arbor系统根本未考虑肿瘤浸润深度。为了观察肿瘤浸润深度对原发性胃肠道恶性淋巴瘤患者预后的影响,本研究在73例经手术治疗的原发性胃肠道恶性淋巴瘤患者中观察了T分期对患者生存的影响。首先采用单因素分析方法比较了不同T分期患者的5年生存率,可以看出不同T分期之间(T1、T2、T3和T4)5年生存率存在一定差异(P=0.064)。如果将T1、T2与T3、T4比较,则两组间差异有显著统计学意义。
原发胃肠道恶性淋巴瘤呈现高度异质性,因此其预后因素判断中目前尚无一致的研究结果[7-9],但多项研究提示肿瘤分期是原发性胃肠道恶性淋巴瘤的独立预后因素[10-11],而在韩国的一项关于小肠弥漫大B细胞淋巴瘤的研究中只有肿瘤浸润深度(T)具有预后判断价值[12]。本研究中经Cox回归分析亦提示只有T分期和M分期是独立预后因素,可见T分期对
原发性胃肠道恶性淋巴瘤的预后有一定影响的,而在Lugano系统中将肿瘤从位于黏膜内到侵及浆膜均划为I期值得商榷。
综上所述,本研究提示WHO的TNM中的T分期及M分期在预测原发性胃肠道恶性淋巴瘤的生存中具有重要意义,TNM分期可以有效预测原发性胃肠道恶性淋巴瘤的5年生存率。鉴于本研究病例数相对较少,研究结果需在更大样本中进一步检验。
1Kobayashi Y,Hatta Y,Hojo A,et al.Long-term follow-up of localized,primary gastric diffuse large B-cell lymphoma treated with rituximab and CHOP[J].Exp Ther Med,2012,3(2):304-308.
2Koch P,del Valle F,Berdel WE,et al.Primary gastrointestinal non-Hodgkin's lymphoma:I.Anatomic and histologic distribution,clinical features,and survival data of 371 patients registered in the German Multicenter Study GIT NHL 01/92[J].J Clin Oncol,2001,19(18):3861-3873.
3Kim SJ,Choi CW,Mun YC,et al.Multicenter retrospective analysis of 581 patients with primary intestinal non-hodgkin lymphoma from the Consortium for Improving Survival of Lymphoma(CISL)[J].BMC Cancer,2011,11:321.
4Huang J,Jiang W,Xu R,et al.Primary gastric non-Hodgkin's lymphoma in Chinese patients:clinical characteristics and prognostic factors[J].BMC Cancer,2010,10:358.
5Rohatiner A,d'Amore F,Coiffier B,et al.Report on a workshop convened to discuss the pathological and staging classifications of gastrointestinal tract lymphoma[J].Ann Oncol,1994,5(5):397-400.
6Ruskoné-Fourmestraux A,Dragosics B,Morgner A,et al.Paris staging system for primary gastrointestinal lymphomas[J].Gut,2003,52(6):912-916.
7Li X,Xia B,Guo S,et al.A retrospective analysis of primary gastric diffuse large B-cell lymphoma with or without concomitant mucosa-associated lymphoid tissue(MALT)lymphoma components[J].Ann Hematol,2013,92(6):807-815
8Huang YH,Zhou DB,Duan MH,et al.Clinical characteristics of 104 patients with primary gastrointestinal non-Hodgkin lymphoma[J].Chinese Journal of Hematology,2014,35(9):791-795.[黄月华,周道斌,段明辉,等.104例原发胃肠道非霍奇金淋巴瘤患者临床特征及预后分析[J].中华血液学杂志,2014,35(9):791-795.]
9Lee HS,Park LC,Lee EM,et al.Comparison of Therapeutic Outcomes Between Surgical Resection Followed By R-CHOP and RCHOP Alone for Localized Primary Intestinal Diffuse Large B-cell Lymphoma[J].Am J Clin Oncol,2014,37(2):182-187.
10 Ding D,Pei W,Chen W,et al.Analysis of clinical characteristics,diagnosis,treatment and prognosis of 46 patients with primary gastrointestinal non-Hodgkin lymphoma[J].Mol Clin Oncol,2014,2(2):259-264.
11 Mehmet K,Sener C,Uyeturk U,et al.Treatment modalities in primary gastric lymphoma:the effect of rituximab and surgical treatment.A study by the Anatolian Society of Medical Oncology[J]. Contemp Oncol(Pozn),2014,18(4):273-278.
12 Hwang HS,Yoon DH,Suh C,et al.Intestinal Diffuse Large BCell Lymphoma:An Evaluation of Different Staging Systems[J].J Korean Med Sci,2014,29(1):53-60.
(2015-01-15收稿)
(2015-03-20修回)
(编辑:郑莉)
Comparison of TNM and Lugano staging systems in predicting 5-year survival rate of primary gastrointestinal lymphoma patients
Shujian CHANG,Xin SHI,Zhenyu XU,Quan LIU
Shujian CHANG;E-mail:changsj88265@sina.com
Objective:To assess the survival-predictive value of TNM and Lugano staging systems in patients with primary gastrointestinal lymphoma(PGL).Methods:A total of 73 patients with PGL were recruited from February 2001 to August 2013.All patients were diagnosed according to the TNM and Lugano staging systems.Five-year survival rate was used as the major clinical outcome.Survival curves were plotted using the Kaplan-Meier method and analyzed with the log-rank test.The prognostic value of different variables for clinical outcomes was assessed using the Cox multiple regression model.Results:The median follow-up time of surviving patients was 42.4 months(range:1.3-158.6 months).The estimated 5-year overall survival rate was 77.82%.When diagnosed with the TNM system,the 5-year survival rates in stagesⅠ,Ⅱ,Ⅲ,andⅣwere 100%,90.0%,67.4%,and 22.2%,respectively(χ2=17.7956,P= 0.0005).When staged by the Lugano system,the 5-year survival rates in stagesⅠ,Ⅱ,ⅡE,andⅣwere 100%,100%,70.7%,and 46.2%,respectively(χ2=15.6776,P=0.0013).Cox analysis showed that the invasion depth(T)(P=0.0181)and metastasis(M)(P= 0.0031)were covariates that were prognostically significant for the overall survival.Conclusion:The TNM staging system is more accurate than the Lugano system in predicting the 5-year survival rate of patients with PGL.
gastrointestinal lymphoma,5-year survival rate,TNM,Lugano

10.3969/j.issn.1000-8179.20150081
①江南大学附属医院(无锡市第四人民医院)肿瘤科(江苏省无锡市214062)
*本文课题受江苏省政府留学奖学金(编号:JS-2013-274)资助
常树建changsj88265@sina.com
Department of Oncology,theAffiliated Hospital of Jiangnan University(Wuxi No.4 People's Hospital),Wuxi 214062,China
This work was supported by the fund of Jiangsu Government Scholarship for Overseas Studies(No.JS-2013-274)
常树建专业方向为消化道肿瘤的诊断与治疗。
E-mail:changsj88265@sina.com
