胆囊息肉并发胆囊结石行腹腔镜联合胆道镜治疗的临床效果及安全性分析
2015-10-21柯昌松
柯昌松
胆囊息肉并发胆囊结石行腹腔镜联合胆道镜治疗的临床效果及安全性分析
柯昌松
目的探究腹腔镜联合胆道镜治疗胆囊息肉并发胆囊结石的临床疗效及安全性,为该类疾病建立优化治疗方案奠定基础。方法回顾性分析我院普外科于2010年3月至2014年12月收治的72例胆囊息肉并发胆囊结石患者,按不同治疗方案,分为研究组(n=40)和对照组(n=32)。其中对照组行腹腔镜胆囊切除术,研究组行腹腔镜联合胆道镜治疗方案。记录两组患者手术基本情况、术后预后情况、术后7 d并发症发生率以及术后6个月内复发率情况。结果两组手术时间差异无统计学意义(P>0.05);研究组术中出血量、下床活动时间、首次肛门排气时间、术后住院时间均少于对照组(P<0.05)。研究组术后并发症发生率为2.5%(1/40),对照组术后并发症发生率为25.0%(8/32),差异有统计学意义(P<0.05)。研究组患者病情复发率为2.5%(1/40),对照组为21.9%(7/32),差异有统计学意义(P<0.05)。结论腹腔镜联合胆道镜治疗胆囊息肉并发胆囊结石,相较于腹腔镜胆囊切除手术方案,能有效减轻手术创面,促进病情康复,且能降低并发症发生率及复发率,在临床上可以考虑该方案作为该病的治疗备选方案之一。
胆囊息肉;胆囊结石;腹腔镜;胆道镜;临床疗效
近年来随着仪器设备和医疗技术的进步,胆囊息肉与胆囊结石的确诊率不断提高[1],虽然90%以上检出者均为良性胆道疾病,但若任其病情发展,则可演变为恶性胆囊肿瘤,对患者生命安全造成极大威胁[2]。目前该病治疗以传统的胆囊切除术为主,但由于胆囊切除所致胆汁贮备不足,会引起消化不良症状的出现,这将降低患者生活质量[3]。故有学者开始尝试一项微创、保胆的治疗设想,即借助腹腔镜联合胆道镜开展取结石及摘息肉术[4]。该方案既能有效保护有功能的胆囊,又能快速达到剔除息肉、取出结石的成效,且借助微创理念能尽量降低机体受损程度[5]。上述两种手术方案目前在我院均有开展,笔者拟采取回顾性分析的方法,分析传统切除胆囊术式与内镜不切除胆囊术式对这类疾病的临床疗效差异,以丰富临床数据。现报道如下。
资料和方法
一、一般资料
选取我院普外科于2010年3月至2014年12月收治的72例胆囊息肉并发胆囊结石患者。所有患者入院就诊当日均经胆道B超、CT及X片检查,确诊为胆囊息肉并发胆囊结石,诊断参照人卫第7版《外科学》教材中关于该病诊断标准。纳入标准:患者心、肝、肾经各项生化常规检查后,均无异常;无沟通障碍及意识模糊者;无自身免疫系统疾病;无溶凝血功能异常者;无手术治疗禁忌症者;对本次研究内容熟悉并同意签署知情同意书。本次研究均经本院伦理委员会审核通过。根据两组患者所接受的手术方式进行分组,其中研究组采取腹腔镜联合胆道镜治疗方案,共40例;对照组采取腹腔镜胆囊切除术式,共32例。两组患者性别、年龄、病程、息肉数目、胆囊功能状况及并发基础疾病方面经统计学分析后,无显著性差异(P>0.05),具有可比性,见表1。
二、方法
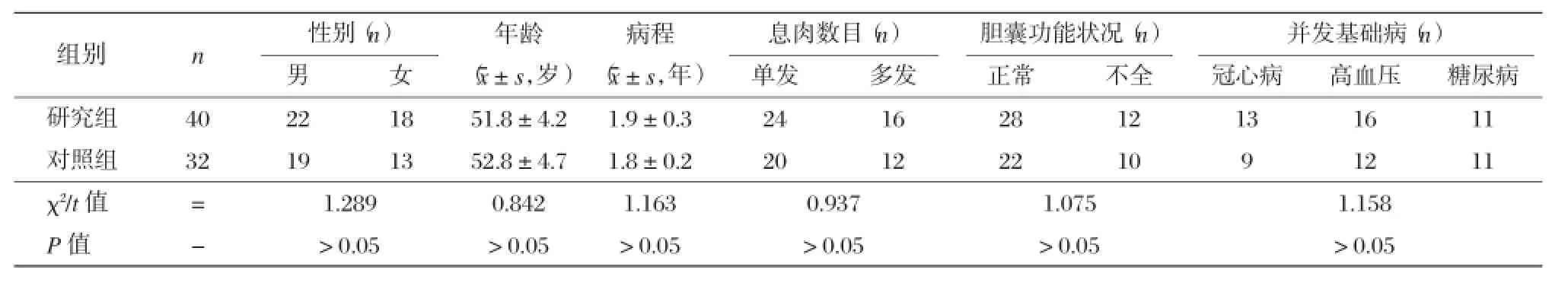
表1 两组患者基线资料比较
1.对照组
本组患者在全身麻醉下按照常规的腹腔镜胆囊切除术:术前留置导尿管,采用气管插管全身麻醉,患者取仰卧位,常规体位及气腹,选择脐正下方约1 cm处作约10 mm弧形切口,插入气腹针,建立人工气腹,压力约为10~12 mmHg,置入腹腔镜,在腹腔镜视野的监控下在患者的剑突和右侧肋缘下作切口,放入手术器械,分离并显露胆总管和胆囊后,辨清“三管一壶腹”关系后切除胆囊,止血。在确保无胆漏和渗血后,放出CO2,然后用生理盐水冲洗腹腔,放置引流管并缝合切口。
2.研究组
本组患者行腹腔镜联合胆道镜术式展开治疗。具体操作步骤为:给患者安置仰卧位,在其肚脐孔上缘切一2 cm左右的弧形切口,并将气腹针置入切口后,再往其孔中注入一定量的CO2气体,使腹内压持续维持在10~12 mmHg。然后,再向其中置入10 mm套管针,再将腹腔镜置入后探查肝脏左右叶大体情况以及胆囊外观、粘连度以及周边的血运情况,进而决定是否保留胆囊。借助腹腔镜的引导,能帮助主刀医生了解胆囊部位的术野情况,准确定位上腹部并在胆囊底部切一小口,规格为1.5 cm×1.5 cm,如果胆囊周边不存在粘连且壁囊光滑完整,则可将胆囊底部缝合两针后再行牵引处理,并从右上腹切口部位提出胆囊,于底部处再切一直径为1.0 cm的小口,采用缝线悬吊胆囊壁,同时还需置入胆道镜中,冲洗胆囊内胆汁。此时,采取胆道镜钳夹出胆囊息肉,并行冰冻处理,送至检验科活检。对于胆囊结石可采用取石篮套进行取石处理,对于体积较小无法用取石篮取出的细小颗粒,可借助生理盐水溶液将其冲出胆道;对于体积较大的结石,应将胆囊挪至腹壁穿刺部位,待将胆囊切开后,利用吸引器吸出胆汁直至胆囊塌陷后再取出结石。最后,再利用胆道镜多次反复检查以确保息肉已被全部切除,且不残存任何结石,并反复冲洗探查确认无活动性出血,则术毕。
三、观察项目
①记录两组患者手术基本情况及术后康复状况,内容主要涉及手术时间、术中出血量、下床活动时间、首次肛门排气时间及术后住院时间。②记录两组患者术后7 d内并发症发生率。③对两组患者展开为期6个月的追踪随访,每隔3个月行一次胆囊B超及CT检查,记录胆囊结石及胆囊息肉复发率。
四、统计学方法
利用SPSS19.0软件录入数据并行统计处理,其中连续型资料以x±s作为统计描述,组间比较采取两独立样本t检验;离散型资料以率作为统计描述,采取字2检验。P<0.05说明差异有统计学意义。
结果
一、两组患者手术基本情况及术后康复状况对比
两组手术时间差异无统计学意义(P>0.05);研究组术中出血量、下床活动时间、首次肛门排气时间、术后住院时间均短于对照组(P<0.05),见表2。
表2 两组患者手术基本情况及术后康复状况对比
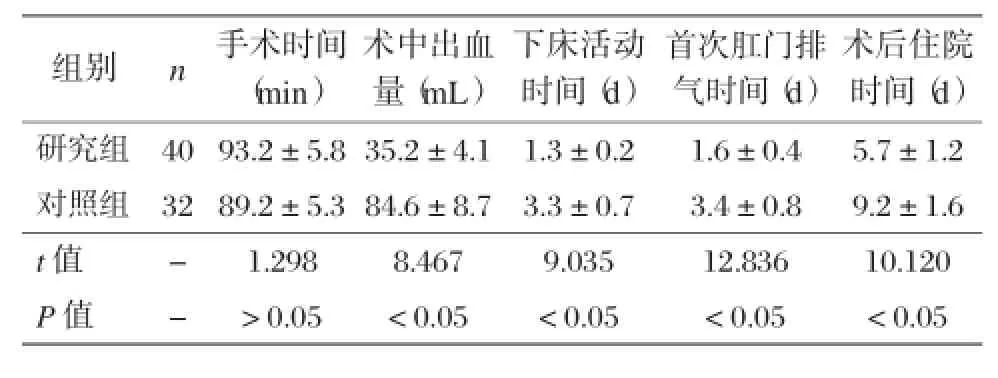
表2 两组患者手术基本情况及术后康复状况对比
下床活动时间(d)组别n手术时间(min)术中出血量(mL)首次肛门排气时间(d)术后住院时间(d)研究组40 93.2±5.8 35.2±4.11.3±0.21.6±0.45.7±1.2对照组32 89.2±5.3 84.6±8.73.3±0.73.4±0.89.2±1.6 t值-1.2988.4679.03512.83610.120 P值->0.05<0.05<0.05<0.05<0.05
二、两组患者术后并发症发生率及复发率比较
研究组术后并发症发生率为2.5%(1/40),对照组术后并发症发生率为25.0%(8/32),差异有统计学意义(P<0.05)。研究组患者病情复发率为2.5%(1/40),对照组为21.9%(7/ 32),差异有统计学意义(P<0.05),见表3。
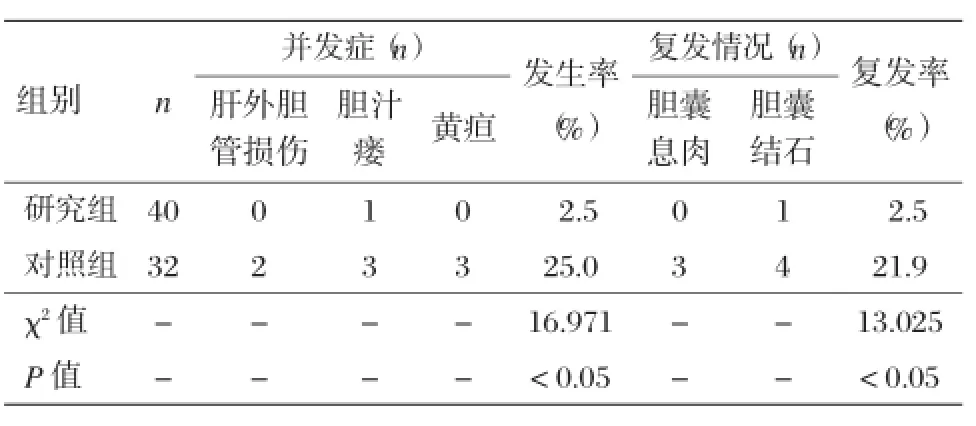
表3 两组术后并发症及复发情况比较(n)
讨论
近年来随着人们生活习惯的改变,富含蛋白质及脂质的饮食成为人们的主要食物来源,从而易于导致胆囊结石以及息肉的发生[6]。这类患者在临床上可表现出上腹部疼痛、黄疸以及消化不良等症状,不仅影响患者的正常生活与工作,更会增加胆囊癌的诱发风险[7]。由于胆囊结石与胆囊息肉在临床上常并发出现,这亦给治疗增加了一定难度,传统的治疗方案主要涉及开腹胆囊切除以及胆总管切开取石术,这不仅导致手术切口范围较大,更是会增加切口感染风险,而对于高龄人群可能无法耐受手术而被迫采取保守治疗[8]。但随着仪器设备在临床上的普及以及操作技术的日益娴熟,近年来,国内有专家开始将腹腔镜联合胆道镜技术应用于胆囊疾病的临床诊治,该方案在结石清除率方面高达95%左右,与传统的开腹取石术达到相似的疗效[9]。笔者拟设计本次对照研究,旨在进一步深入剖析这2类手术方案所呈现的疗效差异,并积累临床经验。
研究结果显示,研究组术中出血量、下床活动时间、首次肛门排气时间、术后住院时间均少于对照组(P<0.05),这表明腹腔镜联合胆道镜治疗胆囊息肉并发结石者相较于传统的开腹手术,能有效减少手术创面,并利于患者的康复。利用腹腔镜联合胆道镜开展手术,正是基于其微创性,能减少手术对腹壁肌层的创伤性,这在一定程度上能减轻患者生理痛感,缩短术后下床活动时间[10]。另外,相较于开腹手术而言,内镜治疗能有效减少腹腔内脏器与外界接触范围,同时通过仪器设备全程对病变胆囊进行处理,能避免手部对肠道的直接干扰,这在一定程度上可降低肠粘连发生率,利于肠蠕动及早恢复正常,促进肛门排气[11]。由于研究组患者手术创口范围明显减小,肛门排气时间缩短,能促进患者病情早日康复,进而缩短住院时间,节省医疗花费[12]。另外,就两组患者术后近期不良事件发生情况进行观察,发现研究组并发症发生率低于对照组,差异有统计学意义(P<0.05)。腹腔镜联合胆道镜治疗与传统术式相比,不需要对胆囊三角区进行直接剥离,这能有效降低胆管损伤以及诱发胆道大出血的风险[13]。另外,通过术中辅助应用胆道镜,可使主刀医生能在直视状态下对病变胆囊进行操作处理,这亦能降低较小息肉以及结石的遗漏,能明显提高手术成效[14]。再加上内镜手术有效保留了患者原有的胆囊生理功能状态,这亦能降低消化不良以及上腹部不适等症状的发生率,且能使患者获得生理、心理功能的舒适度,避免因自身胆囊切除而引发的焦虑及抑郁情绪[15]。正是基于内镜手术治疗过程中的直观性以及操作彻底性,进而可降低息肉及结石复发几率[16]。
内镜下行保胆治疗术式的适应症包含如下几方面[17]:①胆囊息肉的病理性质为良性;②胆囊息肉的直径一般≤10 mm,且胆囊各项功能状况良好;③胆囊不存在活动性出血以及急性炎症者;④胆囊息肉或结石可被彻底切除或取净,且需对切除标本行快速病理诊断,若一旦检查为恶性组织,则需立即行根治术处理。
综上所述,胆囊息肉并发胆囊结石患者,开展腹腔镜联合胆道镜治疗相较于传统开腹胆囊切除术,能有效降低并发症发生率及复发率,且能改善病情预后,值得在临床上进一步推广应用。
1Kameyama N,Miyata R,Tomita M,et al.Tips for single-port laparoscopic cholecystectomy.J Hepatobiliary Pancreat Sci,2014,21(7):48-52.
2Szijártó A,Lévay B,Kupcsulik P.Unusual consequences of′incomplete′laparoscopic cholecystectomy.Eur J Gastroenterol Hepatol,2014,26(3):357-360.
3王帅,秦鸣放.经脐单孔腹腔镜胆囊切除术治疗单纯胆囊结石、胆囊息肉临床观察.山东医药,2012,52(30):78-79.
4Bansal VK,Misra MC,Rajan K,et al.Single-stage laparoscopic common bile duct exploration and cholecystectomy versus twostage endoscopic stone extraction followed by laparoscopic cholecystectomy for patients with concomitant gallbladder stones and common bile duct stones:a randomized controlled trial.Surg Endosc,2014,28(3):875-885.
5张勇,冯宪光,周敬强,等.腹腔镜联合胆道镜实施保胆手术446例.山东医药,2014,54(7):83-84,96.
6Bencini L,Tommasi C,Manetti R,et al.Modern approach to cholecysto-choledocholithiasis.World J Gastrointest Endosc,2014,6(2):32-40.
7Tan YY,Zhao G,Wang D,et al.A New Strategy of Minimally Invasive Surgery for Cholecystolithiasis:Calculi Removal and Gallbladder Preservation.Dig Surg,2014,30(4-6):466-471.
8陈泽华,王学良,邓骏,等.腹腔镜保胆取石取息肉术手术方法适应症的临床研究.河北医学,2014,20(12):1994-1995.
9李艳兵,朱红霞,满泉,等.双镜联合保胆术治疗胆囊结石并胆囊息肉的临床价值.河北医药,2012,34(10):1543-1543.
10 Liverani A,Muroni M,Santi F,et al.One-step laparoscopic and endoscopic treatment of gallbladder and common bile duct stones:our experience of the last 9 years in a retrospective study.Am Surg,2013,79(12):1243-1247.
11 Vecchio R,Intagliata E,Ferla F,et al.Laparoscopic splenectomy in patients with hereditary spherocytosis:report on 12 consecutive cases.Updates Surg,2013,65(4):277-281.
12 Matłok M,Migaczewski M,Major P,et al.Laparoscopic cholecystectomy in the treatment of gallbladder polypoid lesions--15 years of experience.Pol Przegl Chir,2013,85(11):625-629.
13耿良元,白剑峰,孙跃明,等.单切口与传统腹腔镜胆囊切除术的随机对比研究.腹腔镜外科杂志,2012,17(3):173-176.
14胡余杰,郭定炯.腹腔镜联合胆道镜微创保胆治疗胆囊结石及胆囊息肉疗效分析.浙江医学,2013,35(19):1763-1764.
15 Lu J Xiong XZ,Cheng Y,et al.One-stage versus two-stage management for concomitant gallbladder stones and common bile duct stones in patients with obstructive jaundice.Am Surg,2013,79(11):1142-1148.
16 D′Antonio D,Franzato B,Fusco G,et al.Double incision laparoscopic cholecystectomy(DILC)with routinary intra-operative cholangiography(IOC):Less trauma,same safety.Report on 30 consecutive non-selected cases.Updates Surg,2013,65(2):109-114.
17郝芳,秦鸣放,李宁,等.腹腔镜胃底折叠术联合胆囊切除术治疗反流性食管炎合并胆囊结石、胆囊息肉27例.山东医药,2013,53(18):38-40.
2015-03-25)
(本文编辑:何美蓉)
10.3969/j.issn.1672-2159.2015.04.041
435200湖北省阳新县人民医院
