大承气汤治疗出血性脑卒中患者胃动力不足临床观察
2015-10-18吴来德戴金军姜洪顺
吴来德,戴金军,姜洪顺
衢州市中医医院,浙江 衢州 324002
大承气汤治疗出血性脑卒中患者胃动力不足临床观察
吴来德,戴金军,姜洪顺
衢州市中医医院,浙江 衢州 324002
目的:观察大承气汤治疗出血性脑卒中患者胃动力不足的临床疗效。方法:将出血性脑卒中患者70例随机分为2组各35例,对照组仅行常规西医内科治疗;观察组在对照组的基础上予大承气汤内服,治疗5天后观察对比2组临床疗效及胃肠衰竭、肠麻痹缓解、72 h肠鸣音恢复,胃液pH、血浆肿瘤坏死因子-α(TNF-α)、白细胞介素6(IL-6)水平变化。结果:总有效率观察组为94.3%,对照组为68.6%,2组比较,差异有统计学意义(P<0.05)。观察组胃肠衰竭发生率明显低于对照组,肠麻痹缓解率、72 h肠鸣音恢复率均高于对照组,差异均有统计学意义(P<0.05)。治疗后观察组胃液pH值明显高于对照组,血浆TNF-α、IL-6水平明显低于对照组,差异均有统计学意义(P<0.05)。结论:大承气汤能够有效促进出血性脑卒中患者胃动力恢复,具有一定的临床应用价值。
出血性脑卒中;胃肠动力;中西医结合疗法;大承气汤
出血性脑卒中指非外伤性脑实质内血管破裂出血导致的脑卒中,发病率、致死率、致残率均较高[1],且出血量多,血块占位效应易导致脑实质及中枢神经系统功能损伤,故常合并胃动力缺乏、吞咽功能障碍等症状,这可能严重影响患者营养供给,使治疗效果欠佳。既往临床多用西药促进胃动力恢复或行静脉营养支持治疗,效果不一。临床中笔者在西医常规治疗的基础上,加用大承气汤,效果确切,结果报道如下。
1 临床资料
1.1 一般资料 观察病例均为2013年1月—2014年12月间在本院神经外科住院的出血性脑卒中患者共70例,其入院行螺旋CT、MRI等检查确诊,格拉斯哥昏迷评分(GCS)5~8分。按随机数字表法分为2组。观察35例,男21例,女14例;年龄33~81岁,平均(67.3±7.3)岁;蛛网膜下腔出血22例,脑出血13例;发病至住院时间不超过24 h,平均(10.3± 2.0)h;合并糖尿病6例,心脏疾病8例,血脂异常19例,高血压23例。对照组35例,男22例,女13例;年龄35~86岁,平均(66.9±6.4)岁;蛛网膜下腔出血24例,脑出血11例;发病至住院时间不超过24 h,平均(10.2±1.8)h;合并糖尿病7例,心脏疾病9例,血脂异常18例,高血压22例。2组一般资料比较,差异无统计学意义(P<0.05),具有可比性。
1.2 病例选择 西医诊断符合《脑梗死和脑出血中西医结合诊断标准(试行)》[2]中脑出血相关标准。中医诊断符合《中风病中医诊断、疗效评定标准》[3]中出血性中风病标准,且辨为阳明腑实证,或热结旁流证。本研究已获得医院伦理委员会批准,患者或其家属知情同意。
1.3 排除标准 ①实质性器官功能障碍患者;②合并高血压、糖尿病、凝血功能障碍患者;③其他类型脑卒中患者;④入院24 h内死亡患者;⑤由脑外伤、脑肿瘤、血管病、血管畸形导致的出血性脑卒中。
2 治疗方法
2.1 对照组 予甘露醇脱水降颅压,控制血压,积极应用抗生素、H2受体阻滞剂,维持酸碱水电平衡,应用质子泵抑制剂,行营养支持及并发症防治等常规西医内科治疗措施。发病第1天留置鼻胃管。持续治疗5天。
2.2 观察组 在对照组基础上联合大承气汤治疗。处方:厚朴24 g,大黄、枳实各12 g,芒硝9 g。每天1剂,常规水煎取汁150 m L,分2次经鼻胃管注入,夹闭30 m in后开放。患者持续治疗5天。
3 观察指标与统计学方法
3.1 观察指标 治疗5天后观察2组临床疗效;统计治疗期间胃肠衰竭、肠麻痹缓解及72 h肠鸣音恢复情况,其中肠鸣音变化指肠鸣音>3~4次/m in;吸出胃液检测pH值;采集血浆标本,行酶联免疫吸附试验检测血浆肿瘤坏死因子-α (TNF-α)、白介素细胞6(IL-6)水平。
3.2 统计学方法 应用SPSS19.0软件处理数据,计量资料以±s)表示,行t检验;计数资料计算百分率,行χ2检验。
4 疗效标准与治疗结果
4.1 疗效标准 显效:未见食管反流、餐后饱胀不适,恶心嗳气等胃动力缺乏症状消失;有效:未见食管反流、餐后饱胀不适,具备较轻胃动力缺乏症状,首次排便时间不超过2天;无效:出现食管反力及餐后饱胀不适,胃动力缺乏症状明显,首次排便时间超过2天。
4.2 2组临床疗效比较 见表1。总有效率观察组为94.3%,对照组为68.6%,2组比较,差异有统计学意义(P<0.05)。

表1 2组临床疗效比较 例(%)
4.3 2组相关并发症及72 h肠鸣音恢复情况比较 见表2。观察组胃肠衰竭发生率明显低于对照组,肠麻痹缓解率、72 h肠鸣音恢复率均高于对照组,差异均有统计学意义(P<0.05)。
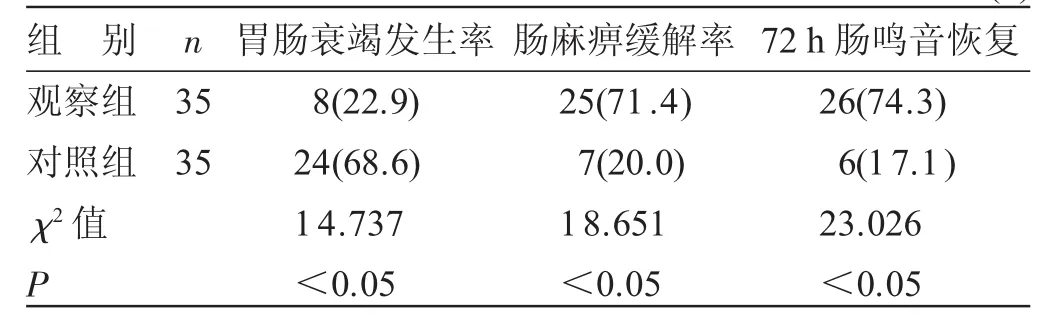
表2 2组相关并发症及72 h肠鸣音恢复情况比较 例(%)
4.4 2组治疗前后实验室检测指标比较 见表3。治疗后观察组胃液pH明显高于对照组,血浆TNF-α、IL-6水平明显低于对照组,差异均有统计学意义(P<0.05)。
表3 2组治疗前后实验室检测指标比较(±s)

表3 2组治疗前后实验室检测指标比较(±s)
组 别n 胃液pH 血浆TNF-α(pg/mL) 血浆IL-6(pg/mL)观察组对照组t值P 35 35治疗前1.82±0.22 1.77±0.31 0.778 >0.05治疗后4.32±0.73 1.71±0.41 18.442 <0.001治疗前0.62±0.07 0.61±0.07 0.598 >0.05治疗后0.48±0.01 0.58±0.02 -26.458 <0.001治疗前107.51±31.14 107.81±41.58 -0.034 >0.05治疗后65.58±8.31 95.33±11.21 -12.613 <0.001
5 讨论
出血性脑卒中所致缺血-再灌注应激可导致毛细血管微循环障碍,使组织缺血缺氧,极易累及胃肠道,可导致胃肠道动力不足,进而引发肠道黏膜屏障功能损伤、细菌移位、饮养不良、多器官功能障碍等严重并发症。因此,临床强调积极防治出血性脑卒中后胃肠衰竭,现代医学多以抑酸、促胃动力、营养支持治疗为主,然而抑酸剂可导致胃pH异常升高,反而可能促进细菌过度繁殖,加剧多器官功能障碍;单纯促胃动力及营养支持则难以从根本上解决胃动力不足问题。
出血性脑卒中导致胃动力不足的主要病机为阳明腑实,即外部燥热之邪侵入肠道,与肠中糟粕相结合,形成燥屎,内停于肠胃,致腑气上冲巅顶导致。大承气汤出自《伤寒论》,为治疗阳明腑实证的名方,由大黄、厚朴、枳实、芒硝等组成,有“通里攻下、破痞除满”之效。大承气汤水煎液经胃管直接作用于胃肠道,泻下行气并重,能够发挥促胃动力恢复效果[4]。而药理学研究表明,大黄富含大黄酸、大黄素,前者有一定降血脂、抗氧化作用,有助于解除肠麻痹[5];后者的抗炎作用已被证实有助于减轻急性坏死性胰腺炎的病理损伤;且大黄中的番泻苷A还能够直接作用于肠壁,发挥促大肠蠕动的作用。基于上述结论,可以推测从中医及西医角度看,大承气汤均有助于促进脑卒中患者胃动力恢复。
本次观察结果表明,观察组胃肠动力恢复总有效率高达94.3%,且治疗期间仅有8例患者出现胃肠衰竭,中毒性肠麻痹的恢复率明显高于对照组,且72 h肠鸣音恢复率亦高于对照组。这说明观察组胃肠动力恢复情况明显优于对照组。从现代医学角度看,观察组胃液pH在治疗后明显高于对照组,该指标下降可预测胃肠黏膜缺血,当胃液pH>3.5时,胃酸分泌受到一定抑制,能够防止上消化道出血,这说明大承气汤还有助于合理抑酸;同时,其对炎性因子,如TNF-α及IL-6等有一定抑制作用,这提示观察组细胞内环境更稳定,间质性水肿、微血栓形成等病理性改变出现率更低,这对促进胃肠动力恢复亦有积极意义。
综上所示,出血性脑卒中可能导致胃肠动力不足,进而引发严重并发症,行大承气汤内服有助于恢复胃动力,其机制可能与药理成分的促胃肠蠕动、抗炎抗菌等有关。
[1]汪泳,张方信,刘鑫,等.脑卒中急性期胃肠功能紊乱的相关危险因素分析[J].世界中西医结合杂志,2013,8 (6):594-596.
[2]中国中西医结合学会神经科专业委员会.脑梗死和脑出血中西医结合诊断标准(试行)[J].中国中西医结合杂志,2006,26(10):948-949.
[3]中华全国中医学会内科学会.中风病中医诊断、疗效评定标准[J].中国医药学报,1986,1(1):56-57.
[4]赵耀东,罗素菜,杜伟锋,等.大承气汤治疗便秘的实验研究[J].中国实验方剂学杂志,2013,19(6):246-248.
[5]韩刚,唐丽源,索炜,等.大黄酸固体分散体的制备及对大鼠血脂的影响[J].中国生化药物杂志,2012,33 (4):408-410.
(责任编辑:冯天保)
R743.3
A
0256-7415(2015)12-0029-03
10.13457/j.cnki.jncm.2015.12.013
2015-08-26
吴来德(1970-),男,副主任医师,研究方向:神经外科学。
