急性胃扩张致门静脉大量积气1例
2015-10-17杨俊明王福平昆明医科大学第六附属医院重症医学科云南玉溪653100
杨俊明,王福平(昆明医科大学第六附属医院重症医学科,云南 玉溪 653100)
◁病例报告▷
急性胃扩张致门静脉大量积气1例
杨俊明,王福平(昆明医科大学第六附属医院重症医学科,云南 玉溪653100)
胃扩张;门静脉;体层摄影术,螺旋计算机
病例男,27岁,既往有十二指肠溃疡和反复呕吐病史。本次因暴饮暴食和大量饮酒后出现腹胀、频繁呕吐和呕血入我院。查体:脉搏:118次/分,呼吸:17次/分,血压:108/60mmHg (1 mmHg=0.133 kPa),嗜睡状态,重度贫血貌。腹膨隆,可见胃型,胃扩张达脐平面,无明显压痛及反跳痛,肝区无叩痛,肠鸣音存在。实验室检查:血常规提示重度贫血(Hb 42g/L,Hct 0.153L/L),腹部CT平扫提示胃腔明显积气积液扩张,下缘达双侧髂骨翼平面,胃壁大量积气,肝内门静脉大量积气(图1)。诊断为:低血容量性休克、上消化道大出血、急性胃扩张、门静脉积气。予液体复苏、输血、胃肠减压等保守治疗。病情稳定后行胃镜示胃底、胃体黏膜充血,黏膜增厚,胃角、胃窦黏膜充血,见大片状浅溃疡,幽门变形,黏膜充血,十二指肠球部球腔狭窄,窥镜不能通过。胃黏膜病检是黏膜不典型增生。3天后因幽门梗阻和胃黏膜不典型增生行胃大部切除及胃空肠吻合术。术后5天复查腹部CT平扫示肝门静脉气体完全吸收(图2)。术后1周康复出院。

图1 腹部CT平扫(非增强扫描)示门静脉大量积气(箭头)和胃壁积气(三角形)。
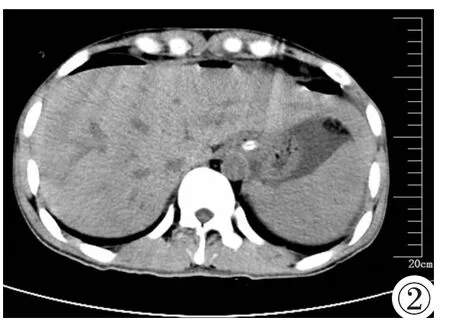
图2 术后复查腹部CT平扫(非增强扫描)示门静脉积气完全吸收。
讨论门静脉积气(HPVG)是临床上一种比较少见的影像学表现,最早由Wolfe和Evens等在坏死性小肠结肠炎的新生儿的腹部X片中发现和报道[1]。在腹部X片下门静脉积气表现为肝包膜下2 cm内离心分布的小梁状、分枝状低密度气体影。但腹部平片诊断门静脉积气敏感度不高,在气体较少时容易漏诊[2]。腹部超声诊断门静脉积气敏感度高,表现为门静脉内随血液流动的气泡强回声,肝脏实质内边界不清,片状、条状的强回声,特别是肝脏的腹侧部分[3-4]。但腹部超声不容易发现门静脉积气的病因,并且与操作者经验有关。腹部CT(平扫)诊断门静脉积气和超声敏感度相当,并且有助于发现门静脉积气的病因,被认为是最佳的诊断手段。在腹部CT(平扫)上表现为肝内密度减低的管状影,延续或局限于肝包膜下2 cm内[2,5]。门静脉积气需要和胆道积气相鉴别,因门静脉血流是从中心流向肝外周,所以气体聚集多聚集在肝包膜下2 cm内,气体相对分布于外周;胆道积气则恰好相反,因为胆汁是从外周流向中心,所以气体一般聚集在中心[6]。
早期门静脉积气通常被认为是肠系膜血管闭塞、肠道缺血坏死的影像征象,常需要急诊手术治疗,预示临床结局凶险。随着腹部超声和CT在临床的广泛应用,发现很多非肠道缺血的病因也可导致短暂的门静脉积气,如急性胃扩张、胃溃疡、幽门梗阻、溃疡性结肠炎、克罗恩病、内镜检查、腹部外伤以及医源性因素等[7]。Liebman等将气体进入门静脉系统的机制总结为两类:①肠道缺血导致黏膜上皮屏障破坏,气体进入肠道毛细血管进而进入门静脉;②胃肠道腔内压力过高导致黏膜破坏,气体进入肠道毛细血管[8]。本例患者门静脉积气原因属于后者。
HPVG的临床处理应视病因而定。Nelson[9]总结了门静脉积气的临床处理的“ABC”分级处理原则:①如果起病急、临床症状重,CT提示合并肠缺血、肠坏死征象,此类患者死亡率可高达75%,应积极处理,急诊剖腹探查;②如果起病较缓,临床症状相对较轻,此类患者死亡率在20%~30%,可以先予密切观察处理,必要时外科处理;③如果仅有门静脉积气而没有紧急情况,或者术后门静脉积气,与禁食、胃肠减压等保守治疗即可。本例患者大量门静脉积气由急性胃扩张导致,无急诊外科干预指征,经保守治疗后病情稳定,后面手术是因为幽门梗阻和胃黏膜不典型增生,而不是因为门静脉积气。
总之,HPVG作为一种影像学表现可以由多种病因导致,影像学上发现HPVG并不一定意味着病情危重,需要紧急处理,应积极寻找病因,根据病因选择治疗方案。腹部CT(平扫)诊断HPVG敏感度高,还有助于发现病因,是最佳诊断手段。
[1]Wolfe JN,Evans WA.Gas in the portal veins of the liver in infants;a roentgenographic demonstration with postmortem anatomical correlation[J].Am J Roentgenol Rad Ther Nucl Med,1955,74(3):486-488.
[2]Abboud B,EL Hachem J,Yazbeck T,et al.Hepatic portal venous gas:physiopathology,etiology,prognosis and treatment[J].World J Gastroenterol,2009,15(29):3585.
[3]Pan HB,Huang JS,Yang TL,et al.Hepatic portal venous gas in ultrasonogram-benign or noxious[J].Ultras Med Biol,2007,33(8):1179-1183.
[4]李林,王世城,裴广华,等.门静脉积气的超声表现和临床意义[J].临床儿科杂志,2008,26(7):621-623.
[5]王晓东,刘洋,徐刚.门静脉积气的CT影像表现及临床意义[J].中国医疗前沿,2012,7(9):67.
[6]刘灵军,于洋,李肖.门静脉积气临床与影像学研究进展[J].中华临床医师杂志,2011,23:7061-7063.
[7]Kinoshita H,Shinozaki M,Tanimura H,et al.Clinical features and management of hepatic portal venous gas:four case reports and cumulative review of the literature[J].Arch Surg,2001,136 (12):1410-1414.
[8]Liebman PR,Patten MT,Manny J,et al.Hepatic-portal venous gas in adults:etiology,pathophysiology and clinical significance [J].Ann Surg,1978,187(3):281-287.
[9]Nelson AL,Millington TM,SahaniI D,et al.Hepatic portal venous gas:the ABCs of management[J].Arch Surg,2009,144(6):575-581.
M assive hepatic portal venous gas due to acute gastric dilatation:report of one case
YANG Jun-ming,WANG Fu-ping
(Intensive Care Unit of the Sixth Affiliated Hospital of Kunming Medical University,Yuxi Yunnan 653100,China)
R656;R814.42
B
1008-1062(2015)01-0069-02
2014-08-12;
2014-09-24
杨俊明(1974-),男,云南玉溪人,主治医师。
王福平,昆明医科大学附属第六医院重症医学科,653100。
