中枢神经系统用药与老年人跌倒风险的相关性研究
2015-10-16董文伟
刘 青,董文伟
0 引言
跌倒在老年人群中很常见,社区居民中65岁以上老年人群跌倒的发生率为28% ~35%,在75岁以上老年人群中的发生率可高达42%[1-2]。有研究表明,约40% ~60%的老年人跌倒会导致损伤,其中30% ~50%为轻伤,10% ~15%为较重的外伤,约5% ~10%会导致骨折,有1% ~2%是髋部骨折[3]。因此,老年人跌倒已成为一个严重影响其生活及生存质量的公众健康问题。
老年人跌倒可以由年龄、肌力下降、视力下降、体重指数下降、慢性骨骼肌疼痛、环境因素、用药等引起[4]。目前,国内尚没有大量流行病学数据表明中枢神经性药物与老年人群跌倒风险有关[5]。本研究目的在于明确中枢神经性药物与老年人跌倒风险的相关性。
1 方法
1.1 研究对象 在本社区登记在册的60~75岁的老年居民共有8 861人,笔者通过邮寄问卷的形式邀请其参加本研究。参与者需要填写的问卷信息包括过去1年里的跌倒史和用药情况。其中有4 696份问卷被完整收回,回收率为53%。
1.2 药物分类 中枢神经性药物被分为以下几类:抗抑郁药、抗精神病药、抗焦虑药、抗癫疒间药、阿片类和其他止痛剂。抗抑郁药被进一步分为:三环类药物、选择性5-羟色胺再摄取抑制剂。
1.3 统计学分析 采用SPSS 17.0软件。记录6组使用不同中枢神经性药物及未服用中枢神经性药物且没有跌倒人群的一般情况,连续变量组间比较采用t检验,分类变量组间比较采用χ2检验。将变量及经单因素分析结果差异有统计学意义的变量进行多因素Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
纳入4 696人,男2 546人,女2 150人;平均年龄66.3岁,其中12例(0.3%)曾明确诊断为痴呆,1 017例(21.7%)在过去1年内有跌倒史,373例(7.9%)有2次及以上的跌倒史。
组间一般情况比较见表1。由表1可见,部分服药组与未服药物组的健康状况自评情况比较差异有统计学意义。排除性别、健康状况、体重指数、吸烟、饮酒等混杂因素后,回归分析95%可信区间的跌倒风险和各类中枢神经性药物之间的关系,见表2。

表1 不同组间样本一般情况比较(%)
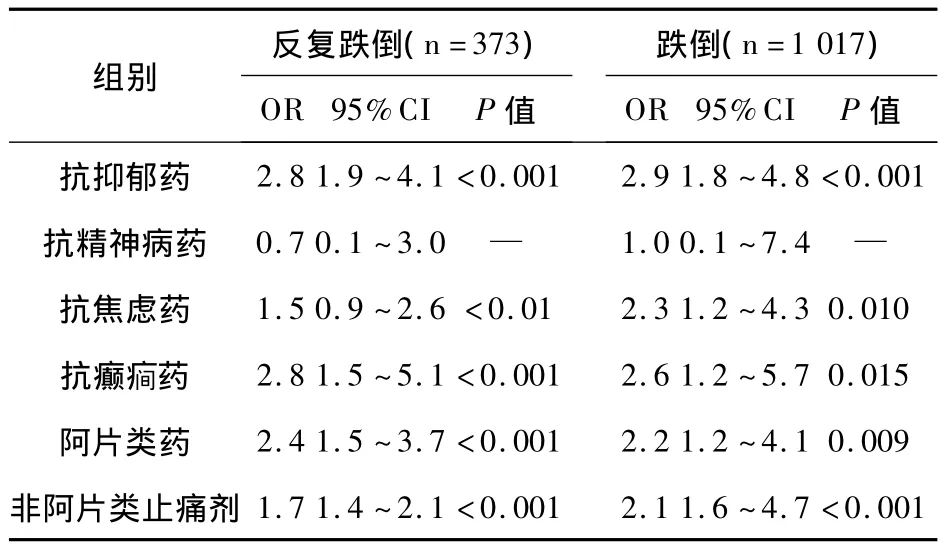
表2 中枢神经系统药物和跌倒风险的关系
进一步研究分析表明,在年龄≥67岁的人群中,阿片类药物与跌倒呈明显相关性(OR=3.2,95%CI:1.8~5.7,P<0.001);年龄 >70岁的人群服用阿片类药物的跌倒风险增加(OR=5.0,95%CI:2.0~12.5,P <0.001)。抗抑郁药中,选择性5-HT再摄取阻滞剂与老年人跌倒和反复跌倒的风险因素均明显相关(OR=3.1,95%CI:2.0~5.0,P <0.001;OR=3.1,95%CI:1.8 ~5.6,P<0.001);三环类抗抑郁药与老年人初次跌倒有相关性(OR=2.2,95%CI:1.0~4.7,P=0.038),但与反复跌倒相关性不明显(OR=2.4,95%CI:0.9 ~6.4,P=0.072)。
3 讨论
跌倒是影响老年人健康问题的主要因素,其对老年人所造成的长期生理、心理的不良后果,如害怕再跌倒、活动受限制或避免进行一些不必要的活动、害怕独立行动和缺乏自信心、精神状态变差、抑郁和生活质量降低等早已被报道[6]。由于老年人群的特殊性,性别、年龄、健康状况、体重指数、吸烟及饮酒状况等都可能会引起跌倒。而药物与跌倒的相关性尚不明确,本研究排除了上述混杂因素,在一定程度上说明了中枢性药物与跌倒之间的相关性。
药物代谢和药效学的作用对老年人相对敏感,不良反应也同时会被放大,其中之一就是可能出现跌倒的风险[7]。因此,研究者对特定药物与老年人跌倒风险相关性的认识也逐步提高[8]。目前国内尚没有大样本的相关报道。本研究结果表明,老年人服用中枢神经系统药物(包括抗抑郁药、抗焦虑药、抗癫疒间药、阿片类药和一些非阿片类止痛药)与发生跌倒的风险可能存在相关性,与国外相关报道基本一致[9-10]。研究还发现,服用阿片类药物与在过去1年至少有1次跌倒的风险有相关性,且作用与年龄呈正相关。
本研究校准了性别、年龄、健康状况、体重指数、吸烟及饮酒状况等对结果的影响,提高了药物与跌倒风险相关的准确性。但与先前有关报道[11-13]的服用抗精神病药与老年人跌倒明显相关的结果不一致。可能与本组研究人群痴呆患者及跌倒的比例较小,而出现了选择性偏倚有关;且被调查者是回顾过去一年的跌倒次数,相对于前瞻性研究每天记录跌倒的比例会少很多。因此,这两个方面的比例降低,在一定程度上解释了本研究得出的服用抗精神病药与跌倒没有明显相关性的结果。
因此,老年人服用中枢神经类药物,特别是阿片类药物,应作为跌倒的高危因素,以降低跌倒的风险,提高老年人的生活质量。
[1]Masud T,Morris RO.Epidemiology of falls[J].Age Ageing,2001,30(suppl 4):3-7.
[2]Hartholt KA,Stevens JA,Polinder S,et al.Increase in fall-related hospitalizations in the United States,2001-2008[J].J Trauma,2011,71(1):255-258.
[3]Lord SR,Sherrington C,Cameron ID,et al.Implementing falls prevention research into policy and practice in Australia:Past,present and future[J].J Safety Res,2011,42(6):517-520.
[4]Michell RJ,Watson WL,Milat A,et al.Health and lifestyle risk factors for falls in a large population-based sample of older people in Australia[J].J Safety Res,2013,45:7-13.
[5]张波,闫雪莲,王秋梅,等.重视老年人多重用药问题[J].中华老年医学杂志,2012,31:171-174.
[6]Scheffer AC,Schuurmans MJ,Van Dijk N,et al.Fear of falling:measurement strategy,prevalence,risk factors and consequences among older persons[J].Age Ageing,2008,37:19-24.
[7]Saez BL,Fernandez LF,Feletto E,et al.Evidence of the clinical effectiveness of cognitive pharmaceutical services for aged patients[J].Age Ageing,2013,42(4):442-449.
[8]Leveille SG,Jones RN,Kiely DK,et al.Chronic musculoskeletal pain and the occurrence of falls in an older population[J].J Am Med Assoc,2009,302:2214-2221.
[9]Yamashita T,Noe DA,Bailer AJ.Risk factors of falls in community dwelling older adults:logistic regression tree analysis[J].The Gerontologist,2012,52(6):822-832.
[10]Wilson NM,Hilmer SN,March LM,et al.Associations between drug burden index and falls in older people in residential aged care[J].J Am Geriatr Soc,2011,59(5):875-880.
[11]Woolcott JC,Richardson KJ,Wiens MO,et al.Meta-analysis of the impact of 9 medication classes on falls in elderly persons[J].Arch Intern Med,2009,169:1952-1960.
[12]Hartikainen S,Lonnroos E,Louhivuori K.Medication as a risk factor for falls:critical systematic review[J].J Gerontol A Biol,2007,62:1172-1181.
[13]覃朝晖,于普利.老年人跌倒与药物关系的研究[J].中国老年医学杂志,2009,23:3099-3101.
